Co jeść przy raku jelita grubego? Zalecenia dietetyka klinicznego na poszczególnych etapach leczenia
Przy raku jelita grubego nie ma jednej właściwej diety dla wszystkich – jadłospis musi być dostosowany do etapu leczenia. W trakcie chemioterapii i bezpośrednio po operacji priorytetem jest lekkostrawny jadłospis z niską zawartością włókna oraz wysoka podaż białka (1,2–1,5 g/kg m.c./dobę) i kalorii – a nie surowe warzywa i pełnoziarniste produkty, jak intuicyjnie mogłoby się wydawać. W remisji i profilaktyce wtórnej odżywianie wraca do modelu śródziemnomorskiego: dużo warzyw, owoców, ryb, włókna pokarmowego i ograniczenie czerwonego mięsa przy całkowitej eliminacji alkoholu.
Najważniejsze wnioski – co jeść przy raku jelita grubego
- Dieta zależy od fazy leczenia – inne zasady obowiązują przed operacją, w trakcie chemio- i radioterapii, przy stomii i w remisji. Jeden zestaw zaleceń nie odpowie na wszystkie pytania jednocześnie.
- Priorytet w aktywnym leczeniu to białko (1,2–1,5 g/kg m.c./dobę) i wysoka kaloryczność (30–35 kcal/kg m.c./dobę) – niedobory te przyspieszają kacheksję i pogarszają rokowanie.
- Niedożywienie nowotworowe dotyka 30–85% pacjentów onkologicznych i jest jednym z głównych czynników gorszych wyników leczenia – monitorowanie masy ciała jest obowiązkiem, nie opcją.
- Czerwone i przetworzone mięso, alkohol oraz żywność wysoko przetworzona – do eliminacji we wszystkich fazach leczenia i po jego zakończeniu.
- Doustne preparaty odżywcze (ONS: Nutridrink, Fortimel, Resource, Cubitan) mogą być refundowane na receptę – zapytaj lekarza prowadzącego.
- Konsultacja z onkodietetykiem powinna być standardem od momentu diagnozy, a nie ostatecznością – wczesna wsparcie nutritywne realnie poprawia wyniki leczenia i jakość życia.
Spis treści
- Najważniejsze wnioski – co jeść przy raku jelita grubego
- Dlaczego prawidłowe odżywianie jest tak ważne w trakcie leczenia raka jelita?
- Co jeść przy raku okrężnicy? Lista produktów zalecanych w trakcie aktywnego leczenia
- Czego nie jeść przy raku jelita w trakcie leczenia?
- Dieta na poszczególnych etapach leczenia raka okrężnicy
- Jadłospis przy stomii po operacji nowotworu jelita grubego
- Niedożywienie nowotworowe i kacheksja – jak im przeciwdziałać?
- Skutki uboczne leczenia – jak modyfikować jadłospis?
- Suplementacja przy raku okrężnicy – co warto, a czego unikać
- Przykładowy jadłospis przy raku jelita (faza leczenia systemowego) – 1 dzień
- Po zakończeniu leczenia – dieta w remisji i prewencja wtórna
- Mit czy fakt – popularne przekonania o diecie przeciwnowotworowej
- Kiedy konieczna jest konsultacja z onkodietetykiem?
- Podsumowanie – co jeść przy tej chorobie nowotworowej
- Najczęściej zadawane pytania i odpowiedzi
- Bibliografia i źródła naukowe

Dlaczego prawidłowe odżywianie jest tak ważne w trakcie leczenia raka jelita?
Niedożywienie nowotworowe dotyka od 30 do 85% pacjentów onkologicznych i jest jednym z kluczowych czynników wpływających na rokowanie oraz tolerancję leczenia [1]. Pacjenci z niedoborami odżywczymi gorzej reagują na CHT i RT, mają wyższe ryzyko powikłań pooperacyjnych i dłuższy czas rekonwalescencji.
Rak okrężnicy jest drugim co do częstości nowotworem złośliwym w Polsce – rocznie diagnozuje się ok. 18 000 nowych przypadków nowotworu. Większość osób trafiających na ten artykuł to pacjenci w trakcie aktywnego leczenia lub ich bliscy – dlatego kluczowe jest wyraźne rozróżnienie: faza aktywna (CHT, RT, operacja) rządzi się zupełnie innymi zasadami niż profilaktyka wtórna po zakończeniu leczenia.
Cele onkologicznej interwencji nutritywnej w trakcie leczenia:
- Utrzymanie masy ciała i masy mięśniowej – zapobieganie kacheksji nowotworowej
- Poprawa tolerancji chemio- i radioterapii, zmniejszenie ryzyka powikłań
- Wsparcie gojenia ran i regeneracji tkanek po operacji
- Zachowanie jakości życia i zdolności do codziennego funkcjonowania w trakcie leczenia
odżywianie wspomaga leczenie – nie zastępuje go. Alternatywne metody odżywiania (protokół Gersona, post Daniela, głodówki, oczyszczanie sokami) nie mają udokumentowanej skuteczności w leczeniu raka jelita i mogą nasilić niedojadłospis. Współpraca z onkodietetykiem powinna być standardem opieki od momentu diagnozy [2].
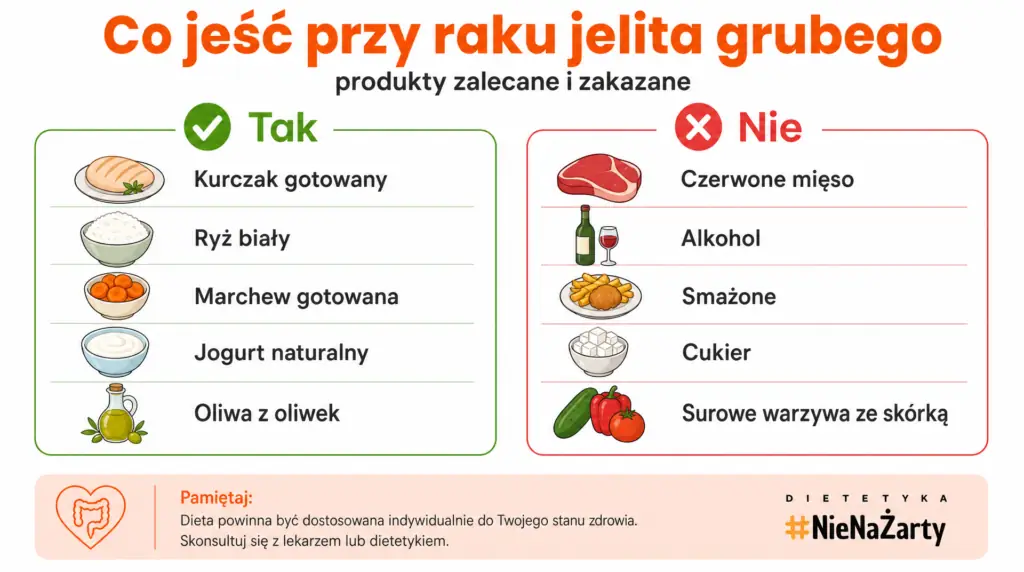
Co jeść przy raku okrężnicy? Lista produktów zalecanych w trakcie aktywnego leczenia
W trakcie CHT i RT i bezpośrednio po operacji jelita obowiązuje zasada, która jest odwrotna do intuicyjnej: nie surowe warzywa i pełnoziarniste produkty, lecz lekkostrawny jadłospis z niską zawartością włókna pokarmowego. To jeden z najczęstszych błędów – chorzy sięgają po otręby i surową kapustę, tymczasem podrażniają jelita i nasilają biegunkę. Poniższa lista dotyczy przede wszystkim fazy aktywnego leczenia onkologicznego.
Pełnowartościowe białko – priorytet numer jeden
Zapotrzebowanie na białko w trakcie leczenia onkologicznego wzrasta do 1,2–1,5 g na kilogram masy ciała na dobę [1] – znacznie powyżej normy dla osoby zdrowej (0,8 g/kg). Bez odpowiedniej podaży białka organizm pobiera je z mięśni, co prowadzi do kacheksji i osłabienia funkcji immunologicznych.
- Zaleca się spożywać chude mięso drobiowe: pierś z kurczaka, indyk, cielęcina – gotowane, pieczone lub gotowane na parze
- Chude ryby: dorsz, mintaj, sandacz, pstrąg – gotowane lub pieczone bez panierki
- Jaja: gotowane na miękko, omlety na patelni teflonowej bez tłuszczu, jajecznica na parze
- Twaróg półtłusty, jogurt naturalny, kefir, maślanka – łatwostrawne i wysokobiałkowe
- Ser kozi lub owczy – często lepiej tolerowane niż tłuste sery dojrzewające
- Tofu i dobrze ugotowane rośliny strączkowe – wyłącznie po sprawdzeniu indywidualnej tolerancji
Lekkostrawne produkty zbożowe zamiast pełnoziarnistych
W trakcie aktywnego leczenia rezygnujemy z pieczywa razowego, grubych kasz i otrębów – na rzecz produktów o niskiej zawartości włókna, które nie drażni jelit i są lepiej tolerowane przez jelito w stanie zapalnym.
Zalecane: kasza manna, kasza jaglana, kuskus, kasza pęczak (perłowa), ryż biały, makaron pszenny, białe pieczywo pszenne (czerstwe), biszkopty, sucharki. Ryż biały jest szczególnie cenny przy biegunkach – zawiera skrobię oporną o działaniu zagęszczającym stolec.
Warzywa gotowane – bez skórki, najlepiej w formie kremów i puree
Surowe warzywa ze skórką mogą podrażniać jelita po napromieniania lub operacji, a u chorych z neutropenią (obniżona liczba białych krwinek) zwiększają zagrożenie zakażeń. Postaw na warzywa gotowane, kremowane lub przecierane.
Zalecane: marchew, dynia, cukinia, ziemniaki, pietruszka, seler naciowy, buraki gotowane. Unikaj w tej fazie: surowej kapusty, brokuła na surowo, cebuli na surowo, surowych warzyw krzyżowych. Wartości odżywcze interesujących Cię warzyw możesz sprawdzić w naszej bazie produktów.
Owoce gotowane lub bez skórki
Warto spożywać pieczone jabłka, mus jabłkowy bez cukru, dojrzałe banany, gruszki gotowane, brzoskwinie i morele bez skórki, kompoty domowe niesłodzone – bezpieczne formy owoców w trakcie aktywnego leczenia. Owoce surowe z twardą skórką lub z nasionami (truskawki, maliny) należy w tym czasie ograniczyć lub podawać przetarte.
Tłuszcze łatwostrawne
Spożywać zaleca się oliwę z oliwek (na surowo lub do gotowania w niskiej temperaturze), olej rzepakowy, masło w małych ilościach, dojrzałe awokado. Unikaj olejów lnianych w razie nasilonych nudności – mogą nasilać dyskomfort. Omega-3 można spożywać przez tłuste ryby lub suplementację pod kontrolą lekarza.
Tłuste ryby morskie – wartościowe źródło białka i omega-3
Łosoś, makrela, sardynki, śledź – wartościowe źródło kwasów omega-3 (EPA i DHA) o dokumentowanym działaniu przeciwzapalnym oraz łatwostrawnego, pełnowartościowego białka. Zalecenie: 2–3 razy w tygodniu, w formie gotowanej lub pieczonej, bez panierki i głębokiego smażenia.
Nawodnienie – priorytet, który łatwo zaniedbać
Odwodnienie to jeden z najpoważniejszych i najczęstszych skutków ubocznych chemioterapii. Cel: minimum 2 litry płynów dziennie, więcej przy biegunce, wymiotach lub wysokiej temperaturze otoczenia.
Zalecane: woda mineralna niegazowana, słaba herbata, napary z mięty, melisy lub rumianku, kompoty domowe bez cukru, buliony warzywne domowe. Unikaj kostek rosołowych i gotowych bulionów z wysoką zawartością soli, glutaminianu sodu i konserwantów.
Probiotyki naturalne – ostrożnie, wyłącznie po konsultacji
Jogurt naturalny, kefir, maślanka mogą wspierać mikrobiom jelitowy. Uwaga: w okresie neutropenii (po CHT) niektóre wytyczne kliniczne zalecają ostrożność ze spożywaniem żywych kultur bakterii. Decyzję podejmuje wyłącznie lekarz prowadzący na podstawie aktualnych wyników krwi.
Doustne preparaty odżywcze (ONS) – refundacja jest możliwa
Gdy pacjent nie jest w stanie pokryć dziennego zapotrzebowania zwykłym jadłospisem, wdraża się doustne preparaty odżywcze (ONS): Nutridrink, Resource, Fortimel, Cubitan i inne. Zawierają pełnowartościowe białko, tłuszcze, węglowodany, witaminy i minerały w formie gotowej do spożycia. Mogą być refundowane na receptę po spełnieniu kryteriów klinicznych – zapytaj lekarza prowadzącego lub onkodietetyka.
Czego nie jeść przy raku jelita w trakcie leczenia?
Poniższa tabela obejmuje produkty, których należy unikać lub ograniczyć – część ograniczeń dotyczy wyłącznie fazy aktywnego leczenia, inne obowiązują dożywotnio. alternatywne metody odżywiania bez nadzoru specjalisty (dieta ketogeniczna, post Daniela, oczyszczanie sokami, dieta Gersona czy Budwig) mogą prowadzić do niedożywienia i nie są zalecane przez żadne towarzystwo onkologiczne.
Produkt | Zalecenie | Kiedy szczególnie ważne | Mechanizm |
Czerwone i przetworzone mięso | Unikaj zawsze | Wszystkie fazy – szczególnie w remisji i profilaktyce | WHO klasyfikuje jako kancerogen; sprzyja stanom zapalnym i nawrotom |
Alkohol | Wyeliminuj | Zawsze, bezwzględnie | Udokumentowany czynnik kancerogenny, nasila toksyczność leczenia systemowego, obciąża wątrobę |
Smażone i grillowane potrawy | Ogranicz | Zawsze | Akrylamidy, wielopierścieniowe węglowodory aromatyczne (WWA) – substancje kancerogenne |
Surowe warzywa ze skórką i surowe kiełki | Ogranicz / wyeliminuj | Trakcie CHT – szczególnie przy neutropenii | zagrożenie zakażeń u podopiecznych z obniżoną odpornością; podrażnienie śluzówki jelita po RT |
Pełnoziarniste produkty z dużą ilością błonnika | Ogranicz | W trakcie chemio- i napromieniania oraz bezpośrednio po operacji | Drażnienie jelit, nasilenie biegunek i dolegliwości bólowych |
Sushi, tatar, surowe jaja, sery pleśniowe | Wyeliminuj | Przy neutropenii (obniżona odporność po chemii) | zagrożenie poważnych zakażeń u pacjenta immunosupresyjnego |
Produkty wzdymające (kapusta, fasola, cebula) | Ogranicz | Przy stomii i w trakcie leczenia | Nadmierne gazy, dyskomfort, zagrożenie zatkania stomii |
Cukier i słodycze przemysłowe, słodzone napoje | Ogranicz | Zawsze | Sprzyjają stanowi zapalnemu, dostarczają pustych kalorii, nie wspierają odbudowy tkanek |
Żywność wysoko przetworzona (fast food, gotowce) | Unikaj | Zawsze | Wysokie stężenie soli, konserwantów, tłuszczów trans, sztucznych dodatków |
alternatywne metody odżywiania bez nadzoru (keto, soki, post) | Nie stosuj samodzielnie | Zawsze – szczególnie w aktywnym leczeniu | zagrożenie niedoodżywiania, kacheksji i interakcji z leczeniem onkologicznym |

Dieta na poszczególnych etapach leczenia raka okrężnicy
chory przed planowaną operacją ma zupełnie inne potrzeby odżywcze niż osoba w trakcie CHT, ze stomią czy w rocznej remisji. Poniższa tabela to punkt wyjścia – szczegółowy, indywidualny plan jadłospisu wymaga zawsze konsultacji z onkodietetykiem.
Faza leczenia | Cel odżywiania | Produkty zalecane | Ograniczone / zakazane | Szczególne uwagi |
Prehabilitacja (7–14 dni przed operacją) | Poprawa statusu odżywczego, wzmocnienie odporności | Jadłospis wysokobiałkowy, wysokoenergetyczny; immunoodżywianie z argininą i omega-3 | Alkohol, żywność przetworzona | Preparat immunożywieniowy (np. Impact) 5–7 dni przed zabiegiem |
Wczesna rekonwalescencja (po operacji) | Odbudowa, gojenie ran | Płyny → posiłki papkowate → lekkostrawne; chude gotowane białko | Błonnik, surowe warzywa, produkty wzdymające | Protokół ERAS – wczesna realimentacja od 1.–2. doby po operacji |
Chemioterapia | Utrzymanie masy ciała i masy mięśniowej | Lekkostrawna, wysokobiałkowa; 5–6 małych posiłków/dobę; ONS przy niedoborach | Surowe produkty (neutropenia), smażone, wysoki błonnik | Modyfikacje zależne od skutków ubocznych (nudności, rozwolnienie, zaburzenia smaku) |
Radioterapia (rak odbytnicy) | Ochrona śluzówki, dobre nawodnienie | Lekkostrawna z ograniczonym włóknem pokarmowym; gotowane warzywa, chude mięso; min. 2,5 l płynów | Ostre, kwaśne, gorące pokarmy; kawa, alkohol, produkty wzdymające | Możliwe przejściowe ograniczenie laktozy; konsultacja po każdym tygodniu napromieniania |
Stomia | Kontrola objętości i konsystencji stolca ze stomii | Biały ryż, banany, kasza manna, gotowane jabłka, lekkostrawne białko | Orzechy, kukurydza, kapustne, surowe warzywa ze skórką, popcorn | Dziennik spożycia przez pierwsze 2–3 miesiące; 1,5–2 l płynów dziennie |
Rekonwalescencja po leczeniu | Odbudowa, powrót do normy dietetycznej | Stopniowe wprowadzanie włókna pokarmowego; powrót do warzyw i owoców na surowo | Alkohol, przetworzone mięso | Błonnik zwiększaj o 5 g co 1–2 tygodnie, monitoruj znoszenie |
Remisja / prewencja wtórna | zapobieganie nawrotu, jakość życia | Dieta śródziemnomorska; 5 porcji produktów roślinnych; włókno 25–35 g; ryby 2×/tydzień; rośliny strączkowe | Czerwone i przetworzone mięso, alkohol, wysoko przetworzona żywność | 150 min aktywności umiarkowanej/tydzień + 2× trening siłowy; BMI 18,5–24,9 |
Prehabilitacja – 7–14 dni przed operacją
Prehabilitacja żywieniowa przed planowaną operacją raka jelita może znacząco zmniejszyć prawdopodobieństwo powikłań pooperacyjnych i skrócić czas hospitalizacji [2]. Na 5–7 dni przed zabiegiem stosuje się immunoodżywianie – preparaty wzbogacone o argininę, kwasy omega-3 i nukleotydy (np. Impact firmy Nestlé Health Science), które wzmacniają układ odpornościowy i zmniejszają reakcję zapalną po operacji. Skuteczność tej interwencji jest dobrze udokumentowana w wytycznych ESPEN [1].
Wczesna rekonwalescencja bezpośrednio po operacji
Protokół ERAS (Enhanced Recovery After Surgery) – standardowy protokół opieki pooperacyjnej – zaleca wczesną realimentację: płyny w pierwszej dobie, wzmocnione odżywianie płynne od 2.–3. doby, stopniowe przejście do papkowatych posiłków lekkostrawnych z ograniczonym substancjami balastowymi. Pełne rozszerzenie jadłospisu odbywa się pod kontrolą lekarza i jest indywidualne.
W trakcie leczenia systemowego – elastyczność i małe porcje
W trakcie CHT jadłospis musi być jednocześnie lekkostrawny, wysokobiałkowa i wysokoenergetyczna. Małe, częste posiłki (5–6 dziennie) ograniczają nudności i ułatwiają pokrycie zapotrzebowania. Każdy cykl CHT może przynosić inne skutki uboczne – ważna jest elastyczność i bieżąca modyfikacja jadłospisu. Jeśli chcesz wyliczyć swoje dzienne zapotrzebowanie kaloryczne, skorzystaj z kalkulatora kalorii. W trakcie leczenia cel to 30–35 kcal/kg m.c./dobę.
W trakcie RT (nowotwór końcowego odcinka przewodu pokarmowego)
RT okolicy miednicy często powoduje luźne stolce, ból i zapalenie śluzówki odbytnicy. Jadłospis powinien być wówczas lekkostrawny z ograniczeniem substancji balastowych, bez ostrych i kwaśnych przypraw, bez kawy i alkoholu. Przejściowe ograniczenie laktozy może być konieczne – obserwuj reakcję organizmu. Zwiększone nawodnienie jest obowiązkowe: minimum 2,5 litra płynów dziennie.
W remisji i profilaktyce wtórnej – powrót do normy
Po zakończeniu leczenia sposób odżywiania stopniowo wraca do normy – zwiększamy błonnik (stopniowo, cel: 25–35 g dziennie), wracamy do pełnoziarnistych produktów i surowych produktów roślinnych. Model diety śródziemnomorskiej jest najlepiej udokumentowanym odżywczym wzorcem profilaktyki raka jelita grubego i zmniejszeniu ryzyka zachorowania [3].
Jadłospis przy stomii po operacji nowotworu jelita grubego
osoby leczone z wyłonioną stomią mają unikalne potrzeby odżywcze, których nie uwzględniają ogólne zalecenia onkologiczne. W pierwszych 4–6 tygodniach po wyłonieniu stomii obowiązuje jadłospis lekkostrawny z bardzo niską zawartością włókna, z dokładnym żuciem każdego kęsa i regularnymi porami posiłków. Po tym czasie każdy produkt wprowadzamy pojedynczo i obserwujemy reakcję – nie ma jednej listy zakazanej dla wszystkich.
Produkty zwiększające ilość gazów (ograniczyć):
- Warzywa kapustne: kapusta, brokuły, kalafior, brukselka – szczególnie na surowo
- Cebula, czosnek, por – na surowo; gotowane lepiej tolerowane
- Rośliny strączkowe: fasola, groch, soczewica, ciecierzyca
- Napoje gazowane, piwo, wina musujące
Produkty mogące zatkać stomię (unikać przez pierwsze miesiące):
- Orzechy, popcorn, kukurydza w całości, pestki słonecznika
- Surowe warzywa ze skórką, suszone owoce, surowa kapusta
- Grzyby, twarde łodygi warzyw, surowe jabłka ze skórką
Produkty zagęszczające stolec (pomocne przy biegunce ze stomii):
- Banany, biały ryż, pieczone jabłko bez skórki, kasza manna
- Sucharki, ziemniaki puree, krakersy pszenne
Kluczowe: prowadź dziennik spożycia przez pierwsze 2–3 miesiące. Każdy organizm reaguje inaczej – to co powoduje gazy u jednej osoby, u innej przechodzi bez problemu. Minimalne nawodnienie: 1,5–2 litry dziennie, więcej w upalne dni i przy intensywnym wydzielaniu ze stomii.
Niedożywienie nowotworowe i kacheksja – jak im przeciwdziałać?
Kacheksja nowotworowa to niezamierzona utrata masy ciała powyżej 5% w ciągu 6 miesięcy lub powyżej 10% w ciągu roku [4], często połączona z utratą masy mięśniowej i ogólnym osłabieniem. Mechanizm jest złożony: nowotwór zwiększa zapotrzebowanie energetyczne organizmu i jednocześnie powoduje brak apetytu, zaburzenia smaku oraz przewlekły stan zapalny. Zwykłe „jedzenie więcej” nie wystarczy – potrzebna jest celowana wsparcie nutritywne.
Konsekwencje nieleczonej kacheksji nowotworowej:
- Gorsza tolerancja i niższa skuteczność chemio- i napromieniania
- Wyższe zagrożenie powikłaniami chirurgicznych i zakażeń szpitalnych
- Osłabienie mięśni, pogorszona jakość życia, ograniczona samodzielność
- Gorsze rokowanie długoterminowe – kacheksja odpowiada za ok. 20% zgonów nowotworowych [7]
Jak aktywnie przeciwdziałać niedożywieniu:
- Jadłospis wysokoenergetyczny: 30–35 kcal/kg masy ciała na dobę w trakcie aktywnego leczenia
- Jadłospis wysokobiałkowy: 1,2–1,5 g/kg m.c./dobę – weryfikuj realizację za pomocą dziennika dietetycznego
- Małe posiłki co 2–3 godziny – łatwiej pokryć zapotrzebowanie bez uczucia nadmiernej sytości
- Wzbogacanie potraw tłuszczem (oliwa, masło orzechowe, avocado) – więcej kalorii bez zwiększania objętości
- ONS (Nutridrink, Fortimel, Resource) gdy zwykła jadłospis jest niewystarczający – potencjalnie refundowane
- Suplementacja omega-3 (EPA) – badania wskazują na korzystne działanie w zapobieganiu kacheksji [5]
Sygnały wymagające pilnej konsultacji z lekarzem lub onkodietetykiem: spadek masy ciała o ponad 2 kg w tygodniu, niemożność jedzenia przez ponad 24 godziny, luźnych stolców lub wymioty trwające dłużej niż dobę.

Skutki uboczne leczenia – jak modyfikować jadłospis?
CHT i RT powodują szereg skutków ubocznych, które bezpośrednio wpływają na zdolność jedzenia i wchłaniania składników odżywczych. Poniższa tabela to praktyczna ściąga: co jeść i czego unikać przy konkretnym problemie. Przy większości skutków ubocznych istnieje konkretna interwencja dietetyczna – nie rezygnuj z jedzenia bez wcześniejszego sprawdzenia alternatyw.

Skutek uboczny | Co jeść | Czego unikać | Praktyczne triki |
Nudności i wymioty | Sucharki, kasza manna, dojrzały banan, napar imbirowy lub z rumianku | Tłuste, smażone, intensywnie pachnące potrawy; alkohol | Posiłki chłodne lub w temp. pokojowej (mniej zapachu); plastikowe sztućce zamiast metalowych; jedz w spokojnym miejscu bez zapachu gotowania |
brak łaknienia | Małe porcje co 2–3 godz.; koktajl białkowy z twarogiem i bananem; ONS między posiłkami | Duże porcje na wielkim talerzu; suchy makaron; produkty o intensywnym zapachu | Dodaj oliwę lub masło orzechowe do zup i kasz (więcej kalorii bez objętości); mniejsze talerze; jedz kiedy masz ochotę, nie o stałych porach |
rozwolnienie | Dieta BRAT: banany, biały ryż, mus jabłkowy, tosty/sucharki; probiotyki po konsultacji z lekarzem | Mleko krowie, surowe warzywa, produkty z włóknem, kawa, alkohol, sorbitol, ksylitol | Nawodnienie elektrolitami (elektrolity z apteki lub domowy napar z soli i cukru); przy biegunce trwającej >48h – lekarz |
Suszone śliwki (2–3 dziennie), kompot śliwkowy, dojrzałe gruszki, więcej płynów; babka płesznik po konsultacji | Ser żółty, biały ryż w nadmiarze, kakao, produkty ubogie w błonnik | Łagodna aktywność fizyczna (spacer) jeśli stan pozwala; ciepłe napoje rano na czczo mogą pobudzić perystaltykę | |
Smak metaliczny | Zimne lub letnie potrawy, marynowane mięsa, potrawy z cytryną; koktajle owocowe | Czerwone mięso, metalowe sztućce, mocna herbata | Płukanie ust solą z sodą oczyszczoną przed posiłkiem; plastikowe sztućce; kostki lodu z rozcieńczonego soku owocowego |
Zapalenie błony śluzowej jamy ustnej (mucositis) | Kremy warzywne, jogurty, koktajle białkowe, chłodne i miękkie pokarmy, lody owocowe | Ostre, kwaśne, słone, suche i twarde produkty; alkohol; wrzące potrawy | Posiłki przez słomkę; delikatne płukanie jamy ustnej po każdym posiłku; koktajl białkowy z twarogu, banana i mleka – wysoka wartość odżywcza przy minimalnym wysiłku żucia |
Suchość w ustach | Częste małe łyki wody; sosy do każdej potrawy; soki owocowe rozcieńczone 1:1 z wodą | Suche pieczywo bez sosu; alkohol; mocna kawa; słone przekąski | Guma do żucia bez cukru (stymuluje wydzielanie śliny); kostki lodu; zwilżaj usta przed każdym posiłkiem |
Neutropenia (obniżona odporność) | Świeżo przygotowywane, dobrze ugotowane potrawy; woda butelkowana lub przegotowana; pasteryzowane produkty mleczne | Sushi, tatar, surowe jaja, sery pleśniowe (brie, camembert, gorgonzola), surowe kiełki, niepasteryzowane soki i mleko | Rygorystyczna higiena rąk i naczyń; nie przechowuj otwartych konserw; nie podgrzewaj potrawy więcej niż raz; sprawdź daty ważności każdego produktu |
Suplementacja przy raku okrężnicy – co warto, a czego unikać
Każdą suplementację należy skonsultować z onkologiem prowadzącym – niektóre preparaty mogą wchodzić w interakcje z chemioterapią lub paradoksalnie zmniejszać jej skuteczność. Zasada ogólna: im bardziej naturalnie i z żywności, tym bezpieczniej. Suplementy – tylko przy udokumentowanym niedoborze lub konkretnym wskazaniu klinicznym.
Potencjalnie korzystne – zawsze po konsultacji z lekarzem:
- Witamina D3 – częsty niedobór u chorych onkologicznych; dawkę ustala lekarz na podstawie wyniku 25(OH)D
- Kwasy omega-3 EPA + DHA – działanie przeciwzapalne, wsparcie w zapobieganiu kacheksji [5]
- Białko serwatkowe – uzupełnienie zapotrzebowania białkowego gdy odżywianie jest niewystarczająca
- Kwas foliowy – udokumentowane działanie w profilaktyce pierwotnej; w trakcie leczenia wymagana konsultacja (interakcje z metotreksatem i fluoropirymidynami)
- ONS (Nutridrink, Resource, Fortimel, Cubitan) – pełnowartościowe formuły medyczne z możliwością refundacji
Czego unikać bez konsultacji z onkologiem:
- Antyoksydanty w wysokich dawkach: witamina C powyżej 1 g/dobę, witamina E, beta-karoten – mogą zmniejszać skuteczność niektórych chemioterapeutyków
- Suplementy ziołowe: dziurawiec, aloes w wysokich dawkach, kurkumina w kapsułkach, zielona herbata w ekstrakcie – udokumentowane interakcje z lekami onkologicznymi
- Preparaty reklamowane jako „cudowne leki na raka” – brak dowodów naukowych, niebezpieczeństwo toksyczności
- jadłospisu głodówkowe i „detoksy” – nasilają niedożywienie i kacheksję, nie mają podstaw naukowych
Przykładowy jadłospis przy raku jelita (faza leczenia systemowego) – 1 dzień
Poniższy jadłospis ilustruje zasady odżywiania w trakcie CHT: 5–6 małych posiłków, lekkostrawność, wysoka ilość białka i kalorii, posiłki w temperaturze pokojowej lub chłodne (mniejszy intensywny zapach ogranicza nudności). Szacunkowa wartość energetyczna: 2200–2400 kcal, białko: 90–110 g.
Śniadanie (8:00): Kasza manna gotowana na mleku 2% z miksowanym dojrzałym bananem i łyżeczką oliwy z oliwek. Słaba herbata lub napar z rumianku. Wartość orientacyjna: ~450 kcal, 18 g białka.
II śniadanie (10:30): Jogurt naturalny 2% wymieszany z mielonymi orzechami włoskimi (15 g) i musem z brzoskwini bez cukru. Wartość orientacyjna: ~280 kcal, 14 g białka.
Obiad (13:00): Krem z dyni na bulionie warzywnym domowym z grzankami z białego pieczywa (30 g) + gotowana pierś z indyka (120 g) z ryżem białym (60 g suchej masy) i marchewką gotowaną posypaną świeżym koperkiem. Wartość orientacyjna: ~620 kcal, 38 g białka.
Podwieczorek (15:30): Pieczone jabłko (150 g) z cynamonem + szklanka kefiru (200 ml). Wartość orientacyjna: ~220 kcal, 8 g białka.
Kolacja (18:30): Omlet z 2 jaj na patelni teflonowej bez tłuszczu z ziemniakami puree (180 g) i sokiem z marchwi rozcieńczonym wodą 1:1 (150 ml). Wartość orientacyjna: ~380 kcal, 16 g białka.
II kolacja (21:00): Kanapka z białego pieczywa pszennego z domowym pasztetem z indyka (bez konserwantów, 60 g) lub 1 porcja ONS (np. Nutridrink Compact Protein) – zależnie od łaknienia. Wartość orientacyjna: ~280–400 kcal, 14–18 g białka.
Wskazówka praktyczna: wszystkie posiłki serwuj schłodzone lub w temperaturze pokojowej – mniej intensywny zapach ogranicza nudności. Gotuj z wyprzedzeniem i chłódź w lodówce. Przy silnych nudnościach jedz w wietrzonym pomieszczeniu, z dala od kuchni.

Po zakończeniu leczenia – dieta w remisji i prewencja wtórna
Po zakończeniu aktywnego leczenia onkologicznego jadłospis stopniowo ewoluuje w kierunku modelu śródziemnomorskiego – najlepiej udokumentowanego wzorca odżywiania w profilaktyce raka jelita grubego i zmniejszeniu ryzyka zachorowania (profilaktyce wtórnej) [3]. Włókno pokarmowe zwiększaj powoli: o 5 g co 1–2 tygodnie. Zbyt gwałtowne przejście z menu lekkostrawnej do wysokobłonnikowej może powodować bóle brzucha i wzdęcia.
Kluczowe elementy jadłospisu w remisji:
- 5 porcji produktów roślinnych dziennie w różnych kolorach – maksymalna różnorodność fitoskładników i polifenoli
- włókno pokarmowe pokarmowy: cel 25–35 g dziennie – zwiększaj stopniowo po zakończeniu leczenia
- Pełnoziarniste produkty zbożowe: grube kasze, pieczywo razowe, brązowy ryż, makaron pełnoziarnisty
- Rośliny strączkowe 2–3 razy w tygodniu: soczewica, ciecierzyca, fasola czarna i biała
- Tłuste ryby morskie 2 razy w tygodniu: łosoś, makrela, sardynki – źródło omega-3
- Ograniczenie mięsa przetworzonego: WHO zaleca max 350–500 g tygodniowo, przetworzonego jak najmniej
- Całkowita eliminacja alkoholu – zalecana u wszystkich chorych po tym nowotworze
- Utrzymanie prawidłowej masy ciała: sprawdź swoje BMI – cel to przedział 18,5–24,9
- Aktywność fizyczna: 150 min ćwiczeń umiarkowanej intensywności tygodniowo + 2× trening siłowy – udokumentowana redukcja ryzyka nawrotu
Mit czy fakt – popularne przekonania o diecie przeciwnowotworowej
chorzy onkologiczni są bombardowani sprzecznymi informacjami z internetu i grup wsparcia. Oto najczęstsze mity i fakty.
Mit: Cukier „karmi raka” – trzeba wyeliminować wszystkie węglowodany.
Fakt: Nadmiar cukru i otyłość to udokumentowane czynniki ryzyka, ale eliminacja węglowodanów nie „głodzi” komórek nowotworowych – korzystają one z różnych źródeł energii. Ogranicz cukier prosty i produkty przetworzone, ale nie eliminuj warzyw, owoców i zbóż.
Mit: Dieta ketogeniczna leczy raka jelita grubego.
Fakt: Brak konsensusu naukowego i dowodów klinicznych. szansę na niedojadłospisu i interakcji z leczeniem onkologicznym. Stosowanie wyłącznie pod nadzorem onkologa i onkodietetyka – nie samodzielnie.
Mit: Soki warzywne „oczyszczają z raka” i zastępują leczenie.
Fakt: Brak jakichkolwiek dowodów naukowych. Głodówki sokowe mogą prowadzić do niebezpiecznego niedoodżywiania u chorego onkologicznego zmagającego się z kacheksją.
Mit: Wysokie dawki witamin C, E i beta-karotenu wspomagają leczenie.
Fakt: Antyoksydanty w wysokich dawkach mogą paradoksalnie zmniejszać skuteczność niektórych chemioterapeutyków, które działają przez generowanie wolnych rodników. Suplementacja wymaga konsultacji z onkologiem.
Mit: Soda oczyszczona „alkalizuje organizm” i niszczy raka.
Fakt: pH krwi jest ściśle regulowane przez organizm i nie można go zmienić dietą. Picie sody nie zmienia pH środowiska guza. Żadne towarzystwo naukowe nie zaleca tej metody.
Mit: Dieta wegańska gwarantuje remisję.
Fakt: Dieta roślinna może być korzystna w profilaktyce, ale w aktywnym leczeniu wymaga bardzo starannego planowania spożyciey białka i suplementacji witaminy B12. Sama w sobie nie leczy raka.
Kiedy konieczna jest konsultacja z onkodietetykiem?
Konsultacja z onkodietetykiem powinna być standardem opieki od momentu diagnozy nowotworu jelita grubego, a nie ostatecznością. Wiele problemów odżywczych można zapobiec lub ograniczyć, jeśli interwencja nastąpi odpowiednio wcześnie.
- Świeża diagnoza tej choroby nowotworowej – kompleksowy plan odżywiania dostosowany do planowanego leczenia
- Niezamierzony spadek masy ciała o ponad 5% w ciągu ostatnich 1–6 miesięcy
- Problemy z odżywianiem: przewlekłe nudności, brak łaknienia, zaburzenia smaku, zaburzenia rytmu wypróżnień lub zaparcia
- Planowany zabieg operacyjny – prehabilitacja żywieniowa i immunoodżywianie przedoperacyjne
- W trakcie i po chemio- oraz RT – modyfikacje planu posiłków dopasowane do bieżących skutków ubocznych
- Po wyłonieniu stomii – specyficzne zalecenia na każdy etap adaptacji
- W remisji – plan długofalowej profilaktyki wtórnej i prewencji nawrotu
- Współistnienie cukrzycy, choroby nerek lub chorób sercowo-naczyniowych
Sygnały alarmowe – kontakt z lekarzem natychmiast: niemożność jedzenia przez ponad 24 godziny, wymioty lub rozwolnienie utrzymujące się ponad dobę, niezamierzona utrata masy ciała powyżej 2 kg w tygodniu, krew w stolcu lub w wymiocinach.
💬 Komentarz dietetyka – co jeść przy raku jelita grubego
W mojej pracy regularnie spotykam podopiecznych z rakiem okrężnicy, którzy trafiają do mnie po kilku miesiącach diet znalezionych w internecie – surowe soki, jadłospisu ketogeniczne, post Daniela. Efekt: kilkanaście kilogramów mniej, zaburzenia rytmu wypróżnień, zanik mięśni i ogromny stres, że „jeszcze czegoś nie robią dobrze”. Mechanizm jest prosty: w trakcie CHT jelito jest drażliwe, zapotrzebowanie na białko jest wyższe niż kiedykolwiek, a głodówki lub nagłe odstawienie białka zwierzęcego to prosta droga do kacheksji. Kiedy moi podopieczni zamieniają surową kapustę na krem z dyni, dodają twaróg i gotowanego indyka, a zamiast soków – małe, częste posiłki i kefir, dosłownie w 2–3 tygodnie wraca energia i stabilizuje się masa ciała. Jadłospis przy tym schorzeniu to nie czas na eksperymenty – to czas na sprawdzoną, lekkostrawną żywność dopasowaną do fazy leczenia. Zawsze indywidualnie.
Leszek Racut, dietetyk kliniczny z 10-letnim doświadczeniem, współzałożyciel Dietetyki #NieNaŻarty.

Podsumowanie – co jeść przy tej chorobie nowotworowej
Jadłospis przy tym nowotworze nie jest taka sama dla każdego chorego – jej zasady zmieniają się w zależności od etapu leczenia, obecności stomii i indywidualnej wrażliwości. W trakcie aktywnego leczenia priorytetem jest zawsze pełnowartościowe białko, wysoka kaloryczność i lekkostrawność. Niedożywienie nowotworowe to realny problem, który pogarsza rokowanie – dlatego monitorowanie masy ciała i wczesna wsparcie nutritywne są niezbędnym elementem opieki onkologicznej.
W remisji sposób odżywiania wraca do modelu śródziemnomorskiego: dużo warzyw, owoców, ryb i włókna pokarmowego, eliminacja alkoholu i ograniczenie mięsa przetworzonego. Jeśli zmagasz się z chorobą lub opiekujesz się bliską osobą w trakcie leczenia, zrób to z pomocą specjalisty. Sprawdź naszą dietę online – indywidualne menu odżywcze dostosowane do potrzeb osób z nowotworem.
Najczęściej zadawane pytania i odpowiedzi
Czego nie jeść przy raku jelita grubego?
Unikaj zawsze: czerwonego i przetworzonego mięsa, alkoholu, żywności wysoko przetworzonej oraz smażonych i grillowanych potraw. W trakcie aktywnego leczenia ogranicz dodatkowo: surowe warzywa ze skórką (zagrożenie zakażeń przy neutropenii), produkty pełnoziarniste z dużą zawartością substancji balastowych (podrażniają jelita po napromieniania i leczenia systemowego) oraz produkty wzdymające.
Co jeść w trakcie CHT przy tej chorobie?
Zasada: lekkostrawne, wysokobiałkowe, 5–6 małych posiłków dziennie. Konkretnie: kasza manna, ryż biały, gotowany kurczak lub indyk, twaróg, jogurt naturalny, gotowane warzywa (marchew, dynia, ziemniaki), dojrzałe banany, kompoty, buliony warzywne. Unikaj potraw o intensywnym zapachu. Przy braku łaknienia – doustne preparaty odżywcze (ONS) po konsultacji z lekarzem.
Co jeść po operacji nowotworu jelita grubego?
Bezpośrednio po operacji: dieta płynna wzmocniona (wg protokołu ERAS), następnie papkowata lekkostrawna z niską zawartością włókna. Stopniowe rozszerzanie pod kontrolą lekarza. Priorytet: białko (1,2–1,5 g/kg m.c./dobę) i dobre nawodnienie (minimum 2 litry dziennie).
Czy cukier karmi tego nowotworu?
To mit w jego dosłownym rozumieniu. Nadmiar cukru i otyłość są udokumentowanymi czynnikami ryzyka raka, ale eliminacja wszystkich węglowodanów nie „głodzi” komórek nowotworowych. Ogranicz cukry proste i żywność przetworzoną, ale nie eliminuj warzyw, owoców i pełnoziarnistych zbóż.
Czy można pić alkohol przy tym schorzeniu?
Nie. Alkohol jest udokumentowanym czynnikiem kancerogennym, nasila toksyczność CHT i obciąża wątrobę. Zalecana jest całkowita abstynencja – zarówno w trakcie leczenia, jak i po jego zakończeniu, przez resztę życia.
Jakie suplementy stosować przy raku jelita grubego?
Wyłącznie po konsultacji z onkologiem: witamina D3 (na podstawie aktualnego badania krwi 25(OH)D), kwasy omega-3 EPA+DHA, białko serwatkowe jako uzupełnienie jadłospisu. Unikaj bez konsultacji: wysokich dawek antyoksydantów (witamina C, E, beta-karoten) – mogą zmniejszać skuteczność leczenia systemowego.
Co to jest immunoodżywianie przed operacją wspomnianej choroby?
Immunoodżywianie to specjalistyczne preparaty odżywcze wzbogacone o argininę, kwasy omega-3 i nukleotydy (np. Impact firmy Nestlé), stosowane na 5–7 dni przed planowaną operacją. Wzmacniają układ odpornościowy, zmniejszają stan zapalny i prawdopodobieństwo powikłań pooperacyjnych. Skuteczność tej interwencji jest dobrze udokumentowana w wytycznych ESPEN [1]. Preparat dobiera onkodietetyk lub lekarz prowadzący.

Bibliografia i źródła naukowe
[1] Arends J, et al. ESPEN guidelines on nutrition in cancer patients. Clinical Nutrition. 2017;36(1):11–48.
[2] Gillis C, Carli F. Promoting Perioperative Metabolic and Nutritional Care. Anesthesiology. 2015;123(6):1455–72.
[3] Schwingshackl L, et al. Food groups and risk of colorectal cancer. International Journal of Cancer. 2018;142(9):1748–58.
[4] Fearon K, et al. Definition and classification of cancer cachexia: an international consensus. Lancet Oncology. 2011;12(5):489–95.
[5] Dewey A, et al. Eicosapentaenoic acid (EPA) for the treatment of cancer cachexia. Cochrane Database of Systematic Reviews. 2007;(1):CD004597.
[6] World Cancer Research Fund / American Institute for Cancer Research. Diet, Nutrition, Physical Activity and Cancer: a Global Perspective. Continuous Update Project Expert Report 2018.
[7] Gupta D, Vashi PG, et al. Prognostic significance of subjective global assessment (SGA) in advanced colorectal cancer. Journal of Surgical Oncology. 2011;104(4):393–9.
⚠️ Przypomnienie: Artykuł ma charakter informacyjny i nie zastępuje konsultacji z lekarzem onkologiem ani onkodietetykiem. Każda zmiana sposobu odżywiania w trakcie leczenia onkologicznego wymaga konsultacji z lekarzem prowadzącym. W razie nasilonych skutków ubocznych, niemożności jedzenia powyżej 24 godzin lub nagłego pogorszenia stanu zdrowia – skontaktuj się z lekarzem niezwłocznie.

