
Co jeść przy niskim ciśnieniu? Lista produktów, jadłospis i porady dietetyka
Przy niedociśnieniu tętniczym kluczowe znaczenie mają trzy filary żywieniowe: zwiększona podaż sodu, uzupełnianie płynów – minimum 2–2,5 litra dziennie – oraz częste, mniejsze dania zapobiegające długim przerwom bez jedzenia. Jadłospis przy hipotensji warto wzbogacić o produkty zasobne w żelazo, witaminę B12 i kwas foliowy, a kawa lub mocna herbata mogą przejściowo podnieść ciśnienie krwi. Unikaj alkoholu, głodówek i bardzo obfitych porcji naraz – każde z tych działań pogarsza sytuację, nawet jeśli pozornie nie mają ze sobą nic wspólnego.
⚠️ Ważne: Artykuł ma charakter informacyjny i nie zastępuje konsultacji lekarskiej. Chroniczna hipotensja wymaga diagnostyki przyczyny. Szczególnie ostrożnie ze zwiększaniem spożycia soli u osób z chorobami serca i nerek – wyłącznie po konsultacji z lekarzem. |
Najważniejsze wnioski – dieta przy niskim ciśnieniu
|
Spis treści
- Najważniejsze wnioski – dieta przy niskim ciśnieniu
- Czym jest niedociśnienie? Kiedy mówimy o niskim ciśnieniu krwi?
- Podniesienie ciśnienia krwi – szybka pomoc, gdy presja gwałtownie spada
- Co jeść przy niskim ciśnieniu? Lista produktów, które pomagają
- Czego unikać przy hipotensji i niedociśnieniu tętniczym?
- Zasady rytmu i objętości żywienia przy obniżonej presji
- Typ ortostatyczny – jak spożywać posiłki, gdy presja spada przy wstawaniu?
- Typ poposiłłkowy – jak ograniczyć obniżenie ciśnienia po jedzeniu?
- Ciąża a obniżone ciśnienie tętnicze – jak się żwić?
- Suplementacja przy obniżonej presji – co warto rozważyć?
- Aktywność fizyczna i styl życia przy hipotensji
- Kiedy obniżone ciśnienie wymaga wizyty u lekarza?
- Przykładowy jadłospis przy niskim ciśnieniu – 1 dzień
- Komentarz dietetyka – żywienie przy niedociśnieniu tętniczym
- Podsumowanie – co jeść przy niskim ciśnieniu
- Najczęściej zadawane pytania i odpowiedzi
- Bibliografia i źródła naukowe

Czym jest niedociśnienie? Kiedy mówimy o niskim ciśnieniu krwi?
Niedociśnienie, czyli hipotensja, to stan, w którym wartości ciśnienia tętniczego krwi spadają poniżej 90/60. Problem dotyka około 10–20% populacji – znacznie częściej kobiety i osóby młode o szczupłej budowie ciała. Sam w sobie nie jest chorobą: bywa naturalną cechą organizmu (hipotonia pierwotna) albo objawem stanu wymagającego leczenia (hipotonia wtórna).
Do najczęstszych przyczyn wtórnej hipotensji należą niedoczynność tarczycy i choroba Hashimoto, a także odwodnienie, niedokrwistość oraz leki hipotensyjne i diuretyki. Typowe objawy obejmują zawroty głowy, mroczki przed oczami, osłabienie, chroniczne zmęczenie, trudności z koncentracją i stany zasłabnięcia.
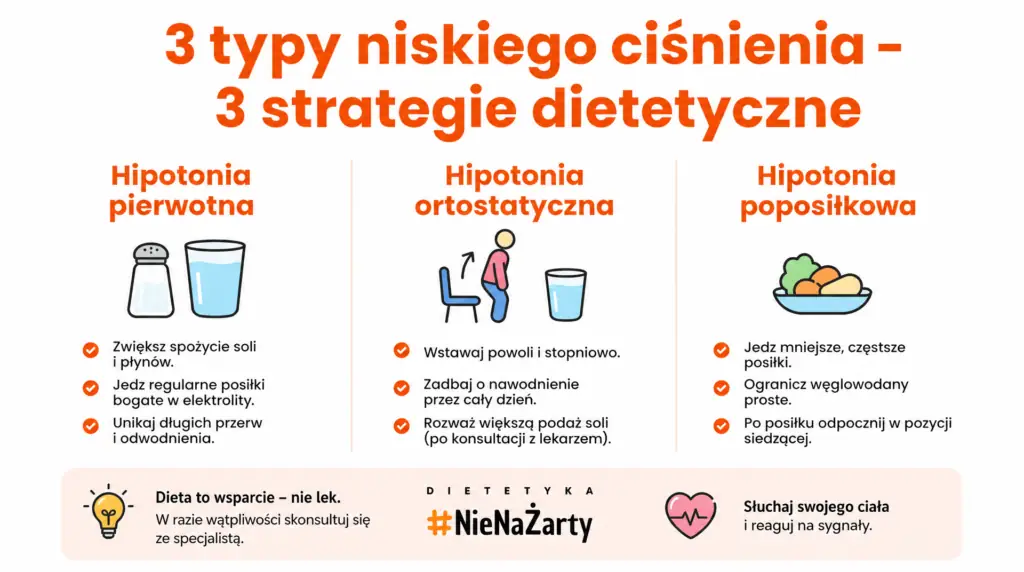
Trzy typy hipotensji – trzy różne strategie żywieniowe:
Typ | Kiedy występuje | Kluczowa interwencja żywieniowa | Czego unikać |
Hipotonia pierwotna (stała) | Cały czas | Zwiększona podaż soli, uzupełnianie płynów, 5 mniejszych dań dziennie | Alkohol, głodówki, obfite porcje |
Hipotonia ortostatyczna | Przy wstawaniu z pozycji leżącej/siedzącej | Szklanka wody rano przed wstaniem, sól do śniadania | Alkohol wieczorem, duży gorący posiłek wieczorem |
Hipotonia poposilkowa | 30–120 min po jedzeniu | Obfite dania, biały ryż/pure, alkohol do jedzenia |
Podniesienie ciśnienia krwi – szybka pomoc, gdy presja gwałtownie spada
Jeśli pojawiają się mroczki przed oczami lub zaburzenia równowagi, wypij szybko 500 ml wody – badania potwierdzają, że podniesienie ciśnienia krwi o 11–14 mmHg jest możliwe już po 15–30 minutach, a efekt utrzymuje się 1–2 godziny. Na aktywne objawy sprawdzą się także:
|
Co jeść przy niskim ciśnieniu? Lista produktów, które pomagają
Jadłospis przy hipotensji powinien dostarczać przede wszystkim sód, żelazo, witaminy z grupy B i odpowiednią ilość płynów. Każdy z tych składników działa przez inny mechanizm – razem tworzą kompletną strategię żywieniową przy obniżonej presji krwi.
Produkty zasobne w sód – kluczowy fundament diety przy hipotensji
Sód zwiększa objętość krwi krążącej, co bezpośrednio przekłada się na wyższe wartości ciśnienia tętniczego. Przy hipotensji pierwotnej bez chorób towarzyszących zaleca się spożycie 5–8 g soli dziennie – zawsze po konsultacji z lekarzem, jeśli masz problemy z sercem lub nerkami.
- Kiszonki – ogórki kiszone i kapusta kiszona to naturalne źródła elektrolitów i probiotyków wspierających mikrobiom jelit.
- Woda mineralna wysokosodowa – szukaj wody z powyżej 200 mg sodu na litr. Wartości mineralne różnych wod sprawdzisz w bazie produktów.
- Sery żółte i dojrzewające – naturalnie solone, bez potrzeby dodatkowego dosalania dań.
- Oliwki, przetwory rybne, domowe buliony – smaczne i łatwe w codziennym stosowaniu.
Produkty zasobne w żelazo – gdy za hipotensją stoi niedokrwistość
Niedokrwistość z niedoboru żelaza to jedna z najczęstszych i najłatwiej przeoczanych przyczyn chronicznego zmęczenia i obniżonej presji krwi. Żelazo odpowiada za transport tlenu – jego niedobór zmniejsza efektywną objętość krwi. Jeśli podejrzewasz niedokrwistość, wykonaj morfologię krwi obwodowej z ferrytyną.
- Wątróbka drobiowa lub wieprzowa – najlepiej przyswajalne Fe hemowe w naturalnej formie.
- Chude mięso wołowe – dostarcza zarówno żelaza hemowego, jak i witaminy B12.
- Szpinak, natka pietruszki, korzeni buraka – roślinne źródła Fe; spożywać je warto razem z produktami zasobnymi w witaminę C.
- Soczewica, ciecierzyca, pestki dyni – doskonałe opcje przy roślinnym modelu żywienia.
Witaminy z grupy B – B12 i kwas foliowy przy obniżonej presji
Niedóbór witaminy B12 i kwasu foliowego (B9) prowadzi do niedokrwistości megaloblastycznej, która objawia się m.in. obniżioną presją krwi, zmęczeniem i problemami z koncentracją. Warto zadbać też o odpowiednią podaż witaminy B6, która wspomaga metabolizm energetyczny i pracę układu nerwowego.
- Witamina B12: ryby (łosoś, makrela, sardynki), wątróbka, jaja, nabıał, chude mięso wołowe.
- Kwas foliowy (B9): szpinak, brokuly, szparagi, soczewica, awokado, jaja.
- Witamina C: czerwona papryka, natka pietruszki, kiwi – poprawia przyswajalność Fe z roślinnych źródeł.
Uzupełnianie płynów – niedoceniany filar przy hipotensji
Minimum 2–2,5 litra płynów dziennie to bezwzględna podstawa – odwodnienie już przy utracie 1–2% masy ciała obniża presję krwi. Preferuj wodę mineralną o wyższej mineralizacji, bogatej w elektrolity: sód, potas, magnez i wapń. Dzienne zapotrzebowanie kaloryczne możesz orientacyjnie obliczyć za pomocą kalkulatora kalorii.
Produkty pełnoziarniste i białko – stabilna glikemia i napięcie naczyniowe
Wahania poziomu cukru we krwi nasilają objawy hipotensji – dlatego pełnoziarniste produkty zbożowe są ważnym elementem jadłospisu. Kasza gryczana, płatki owsiane, ryż brun i pieczywo żytnie stabilizują glikemię. Więcej zasad jej regulacji opisujemy w artykule o diecie z niskim indeksem glikemicznym. Białko z każdego dania – chude mięso, ryby, jaja, rośliny strączkowe – wspiera regulację napięcia naczyniowego.

Czego unikać przy hipotensji i niedociśnieniu tętniczym?
Alkohol, głodówki i bardzo obfite porcje naraz to trzej główni wrogowie presji krwi przy hipotensji. Warto też pamiętać, że dieta w nadciśnieniu tętniczym (np. dieta DASH z drastycznym ograniczeniem soli) jest paradoksalnie szkodliwa przy obniżonej presji – nie stosuj jej bez wskazań lekarskich.
Czego unikać | Dlaczego? |
Alkohol (wino, piwo, mocne trunki) | Rozszerza naczynia krwionośne i obniża presję – szczególnie szkodliwy wieczorem przy typie ortostatycznym. |
Głodówki i przerwy powyżej 4 h bez jedzenia | Prowadzą do hipoglikemii, która nasila zawroty głowy, osłabienie i stany zasłabnięcia. |
Bardzo obfite porcje naraz | Krew odpływa do układu trawiennego – ryzyko hipotensji poposiłłkowej, szczególnie u seniorów. |
Dieta niskosodowa (DASH) | Przeznaczona dla nadciśnienia – przy obniżonej presji pogłębia deficyt elektrolitów. |
Słodkie napoje i cukry proste | Powodują gwałtowny wzrost, potem spadek glikemii oraz rozszerzenie naczyń. |
Gorące kąpiele i sauna bez uzupełnienia płynów | Rozszerzają naczynia i mogą wywołać epizod hipotensji. |
Nadmiar kofeiny (powyżej 3 filiżanek dziennie) | Przy uzależnieniu jej brak paradoksalnie obniża ciśnienie zamiast je podnosić. |
Zasady rytmu i objętości żywienia przy obniżonej presji
Sposób odżywiania jest równie ważny jak to, co ląduje na talerzu. Przy obniżonej presji krwi najskuteczniejsza jest regularnosć: 4–5 mniejszych dań co 3–4 godziny, zaczynając zawsze od śniadania, które jest bezwzględnym priorytetem rano.
- 4–5 dań dziennie – regularne spożywanie pokarmów zapobiega spadkom glikemii i wahaniom ciśnienia w ciągu dnia.
- Nigdy nie pomijaj śniadania – presja krwi jest najniższa rano, a pominięcie pierwszego dania nasila objawy przez resztę dnia.
- Uzupełniaj płyny między daniami, nie podczas jedzenia – lepsza efektywność bilansowania płynów bez rozcieńczania soków trawiennych.
- Nie ćwicz na czcś – przed wysiłkiem fizycznym zawsze spożyj coś lekkiego i wypij wodę. Szczegóły znajdziesz w artykule co jeść po treningu.
- Unikaj gwałtownego wstawania – po jedzeniu siedź spokojnie przez 30–60 minut.
- Mała porcja wieczorem – obfite jedzenie przed snem sprzyja typowi poposilkowemu i utrudnia zasypianie.
Typ ortostatyczny – jak spożywać posiłki, gdy presja spada przy wstawaniu?
Hipotonia ortostatyczna to spadek wartości skurczowych o co najmniej 20 jednostek w ciągu 3 minut od wstania z pozycji leżącej lub siedzącej. Objawia się zawrotami głowy i mroczkami przy wstawaniu z łóżka – i jest szczególnie groźna u seniorów ze względu na ryzyko upadków.
- Zanim wstaniesz z łóżka, wypij szklankę wody – wyrównuje presję zanim zmienisz pozycję ciała.
- Śniadanie z wyższą zawartością soli – rano wartości ciśnienia są najniższe, dlatego spożywanie rano produktów zasobnych w sód ma szczególne znaczenie.
- Unikaj alkoholu wieczorem – rozszerzenie naczyń w nocy nasila poranne objawy.
- Powolne wstawanie – siedź kilkanaście sekund przy krawędzi łóżka, zanim wstaniesz.
- Seniorzy: dwie szklanki wody 30 minut przed planowanym wstaniem wyraźnie łagodzą objawy ortostatyczne.

Typ poposiłłkowy – jak ograniczyć obniżenie ciśnienia po jedzeniu?
Hipotonia poposiłłkowa pojawia się 30–120 minut po jedzeniu, gdy krew masowo odpływa do układu trawiennego. Najczęściej dotyczy seniorów, osób przyjmujących leki hipotensyjne i tych po operacjach bariatrycznych.
- Małe, częste porcje zamiast 2–3 obfitych dań – mniejsza porcja to mniejszy odpływ krwi do jelit naraz.
- Unikaj produktów z dużą ilością szybkich węglowodanów – biały ryż, ziemniaki puree i białe pieczywo nasilają efekt wazodylatacyjny po jedzeniu.
- Białko i błonnik w każdym daniu – spowalniają trawienie i minimalizują obniżenie ciśnienia po jedzeniu. Zasady podobne do stosowanych w diecie przeciwzapalnej.
- Odpoczywaj po daniu w pozycji półleżącej (uniesiona górna część ciała) przez 30–60 minut – nie kładź się jednak płasko.
- Ogranicz alkohol do jedzenia – rozszerza naczynia i nasila obniżenie ciśnienia po jedzeniu.
Ciąża a obniżone ciśnienie tętnicze – jak się żwić?
Obniżona presja krwi w ciąży jest fizjologiczna w I i II trymestrze – progesteron rozszerza naczynia krwionośne, co naturalnie obniża ciśnienie tętnicze. Zazwyczaj nie wymaga leczenia, ale wymaga świadomego podejścia do jadłospisu. Szczegółowe wytyczne dotyczące żywienia w ciąży znajdziesz w artykule dieta w ciąży – co jeść a czego nie.
- Zwiększ podaż płynów do 2,5–3 litrów dziennie – zapotrzebowanie w ciąży jest wyższe.
- Spożwaj małe, częste dania – zapobiega hipoglikemii i hipotensji poposiłłkowej.
- Zadbaj o żelazo i kwas foliowy – niedokrwistość w ciąży jest częstą przyczyną nasilenia objawów.
- Sól w normalnych ilościach – nie ma potrzeby ograniczania soli przy braku nadciśnienia ciążowego.
- Bezwzględnie unikaj alkoholu, gorących kąpieli, sauny i gwałtownego wstawania.
Wiele kobiet skarży się też na objawy przypominające PMS – część z nich wynika właśnie z wahań ciśnienia i poziomu żelaza, nie bezpośrednio z cyklu hormonalnego.
Suplementacja przy obniżonej presji – co warto rozważyć?
Suplementacja nie zastępuje zbilansowanego jadłospisu – jest jego uzupełnieniem w potwierdzonych niedoborach. Każdą suplementację skonsultuj z lekarzem i potwierdź niedobór badaniem krwi przed rozpoczęciem. Sporo o synergii składników odżywczych i układu nerwowego znajdziesz w artykule dieta i suplementacja w depresji – przewlekłe zmęczenie i problemy z koncentracją często występują równocześnie z hipotensją.
- Elektrolity (sód, potas, magnez) – szczególnie po intensywnym wysiłku, w upalne dni, po biegunkach lub wymiotach.
- Żelazo – wyłącznie po potwierdzeniu niedoboru (ferrytyna + morfologia). Nie suplementuj profilaktycznie.
- Witamina B12 – obowiązkowo przy diecie wegańskiej lub wegetariańskiej.
- Kwas foliowy – szczególnie u kobiet w ciąży i w wieku rozrodczym.
- Adaptogeny (żeń-szeń, różeniec górski, ashwagandha) – tradycyjnie stosowane przy hipotensji; dowody naukowe są słabsze niż dla sodu i uzupełniania płynów.

Aktywność fizyczna i styl życia przy hipotensji
Regularna, umiarkowana aktywność fizyczna wzmacnia układ naczyniowy i poprawia stabilność wartości ciśnienia tętniczego. Najlepsza opcja to spójny ruch: spacery, pływanie, joga. Jeśli chcesz jednocześnie poprawić skład ciała, sprawdź nasz artykuł o rekompozycji sylwetki – znajdziesz tam wytyczne łączące aktywność z dieą.
- Ćwiczenia izometryczne (ściskanie dłoni, napinanie mięśni nóg) – krótkotrwałe, szybkie podniesienie ciśnienia bez wysiłku aerobowego.
- Pończochy uciskowe – przy typie ortostatycznym ograniczają odpływ krwi do kończyn dolnych.
- Sen z lekko uniesioną głową (10–15 cm) – zmniejsza poranne objawy obniżonej presji.
- Unikaj gorących kąpieli i sauny bez wcześniejszego uzupełnienia płynów.
- Sprawdź swoje BMI – chociaż nadwaga rzadko występuje przy hipotensji pierwotnej, monitorowanie wagi jest ważne przy każdej zmianie stylu życia.
Kiedy obniżone ciśnienie wymaga wizyty u lekarza?
Większość przypadków hipotensji pierwotnej nie wymaga leczenia farmakologicznego. Istnieją jednak sytuacje, w których wizyta lekarska jest niezbędna – nie odkładaj jej na później.
- Nagłe omdlenie z urazem (upadek) lub powtarzające się stany zasłabnięcia.
- Wartości ciśnienia poniżej 70/40 mmHg.
- Obniżona presja z towarzyszącym bólem w klatce piersiowej lub kołataniem serca.
- Silny ból głowy i zaburzenia widzenia razem ze spadkiem ciśnienia.
- Chroniczne zmęczenie + wypadanie włosów + przyrost masy ciała (może wskazywać na niedoczynność tarczycy).
- Przebarwienia skóry + przewlekłe zmęczenie (może wskazywać na chorobę Addisona).
- Hipotensja u osoby przyjmującej leki na nadciśnienie – możliwe za duże dawki wymagające korekty.
Przykładowy jadłospis przy niskim ciśnieniu – 1 dzień
Poniższy plan żywienia łączy wszystkie kluczowe zasady: regularność, odpowiedni sód, uzupełnianie płynów i podaż żelaza oraz witamin z grupy B. Gramatury dostosuj do swojego zapotrzebowania kalorycznego – obliczysz je w kalkulatorze kalorii.
Śniadanie (godz. 7:30) – NIGDY NIE POMIJAJ
Owsianka na mleku z bananem, łyżką masła orzechowego, pestkami dyni i szczyptą soli morskiej. Do tego filiżanka kawy lub mocna czarna herbata. Dlaczego? Banan = potas i węglowodany, owies = stabilna glikemia, sól = sód rano, kawa = pobudzenie układu naczyniowego.
II śniadanie (godz. 10:30)
Dwie kanapki z żytniego pieczywa razowego z wędliną drobiową, twarokiem i czerwoną papryka. Woda mineralna wysokosodowa (ponad 200 mg sodu/l). Dlaczego? Wędlina i twaróg = sód + białko, papryka = witamina C poprawiająca przyswajalność żelaza.
Obiad (godz. 13:30)
Zupa pomidorowa z ryżem brązowym (solona) + pieczony udziec kurczaka z kaszą gryczanną i surówką z kiszonej kapusty. Dlaczego? Kiszonki = elektrolity + probiotyki, kurczak = żelazo hemowe i B12, kasza gryczana = magnez i stabilna glikemia.
Podwieczorek (godz. 16:30)
Jogurt naturalny 2% z garścią orzechów włoskich i kawałkiem gorzkiej czekolady (min. 70% kakao). Zielona herbata lub napar imbirowy. Dlaczego? Orzechy = magnez i potas, czekolada = kofeina i teobromina.
Kolacja (godz. 19:30) – MAŁA PORCJA
Omlet z 2 jaj ze szpinakiem, pomidorem i czosnkiem. Kromka żytniego pieczywa razowego z oliwkami. Dlaczego? Jaja = B12 i żelazo, szpinak = kwas foliowy, oliwki = elektrolity. Mała porcja chroni przed hipotensją poposiłłkową przed snem.

Komentarz dietetyka – żywienie przy niedociśnieniu tętniczym
W pracy z podopiecznymi regularnie spotykam osoby, które latami zmagają się z mroczkami przed oczami i przewlekłym zmęczeniem, nie łącząc ich z hipotensją. Bardzo często trafia do mnie ktoś, u kogo obniżona presja krwi nakłada się na niedokrwistość z niedoboru żelaza – i ten duet jest wyjątkowo wyczerpujący. Efekt po wdrożeniu 5 regularnych dań, dobrego uzupełniania płynów i umiarkowanego zwiększenia soli jest zauważalny już po 2–4 tygodniach: stany zasłabnięcia zdarzają się rzadziej, a energia wraca. Pamiętajcie jednak, że zalecenie zwiększenia soli dotyczy wyłącznie hipotensji pierwotnej bez chorób towarzyszących. Przy chorobach serca lub nerek każdą zmianę diety trzeba skonsultować z lekarzem. |
Leszek Racut, dietetyk kliniczny z 10-letnim doświadczeniem, współzałożyciel Dietetyki #NieNaŻarty.
Podsumowanie – co jeść przy niskim ciśnieniu
Jadłospis przy hipotensji opiera się na trzech filarach: więcej sodu, regularne uzupełnianie płynów i mniejsze, częste dania. Do tego żelazo, witaminy B12 i B9 oraz produkty pełnoziarniste stabilizujące glikemię. Unikaj alkoholu, głodówek i diety DASH – żadna z tych strategii nie służy osobom z obniżoną presją krwi. Jeśli objawy utrudniają Ci codzienne funkcjonowanie, nasi dietetycy ułożą plan dopasowany do Twoich wyników badań i stylu życia – sprawdź naszą dietę online.

Najczęściej zadawane pytania i odpowiedzi
Co szybko podniesie ciśnienie krwi?
Najszybciej działa wypicie 500 ml wody (podniesienie ciśnienia krwi o 11–14 mmHg po 15–30 minutach), szklanka bulionu lub słonej wody oraz filiżanka mocnej kawy. Pomaga też leżenie z uniesionymi nogami połączone z uzupełnianiem płynów.
Czy kawa pomaga przy hipotensji?
Tak – kofeina zwęża naczynia krwionośne i przejściowo podnosi presję krwi. Zalecane 1–2 filiżanki dziennie. Powyżej 3 filiżanek przy uzależnieniu od kofeiny jej brak może paradoksalnie obniżać wartości zamiast je podnosić.
Czy sól pomaga przy obniżonej presji?
Tak – zwiększona podaż soli (5–8 g dziennie) jest główną strategią żywieniową przy hipotensji pierwotnej. Dotyczy to wyłącznie osób bez chorób serca i nerek – zawsze po konsultacji z lekarzem.
Co spożywać i pić przy hipotensji?
Minimum 2–2,5 litra dziennie, najlepiej wody mineralnej o wyższej mineralizacji (sód, magnez, wapń). Kawa i herbata w umiarkowanych ilościach wspierają wartości ciśnienia. Alkohol eliminuj całkowicie lub ogranicz do minimum.
Co jadać rano przy niskim ciśnieniu krwi?
Śniadanie jest najważniejszym daniem dnia przy hipotensji. Powinno być zasobne w sód (np. pieczywo z wędliną lub serem, kiszonki) i węglowodany złożone (owsianka, kasza gryczana). Dodaj kawę lub mocną herbatę – kofeina rano szczególnie skutecznie wspiera presję krwi.
Czy hipotensja jest groźna?
Hipotensja pierwotna u młodych, zdrowych osób zazwyczaj nie jest niebezpieczna. Problematyczna staje się u seniorów (ryzyko upadków) i gdy jest objawem innej choroby. Jeśli towarzyszą jej omdlenia, ból w klatce piersiowej lub wartości ciśnienia spadają poniżej 70/40 mmHg – koniecznie zasięgnij porady lekarza.
Bibliografia i źródła naukowe
[1] Jordan J, et al. „Effect of water ingestion on cardiovascular regulation in orthostatic hypotension.” Clin Auton Res. 2000;10(1):35-41. https://doi.org/10.1007/BF02281102
[2] Wieling W, et al. „Diagnosis and management of orthostatic hypotension.” Eur Heart J. 2022;43(20):1944-1948. https://doi.org/10.1093/eurheartj/ehac501
[3] Freeman R, et al. „Consensus statement on the definition of orthostatic hypotension.” Auton Neurosci. 2011;161(1-2):46-48. https://doi.org/10.1016/j.autneu.2011.02.004
[4] Ricci F, et al. „Cardiovascular morbidity and mortality related to orthostatic hypotension.” Ann Intern Med. 2015;162(6):423-431. https://doi.org/10.7326/M14-1541
[5] Juraschek SP, et al. „Effects of sodium reduction on blood pressure in subjects with resistant hypertension.” Hypertension. 2022;79(1):111-120. https://doi.org/10.1161/HYPERTENSIONAHA.121.18326
[6] Lahrmann H, et al. „EFNS guidelines on the diagnosis and management of orthostatic hypotension.” Eur J Neurol. 2006;13(9):930-936.

