
Epilepsja – czego nie jeść? Dieta przy padaczce
Epilepsja to przewlekły problem neurologiczny, w którym dochodzi do zaburzeń aktywności elektrycznej mózgu i wystąpienia napadów. Coraz więcej badań pokazuje, że odpowiednia dieta przy padaczce może realnie wpływać na częstość napadów, zwłaszcza u pacjentów z padaczki lekoopornej. Czy jedzenie może wywołać napad padaczkowy? A może pewne produkty mogą go nasilać? Sprawdź, co mówi nauka o leczeniu padaczki dietą.
Spis treści:
Epilepsja – najważniejsze wnioski
Dlaczego dieta ma znaczenie w leczeniu padaczki?
Padaczka a jedzenie
Czy zmiana tego, co jem, może poprawić kontrolę ataków epilepsji?
Co jeść przy padaczce?
Czego nie jeść przy epilepsji?
Czy przy epilepsji można pić kawę?
Dieta ketogenna a padaczka
Inne modele dietetyczne wspierające pacjentów z padaczką
Suplementacja i wspieranie organizmu dietą
Czy niski poziom minerałów w organizmie wpływa na aktywność ataków?
Komentarz eksperta
Epilepsja – najważniejsze wnioski
- Padaczka jest chorobą o podłożu neurologicznym, ale metabolizm i sposób żywienia może wpływać na komunikację między neuronami.
- Dieta ketogenna jest jednym z lepiej udokumentowanych sposobów leczenia padaczki u dzieci z padaczki lekoopornej.
- Niski poziom cukru we krwi, niedobór minerałów w organizmie (np. niski poziom sodu czy wapnia) może prowokować napady.
- Niektóre czynniki żywieniowe, jak przewlekłe nadużywanie alkoholu, mogą zwiększać ryzyko wystąpienia napadów padaczkowych.
- Leczenie epilepsji powinno być kompleksowe: farmakologiczny lek przeciwpadaczkowy + odpowiednia dieta + monitorowanie EEG.
Dlaczego dieta ma znaczenie w leczeniu padaczki?
Padaczka jest chorobą związaną z nieprawidłową aktywnością elektryczną mózgu. Gdy dochodzi do nadmiernej synchronizacji komórek nerwowych, pojawia się napad padaczkowy, może to być utrata przytomności, drgawki lub napady częściowe bez utraty świadomości.
Metabolizm ma ogromne znaczenie dla funkcjonowania układu nerwowego. Neuron potrzebuje energii, zwykle dostarcza ją glukoza. Jednak w przypadku diety ketogenicznej organizm przechodzi w stan ketozy, wykorzystując ciała ketonowe zamiast glukozy. Zmienia się wówczas pobudliwość komórek mózgowych i komunikację między neuronami.
Najbardziej znane badanie pokazało, że po 3 miesiącach stosowania diety ketogennej około 38% dzieci z padaczką lekooporną miało przynajmniej o połowę mniej napadów. W kolejnych analizach i przeglądach systematycznych odsetek pacjentów, którzy reagują na dietę taką poprawą, zwykle mieści się w granicach 40–50% – choć efekt zależy od typu padaczki, wieku i przestrzegania zaleceń [1].
Padaczka a jedzenie
Nie ma wiarygodnych dowodów, że konkretne produkty „wywołują” epilepsję jako chorobę o podłożu genetycznym lub neurologicznym. Jedzenie może natomiast zwiększać ryzyko napadu prowokowanego, czyli takiego, który pojawia się w odpowiedzi na przejściowy czynnik obniżający próg drgawkowy. Najczęściej chodzi o sytuacje takie jak:
- niski poziom cukru we krwi (hipoglikemia)
- przewlekłe nadużywanie alkoholu (w tym ryzyko napadów w okresie „zejścia” lub odstawienia)
- niski poziom sodu (hiponatremia)
- ostry niedobór wapnia (hipokalcemia)
Takie zaburzenia metaboliczne mogą wpływać na pobudliwość komórek nerwowych i aktywność elektryczną mózgu, zwiększając ryzyko wystąpienia napadu.

Co nasila ataki padaczki?
U części osób chorujących na padaczkę pewne nawyki żywieniowe i okołodietetyczne mogą nasilać wystąpienie napadów padaczkowych, zwłaszcza jeśli prowadzą do wahań glukozy, odwodnienia albo przeciążenia układu nerwowego. Najczęstsze „wyzwalacze” to:
- nieregularne posiłki (długie przerwy, pomijanie jedzenia)
- duże skoki glukozy po bardzo słodkich lub mocno przetworzonych produktach
- nadmierna ilość kofeiny (szczególnie w połączeniu z małą ilością snu)
- odwodnienie i niedobór elektrolitów
Warto pamiętać, że reakcja jest indywidualna: to, co u jednego pacjenta nie robi różnicy, u innego może realnie zwiększać częstość napadów. Dlatego najlepiej obserwować zależności (np. w dzienniczku napadów) i omawiać je z neurologiem lub dietetykiem.
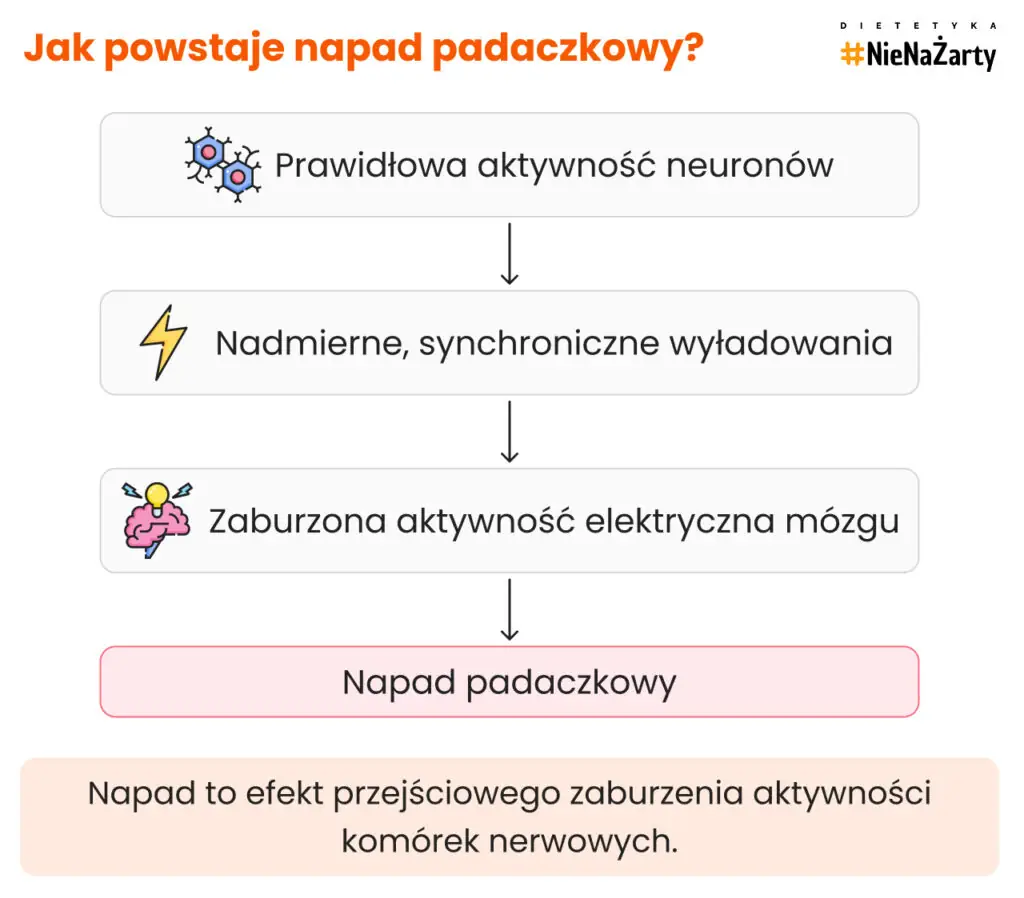
Czy zmiana tego, co jem, może poprawić kontrolę ataków epilepsji?
Tak, w określonych sytuacjach zmiana diety może realnie wpłynąć na częstość i nasilenie napadów padaczkowych. Najlepiej udokumentowanym przykładem jest padaczka lekooporna u dzieci, gdzie dieta ketogeniczna stanowi uznany, niefarmakologiczny element leczenia epilepsji i może znacząco poprawić kontrolę napadów u części chorych. Przegląd z Nutrients pokazuje, że u pacjentów z padaczką lekooporną stosujących dietę ketogeniczną obserwowano redukcję aktywności napadów nawet o ponad 90% lub ich całkowite ustąpienie w okresie terapii, szczególnie w populacji pediatrycznej, choć wymaga to starannego doboru pacjenta i nadzoru specjalisty [2].
Dieta ketogeniczna jest bardzo niskowęglowodanowa, wysokotłuszczowa i indukuje produkcję ciał ketonowych, które mają wpływ na metabolizm neuronów i równowagę neuroprzekaźników, co może stabilizować pobudliwość komórek nerwowych i zmniejszać częstość napadów.
U dorosłych dane kliniczne są bardziej ograniczone niż u dzieci, ale badania wskazują, że różne warianty diet o niskiej zawartości węglowodanów (np. zmodyfikowana dieta Atkinsa, low glycemic index treatment) także mogą zmniejszać częstość napadów u części pacjentów z padaczką lekooporną, choć efekty są bardziej zróżnicowane i wymagają dalszych badań [3].
W kontekście monitorowania odżywienia i modyfikacji masy ciała w trakcie stosowania takich interwencji dietetycznych pomocny może być kalkulator BMI, który pozwala ocenić, czy masa ciała i wskaźniki zdrowotne pozostają w bezpiecznym zakresie podczas terapii dietą ketogeniczną lub innymi dietami niskowęglowodanowymi.
Co jeść przy padaczce?
Dieta przy padaczce powinna przede wszystkim stabilizować metabolizm i wspierać prawidłowe funkcjonowanie układu nerwowego. Celem nie jest „wyleczenie” choroby jedzeniem, ale ograniczenie czynników, które mogą sprzyjać wahaniom pobudliwości komórek nerwowych i zwiększać ryzyko napadu padaczkowego.
Kluczowe elementy odpowiedniej diety:
- produkty o niskim indeksie glikemicznym – ograniczają gwałtowne wahania poziomu glukozy
- wielonienasycone kwasy tłuszczowe (omega-3) – wspierają błony komórkowe neuronów
- odpowiednia ilość białka – stabilna podaż aminokwasów dla układu nerwowego
- regularne posiłki – zapobieganie hipoglikemii (niski poziom cukru we krwi może prowokować napady)
- odpowiednie nawodnienie i podaż elektrolitów
U osób z padaczką szczególnie ważne jest unikanie długich przerw między posiłkami oraz diet bardzo restrykcyjnych kalorycznie bez kontroli specjalisty, ponieważ zaburzenia energetyczne mogą wpływać na próg drgawkowy. Przy planowaniu jadłospisu warto więc kontrolować całkowitą podaż energii, korzystając z kalkulatora kalorii, aby uniknąć nadmiernego deficytu i wahań poziomu glukozy we krwi.

Co jeść, a czego unikać
| Najlepsze produkty | Produkty, których unikać |
| tłuste ryby (łosoś, makrela, sardynki – źródło omega-3) | alkohol (szczególnie w dużych ilościach) |
| jaja | napoje energetyczne |
| warzywa o niskim IG (brokuł, cukinia, papryka) | duże ilości cukru i słodyczy |
| orzechy i pestki | wysoko przetworzona żywność |
| oliwa z oliwek | nadmiar kofeiny |
Dlaczego omega-3 mogą mieć znaczenie?
Wielonienasycone kwasy tłuszczowe, zwłaszcza DHA i EPA, są istotnym składnikiem błon komórek nerwowych i wpływają na ich płynność oraz przewodnictwo impulsów. Metaanaliza z 2025 roku wskazuje, że suplementacja omega-3 może u części pacjentów zmniejszać częstość napadów, choć efekty są umiarkowane i nie zastępują leczenia przeciwpadaczkowego [4].
Dieta bogata w naturalne źródła omega-3 może stanowić element wspierający leczenie epilepsji, ale nie jest samodzielnym sposobem leczenia padaczki.

Czego nie jeść przy epilepsji?
Nie istnieje uniwersalna lista „zakazanych produktów” dla każdego chorego na padaczkę. W praktyce chodzi raczej o unikanie czynników, które mogą zwiększać ryzyko wystąpienia napadu padaczkowego poprzez wpływ na próg drgawkowy, metabolizm lub stężenie leków przeciwpadaczkowych.
W szczególności warto ograniczyć lub wyeliminować:
- alkohol – zwłaszcza w większych ilościach oraz przy nagłym odstawieniu (ryzyko napadów prowokowanych),
- bardzo duże ilości cukru i produktów wysokoprzetworzonych, które powodują gwałtowne wahania glukozy,
- napoje energetyczne łączące kofeinę z innymi stymulantami,
- diety skrajnie restrykcyjne prowadzące do hipoglikemii,
- niektóre suplementy diety, które mogą wchodzić w interakcję z lekami przeciwpadaczkowymi (np. preparaty z miłorzębem japońskim).
Czynniki te mogą:
- nasilać napad,
- zaburzać metabolizm (np. powodować niski poziom sodu lub cukru),
- wchodzić w interakcję z lekiem przeciwpadaczkowym i zmniejszać jego skuteczność.
Warto podkreślić, że reakcja organizmu jest indywidualna, u jednego pacjenta określony produkt nie wywoła żadnych objawów, a u innego może zwiększyć częstość napadów.

Czy przy epilepsji można pić kawę?
Umiarkowane spożycie kawy (np. 1–2 filiżanki dziennie) zwykle nie zwiększa częstości napadów u większości osób z padaczką. Problem pojawia się przy wysokich dawkach kofeiny, zwłaszcza w połączeniu z brakiem snu, stresem i odwodnieniem, wtedy może dojść do obniżenia progu drgawkowego [5].
Kofeina działa stymulująco na układ nerwowy i wpływa na pobudliwość neuronów. Dlatego w praktyce dietetycznej zaleca się indywidualną ocenę tolerancji kofeiny oraz obserwację, czy po jej spożyciu nie dochodzi do zwiększenia częstości napadów.
Dieta ketogenna a padaczka
Dieta ketogenna to model żywienia oparty na bardzo niskiej podaży węglowodanów (zwykle <50 g/dzień), umiarkowanej ilości białka i wysokiej podaży tłuszczu. Taki rozkład makroskładników prowadzi do wytwarzania ciał ketonowych (beta-hydroksymaślanu, acetooctanu), które stają się alternatywnym źródłem energii dla mózgu.
W kontekście leczenia padaczki dieta ketogenna jest uznanym sposobem postępowania w przypadku padaczki lekoopornej, szczególnie u dzieci. Stosuje się ją wtedy, gdy dwa prawidłowo dobrane schematy leczenia przeciwpadaczkowego nie przyniosły oczekiwanego efektu [6].
Na czym polega dieta ketogeniczna?
W klasycznej wersji dieta ketogeniczna opiera się na proporcji tłuszczu do białka i węglowodanów wynoszącej najczęściej 4:1 lub 3:1. Oznacza to, że organizm przechodzi w stan ketozy, w którym zamiast glukozy wykorzystuje tłuszcz jako główne źródło energii.
Ciała ketonowe wpływają na metabolizm komórek nerwowych oraz równowagę neuroprzekaźników (m.in. GABA i glutaminianu). Uważa się, że mogą stabilizować pobudliwość neuronów, poprawiać funkcjonowanie mitochondriów i zmniejszać nadmierną aktywność elektryczną mózgu odpowiedzialną za napad padaczkowy.
Dieta wymaga ścisłej kontroli specjalistycznej, zarówno pod kątem podaży makroskładników, jak i monitorowania parametrów laboratoryjnych.
Skuteczność i skutki uboczne
W przypadku padaczki lekoopornej u dzieci około 38–50% pacjentów osiąga ≥50% redukcję częstości napadów podczas stosowania diety ketogenicznej, a niewielki odsetek uzyskuje nawet ≥90% poprawę. Dane te potwierdzają randomizowane badania kliniczne oraz przeglądy systematyczne i stanowią podstawę rekomendacji międzynarodowych towarzystw neurologicznych [3].
Warto jednak pamiętać, że dieta ketogeniczna nie jest pozbawiona ryzyka. Do najczęstszych skutków ubocznych należą:
- zaparcia,
- niedobór minerałów (m.in. magnezu, wapnia, selenu),
- hiperlipidemia (wzrost poziomu cholesterolu i triglicerydów),
- ryzyko kamicy nerkowej przy długotrwałym stosowaniu.
Dlatego stosowanie diety ketogenicznej powinno odbywać się pod kontrolą lekarza i dietetyka, z regularnym monitorowaniem badań laboratoryjnych oraz dostosowaniem suplementacji w razie potrzeby.

Inne modele dietetyczne wspierające pacjentów z padaczką
Poza klasyczną dietą ketogenną istnieją również mniej restrykcyjne strategie żywieniowe, które mogą wspierać leczenie padaczki, zwłaszcza u pacjentów, którzy nie tolerują ścisłego modelu ketogenicznego. Ich celem jest poprawa stabilności metabolicznej i zmniejszenie częstości napadów przy większej elastyczności diety.
Dieta MCT (Medium Chain Triglycerides)
Dieta MCT wykorzystuje tłuszcze średniołańcuchowe, które szybciej ulegają przemianie w ciała ketonowe niż tłuszcze długołańcuchowe, co pozwala uzyskać efekt metaboliczny zbliżony do klasycznej diety ketogenicznej przy większej elastyczności podaży węglowodanów. W analizowanym badaniu wykazano, że dieta MCT może zapewniać porównywalną kontrolę napadów przy jednoczesnej dobrej tolerancji klinicznej, co czyni ją realną alternatywą terapeutyczną w wybranych przypadkach padaczki lekoopornej. [7].
Dieta Atkinsa zmodyfikowana (MAD)
Jest mniej restrykcyjna niż klasyczna dieta ketogeniczna, ale nadal opiera się na niskiej zawartości węglowodanów. W badaniach z 2021 roku u części pacjentów z padaczką lekooporną obserwowano redukcję częstości napadów rzędu 30–40%, co czyni ją realną alternatywą terapeutyczną [8].
Dieta niskoglikemiczna (LGIT)
Opiera się na stabilnej podaży glukozy i wyborze produktów o niskim indeksie glikemicznym. Ograniczenie gwałtownych wahań metabolicznych może wspierać kontrolę napadów u wybranych pacjentów, szczególnie tych, u których hipoglikemia lub duże skoki glukozy nasilają objawy [7].

Suplementacja i wspieranie organizmu dietą
Suplementacja u pacjentów z padaczką powinna być zawsze prowadzona pod kontrolą lekarza, zwłaszcza że niektóre preparaty mogą wchodzić w interakcję z lekami przeciwpadaczkowymi lub wpływać na ich metabolizm. Celem suplementacji nie jest zastąpienie leczenia farmakologicznego, ale wyrównanie potwierdzonych niedoborów i wsparcie funkcjonowania układu nerwowego.
Do składników, które mogą mieć znaczenie kliniczne, należą:
- witamina B6 (pirydoksyna) – kluczowa w rzadkiej, genetycznej postaci padaczki zależnej od pirydoksyny; w tej sytuacji odpowiednia dawka witaminy działa przeciwdrgawkowo i stanowi element leczenia przyczynowego,
- witamina D – jej niedobór jest częsty u osób przewlekle przyjmujących leki przeciwpadaczkowe, zwłaszcza indukujące enzymy wątrobowe; może wpływać na zdrowie kości i ogólną kondycję organizmu,
- magnez – uczestniczy w regulacji pobudliwości komórek nerwowych; jego niski poziom może sprzyjać nadmiernej aktywności neuronalnej.
Niektóre leki przeciwpadaczkowe mogą prowadzić do niedoboru witamin (np. witaminy D, kwasu foliowego) lub wpływać na gospodarkę mineralną. Dlatego u osób z padaczką zaleca się okresową kontrolę badań laboratoryjnych i indywidualne dostosowanie suplementacji – wyłącznie na podstawie realnego wskazania, a nie profilaktycznie „na wszelki wypadek”.
Czy niski poziom minerałów w organizmie wpływa na aktywność ataków?
Tak. Niski poziom sodu, wapnia lub magnezu może obniżać próg drgawkowy i prowokować napady. Zaburzenia elektrolitowe są znaną przyczyną napadów prowokowanych, czyli wynikających z przejściowego zaburzenia równowagi metabolicznej.
W przypadku napadu spowodowanego np. hiponatremią leczenie polega przede wszystkim na wyrównaniu poziomu sodu – ma więc charakter metaboliczny, a nie typowo przeciwpadaczkowy.
Komentarz eksperta
Dieta może wspierać leczenie padaczki, ale nie zastępuje leków przeciwpadaczkowych, leczenia operacyjnego ani innych metod neurologicznych. To element uzupełniający terapię, a nie jej alternatywa.
W przypadku padaczki lekoopornej u dzieci dieta ketogenna jest uznanym narzędziem terapeutycznym, jednak wymaga ścisłej kontroli. Każdy pacjent powinien być oceniany indywidualnie, nie istnieje jedna uniwersalna dieta odpowiednia dla wszystkich.
Podsumowanie
Padaczka to przewlekła choroba układu nerwowego, w której dieta może być realnym wsparciem terapii, choć nie zastępuje leczenia przeciwpadaczkowego. Najlepiej udokumentowaną interwencją żywieniową pozostaje dieta ketogenna, szczególnie skuteczna u dzieci z padaczką lekooporną.
Stabilny metabolizm, unikanie hipoglikemii, kontrola niedoborów minerałów i witamin oraz rozsądna suplementacja mogą wspierać kontrolę napadów. Kluczowa jest jednak współpraca neurologa i dietetyka – to połączenie zwiększa bezpieczeństwo terapii i szansę na zmniejszenie częstości napadów padaczkowych.
FAQ
1. Jakie pokarmy wywołują epilepsję?
Nie ma produktów wywołujących epilepsję, ale zaburzenia metaboliczne mogą prowokować napady.
2. Co szkodzi przy padaczce?
Alkohol, odwodnienie, niski poziom sodu, brak snu.
3. Czy dieta ketogenna jest bezpieczna?
Tak, ale wymaga nadzoru lekarza.
4. Czy kawa jest zabroniona?
W umiarkowanych ilościach zwykle nie.
5. Czy suplementacja pomaga?
Tylko w przypadku potwierdzonego niedoboru.
Bibliografia:
- https://pubmed.ncbi.nlm.nih.gov/18456557/
- https://www.mdpi.com/2072-6643/16/9/1258
- https://pubmed.ncbi.nlm.nih.gov/32588435/
- https://pubmed.ncbi.nlm.nih.gov/40117786/
- https://pubmed.ncbi.nlm.nih.gov/18409414/
- https://pubmed.ncbi.nlm.nih.gov/19889013/
- https://pubmed.ncbi.nlm.nih.gov/27759811/
- https://pubmed.ncbi.nlm.nih.gov/36906721/

