
Dieta insulinowa – czego nie jeść na insulinooporności?
Dieta insulinowa to jeden z kluczowych elementów leczenia i codziennego funkcjonowania osób z insulinoopornością. To właśnie sposób odżywiania decyduje o tym, czy dochodzi do gwałtownych wahań glukozy we krwi, nadmiernych wyrzutów insuliny i dalszego pogłębiania zaburzeń metabolicznych. Dobrze zaplanowana dieta przy insulinooporności może realnie poprawić wrażliwość tkanek na insulinę, obniżyć poziom cukru we krwi i zmniejszyć ryzyko rozwoju cukrzycy typu 2.
Spis treści
- Dieta insulinowa – najważniejsze wnioski
- Czym jest insulinooporność i jakie są jej przyczyny?
- Co powoduje wyrzut insuliny?
- Po czym poznać wyrzut insuliny?
- Jaka powinna być dieta przy insulinooporności?
- Insulinooporność – czego nie jeść?
- Produkty zabronione dla osób z insulinoopornością
- Co jeść przy insulinooporności?
- Tabela warzyw i owoców w insulinooporności
- Dieta insulinowa – gotowy jadłospis
- Przy insulinooporności dieta to nie wszystko!
- Komentarz eksperta – insulinooporność a dieta
Dieta insulinowa – najważniejsze wnioski
- Stabilny poziom glukozy we krwi zależy bardziej od jakości i kompozycji posiłków niż od samej liczby kalorii.
- Produkty o niskim indeksie i ładunku glikemicznym pomagają ograniczyć wyrzuty insuliny i poprawić wrażliwość tkanek.
- Błonnik pokarmowy, białko i zdrowe tłuszcze realnie spowalniają wchłanianie glukozy i poprawiają kontrolę apetytu.
- Sama dieta to za mało. Aktywność fizyczna, sen i redukcja stresu wzmacniają efekty leczenia insulinooporności.
- Długofalowe zmiany nawyków są skuteczniejsze niż krótkotrwałe restrykcje czy „diety cud”.

Czym jest insulinooporność i jakie są jej przyczyny?
Insulinooporność to stan zwiększonej oporności komórek na insulinę, w którym mimo prawidłowego, a często nawet podwyższonego stężenia insuliny, jej działanie jest wyraźnie osłabione. W praktyce oznacza to, że glukoza nie jest skutecznie transportowana do komórek mięśniowych i tkanki tłuszczowej, przez co poziom glukozy we krwi utrzymuje się zbyt wysoko.
Organizm próbuje zrekompensować ten problem, zmuszając trzustkę do coraz intensywniejszej produkcji insuliny. Początkowo mechanizm ten pozwala utrzymać poziom cukru we krwi w normie, jednak w dłuższej perspektywie prowadzi do hiperinsulinemii, zaburzeń gospodarki lipidowej oraz przeciążenia metabolicznego, które sprzyja dalszemu pogłębianiu insulinooporności.
Przyczyny insulinooporności – co zwiększa ryzyko?
Na rozwój insulinooporności wpływa wiele czynników, z których część ma bezpośredni związek ze stylem życia i dietą. Do najczęstszych przyczyn należą:
- nadmierna tkanka tłuszczowa, szczególnie trzewna, która aktywnie zaburza działanie insuliny,
- dieta bogata w cukry proste oraz produkty o wysokim indeksie glikemicznym, sprzyjające gwałtownym skokom glukozy i insuliny,
- niska aktywność fizyczna, ograniczająca wykorzystanie glukozy przez mięśnie,
- przewlekły stres i niedobór snu, które nasilają zaburzenia hormonalne,
- zaburzenia hormonalne, takie jak PCOS, choroby tarczycy czy zaburzenia osi nadnerczowej.
Wstępną ocenę masy ciała i jej potencjalnego wpływu na ryzyko metaboliczne można wykonać za pomocą kalkulatora BMI, pamiętając, że wynik należy interpretować w szerszym kontekście zdrowia.
Badania z 2025 wskazują, że nawet 26–30% dorosłej populacji może wykazywać cechy insulinooporności, często nie zdając sobie z tego sprawy. To właśnie dlatego wczesna diagnostyka oraz odpowiednio dobrana dieta przy insulinooporności odgrywają kluczową rolę w zapobieganiu dalszym powikłaniom metabolicznym [1].
Co powoduje wyrzut insuliny?
Wyrzut insuliny jest naturalną reakcją organizmu na wzrost poziomu glukozy we krwi, jednak w przypadku insulinooporności ta odpowiedź bywa nadmierna i nieadekwatna do potrzeb. Najsilniejszą odpowiedź insulinową wywołują przede wszystkim produkty, które szybko podnoszą stężenie glukozy:
- cukry proste (glukoza, fruktoza, sacharoza),
- słodycze oraz napoje słodzone,
- rafinowane produkty zbożowe, takie jak białe pieczywo, biały ryż czy drobne kasze,
- produkty o wysokim ładunku glikemicznym, spożywane w dużych porcjach.
Wysokie spożycie węglowodanów łatwo przyswajalnych prowadzi do gwałtownego wzrostu poziomu glukozy, co zmusza trzustkę do intensywnego wydzielania insuliny. U osób z insulinoopornością taki mechanizm sprzyja pogłębianiu zaburzeń metabolicznych i utrwalaniu wysokiego stężenia insuliny we krwi.
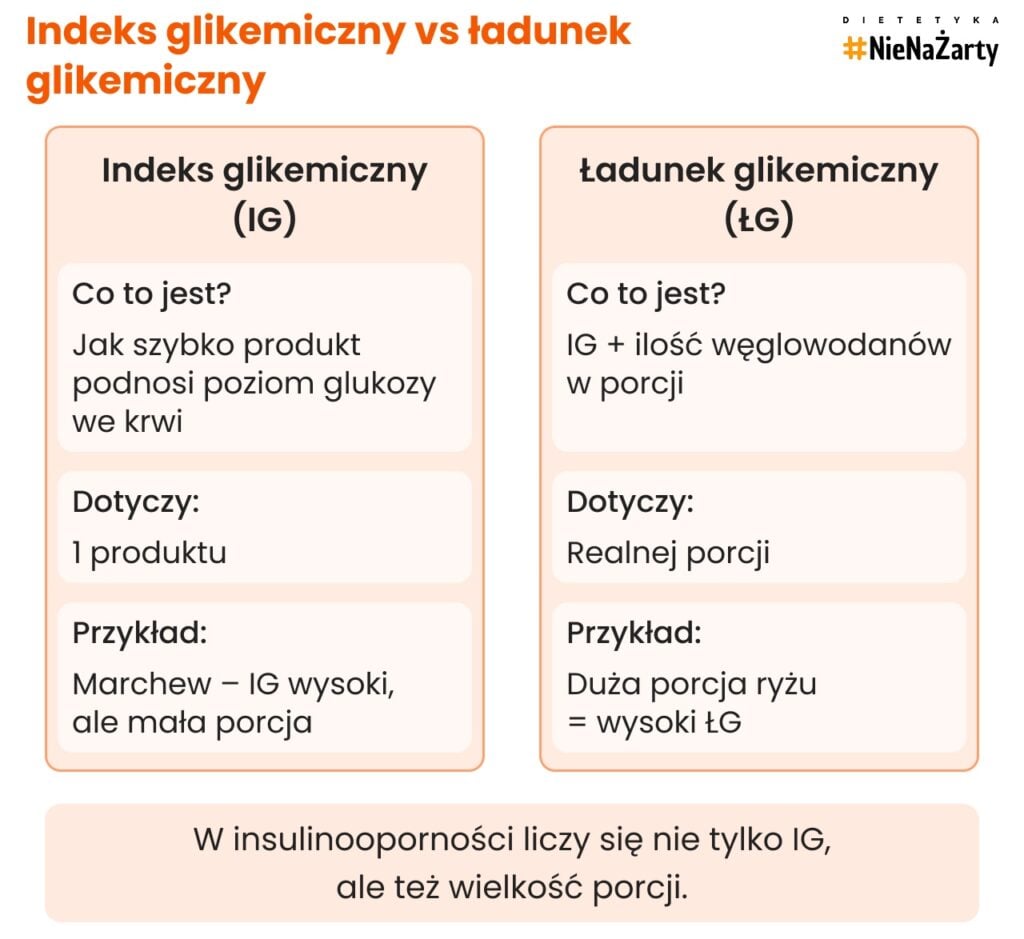
A co z ładunkiem glikemicznym?
W praktyce żywieniowej nie tylko indeks glikemiczny ma znaczenie. Równie istotny jest ładunek glikemiczny, który uwzględnia zarówno szybkość wzrostu glukozy, jak i ilość węglowodanów w porcji danego produktu.
Oznacza to, że nawet produkt o umiarkowanym indeksie glikemicznym, spożyty w dużej ilości, może powodować wysoki wyrzut insuliny oraz znaczny wzrost stężenia glukozy we krwi. Dlatego w diecie przy insulinooporności kluczowe znaczenie ma nie tylko wybór produktów, ale także kontrola porcji i całkowitego spożycia węglowodanów w ciągu dnia.
Po czym poznać wyrzut insuliny?
Wyrzut insuliny nie zawsze daje jednoznaczne sygnały, jednak u wielu osób – szczególnie w przypadku insulinooporności – można zauważyć charakterystyczny zestaw objawów pojawiających się po posiłku. Do najczęstszych należą:
- senność i uczucie „zjazdu” energetycznego po jedzeniu,
- nagły spadek energii i motywacji do działania,
- silny, często trudny do opanowania apetyt na słodycze,
- trudności z koncentracją i uczucie „mgły mózgowej”,
- szybki powrót głodu, mimo niedawno spożytego posiłku.
U osób z insulinoopornością objawy te występują znacznie częściej i są zwykle bardziej nasilone. Wynika to z faktu, że komórki słabiej reagują na insulinę, przez co organizm produkuje jej coraz więcej, próbując obniżyć poziom glukozy we krwi.
Stężenie glukozy i insuliny – co pokazują badania?
Badania kliniczne z ostatnich lat pokazują, że częste skoki stężenia glukozy we krwi prowadzą do stopniowego pogorszenia wrażliwości komórek na insulinę. Każdy kolejny epizod hiperinsulinemii utrwala zaburzenia metaboliczne i zwiększa ryzyko dalszego rozwoju insulinooporności [2].
Powstaje w ten sposób błędne koło metaboliczne: wysoki poziom glukozy wywołuje nadmierny wyrzut insuliny, a osłabione działanie insuliny prowadzi do jeszcze większych wahań cukru. Bez zmiany diety i stylu życia proces ten zwykle postępuje, zwiększając ryzyko zaburzeń gospodarki węglowodanowej, a w dalszej perspektywie także cukrzycy typu 2.
Jaka powinna być dieta przy insulinooporności?
Dieta przy insulinooporności powinna być oparta przede wszystkim na produktach o niskim indeksie glikemicznym oraz umiarkowanym ładunku glikemicznym. Takie podejście pozwala ograniczyć gwałtowne wzrosty poziomu glukozy we krwi, zmniejszyć wyrzuty insuliny i stopniowo poprawiać wrażliwość tkanek na insulinę.
Celem diety nie jest całkowite wyeliminowanie węglowodanów, lecz ich świadomy dobór, odpowiednie porcjowanie i łączenie z innymi składnikami odżywczymi. Właściwie zaplanowana dieta w insulinooporności pomaga utrzymać stabilny poziom cukru we krwi, poprawia kontrolę apetytu i wspiera redukcję masy ciała, jeśli jest taka potrzeba.
Przy planowaniu diety przy insulinooporności pomocne może być oszacowanie indywidualnego zapotrzebowania energetycznego, np. za pomocą kalkulatora kalorii, który pozwala lepiej dopasować porcje do potrzeb organizmu.
Kluczowe zasady diety przy insulinooporności:
- regularne posiłki, które zapobiegają dużym wahaniom glukozy i insuliny,
- odpowiednia podaż błonnika pokarmowego, spowalniającego wchłanianie glukozy,
- przewaga węglowodanów złożonych nad cukrami prostymi,
- kontrola porcji i całkowitego spożycia węglowodanów w ciągu dnia.

Co obniża indeks glikemiczny posiłku?
Na indeks glikemiczny nie wpływa wyłącznie rodzaj produktu, ale również sposób jego przygotowania i zestawienia z innymi składnikami. IG posiłku obniżają przede wszystkim:
- błonnik, który spowalnia trawienie i wchłanianie węglowodanów,
- tłuszcze, szczególnie jakościowe, takie jak oliwa z oliwek,
- białko, które wydłuża opróżnianie żołądka i stabilizuje odpowiedź glikemiczną,
- odpowiednia obróbka kulinarna, np. gotowanie „al dente”, schładzanie produktów skrobiowych czy unikanie nadmiernego rozgotowania.
Dzięki tym zabiegom nawet posiłki zawierające węglowodany mogą mieć korzystniejszy wpływ na poziom glukozy we krwi, co ma kluczowe znaczenie w długofalowym leczeniu insulinooporności.
Insulinooporność – czego nie jeść?
W przypadku insulinooporności kluczowe znaczenie ma eliminacja produktów, które powodują gwałtowny wzrost poziomu glukozy we krwi i prowadzą do nadmiernego wyrzutu insuliny. Regularne ich spożywanie sprzyja pogłębianiu zaburzeń metabolicznych i utrwala insulinooporność.
Do produktów, których osoby z insulinoopornością powinny unikać lub zdecydowanie ograniczać, należą:
- słodzone napoje, w tym napoje gazowane, energetyki i soki dosładzane,
- słodycze i wyroby cukiernicze, będące skoncentrowanym źródłem cukrów prostych,
- białe pieczywo oraz inne produkty z rafinowanej mąki,
- wysoko przetworzone płatki śniadaniowe, często zawierające dodatek cukru,
- fast foody bogate w tłuszcze trans i węglowodany o wysokim ładunku glikemicznym.
Są to produkty, które bardzo szybko podnoszą poziom cukru we krwi, a jednocześnie wymagają intensywnego wydzielania insuliny. U osób z insulinoopornością taka reakcja organizmu jest szczególnie niekorzystna, ponieważ prowadzi do dalszego obniżania wrażliwości komórek na insulinę i zwiększa ryzyko rozwoju powikłań metabolicznych.
Produkty zabronione dla osób z insulinoopornością
W diecie osób z insulinoopornością szczególną ostrożność należy zachować wobec produktów, które w największym stopniu zaburzają gospodarkę glukozowo-insulinową i pogarszają wrażliwość tkanek na insulinę. Do najbardziej problematycznych należą:
- cukry proste, obecne m.in. w słodyczach, wypiekach, syropach i słodzonych napojach,
- słodzony nabiał, taki jak jogurty smakowe, desery mleczne czy serki z dodatkiem cukru,
- tłuszcze trans i tłuszcze utwardzone, typowe dla żywności wysoko przetworzonej, fast foodów i gotowych wypieków.
Cukry proste prowadzą do szybkiego wzrostu stężenia glukozy we krwi, a w konsekwencji do silnego wyrzutu insuliny. Tłuszcze trans dodatkowo nasilają stan zapalny i zaburzają sygnalizację insulinową na poziomie komórkowym, co jeszcze bardziej pogarsza działanie insuliny.
Badanie z 2025 pokazuje, że wysoka podaż cukrów prostych może obniżać wrażliwość tkanek na insulinę nawet u osób z prawidłową masą ciała, niezależnie od całkowitej kaloryczności diety. To potwierdza, że w przypadku insulinooporności liczy się nie tylko ilość jedzenia, ale przede wszystkim jego jakość i stopień przetworzenia [3].
Co jeść przy insulinooporności?
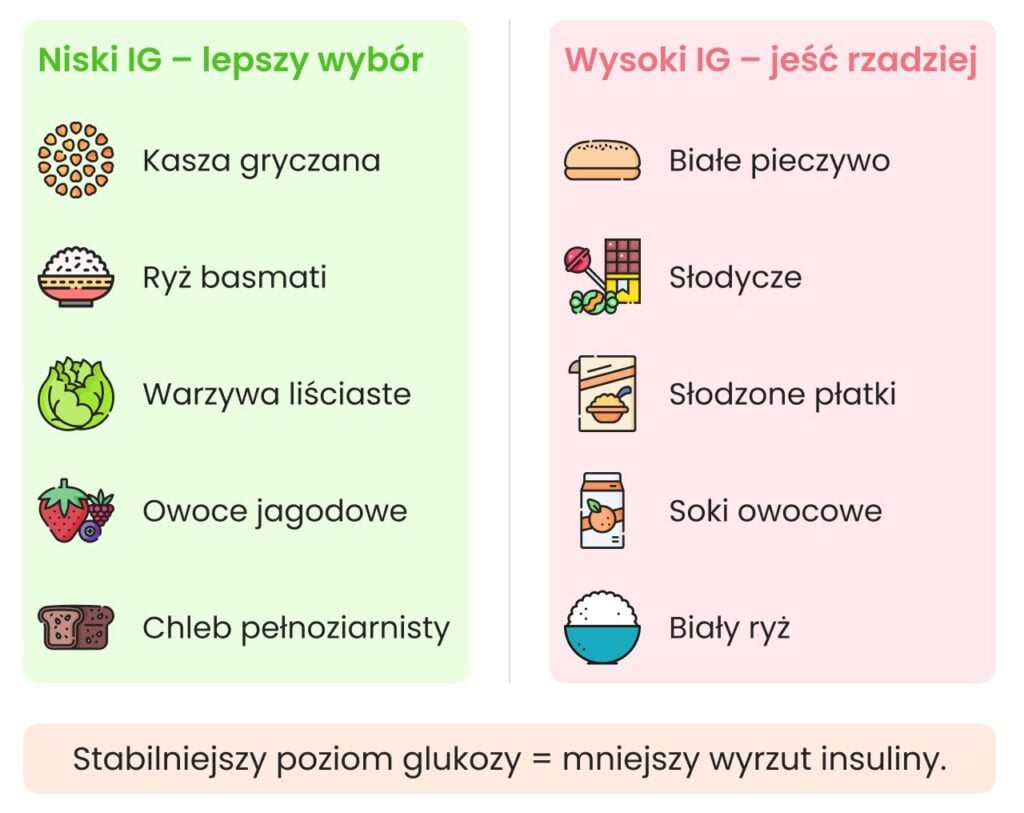
W diecie przy insulinooporności kluczowe znaczenie ma wybór produktów, które nie powodują gwałtownych skoków glukozy, a jednocześnie sprzyjają poprawie wrażliwości tkanek na insulinę. Codzienne menu powinno opierać się na żywności o niskim lub umiarkowanym indeksie glikemicznym, bogatej w błonnik pokarmowy i możliwie jak najmniej przetworzonej.
Osoby z insulinoopornością powinny regularnie spożywać:
- pełnoziarniste produkty zbożowe, takie jak pełnoziarnisty chleb, grube kasze (gryczana, pęczak), ryż basmati lub parboiled,
- rośliny strączkowe (soczewica, ciecierzyca, fasola), które dzięki wysokiej zawartości błonnika i białka stabilizują poziom glukozy we krwi,
- warzywa, zwłaszcza nieskrobiowe, stanowiące bazę większości posiłków,
- zdrowe tłuszcze, w tym oliwę z oliwek, orzechy, pestki i nasiona,
- umiarkowaną ilość białka (ryby, jaja, mięso, fermentowany nabiał), które spowalnia opróżnianie żołądka i łagodzi odpowiedź glikemiczną.
Są to produkty, które pomagają utrzymać stabilny poziom cukru we krwi, zmniejszają wyrzuty insuliny i realnie wspierają leczenie insulinooporności w długiej perspektywie.

Co jeść, żeby obniżyć insulinę?
Aby ograniczyć nadmierne wydzielanie insuliny, nie wystarczy sam wybór „zdrowych” produktów, równie ważny jest sposób komponowania posiłków. Najlepsze efekty przynoszą:
- posiłki bogate w błonnik, który spowalnia wchłanianie glukozy i zmniejsza poposiłkowy wyrzut insuliny,
- dieta o niskiej gęstości energetycznej, oparta na dużej objętości warzyw i umiarkowanej kaloryczności,
- odpowiednie proporcje makroskładników, czyli łączenie węglowodanów z białkiem i tłuszczem w każdym posiłku.
Takie podejście pozwala nie tylko obniżyć poziom insuliny, ale także lepiej kontrolować apetyt, zmniejszyć napady głodu i wspierać normalizację masy ciała, co ma kluczowe znaczenie w przebiegu insulinooporności.
Tabela warzyw i owoców w insulinooporności
W diecie przy insulinooporności warzywa i owoce odgrywają bardzo ważną rolę, ale ich wybór powinien być świadomy. Kluczowe znaczenie mają indeks glikemiczny, ładunek glikemiczny, zawartość błonnika pokarmowego oraz wielkość porcji. Odpowiednio dobrane warzywa i owoce pomagają stabilizować poziom glukozy we krwi i ograniczać wyrzuty insuliny.
Najlepsze wybory przy insulinooporności to:
- warzywa liściaste (szpinak, rukola, sałaty), które praktycznie nie podnoszą poziomu cukru we krwi,
- warzywa nieskrobiowe, takie jak brokuł, cukinia, papryka, kalafior czy ogórek,
- owoce jagodowe (borówki, maliny, truskawki), charakteryzujące się niskim ładunkiem glikemicznym i wysoką zawartością błonnika.
Te produkty można spożywać regularnie, ponieważ sprzyjają utrzymaniu stabilnego poziomu cukru we krwi i wspierają poprawę wrażliwości tkanek na insulinę.
A co z owocami o wyższym indeksie glikemicznym?
Owoce o wyższym indeksie glikemicznym (np. banany, winogrona, mango) nie muszą być całkowicie wykluczane, jednak w przypadku insulinooporności należy spożywać je:
- w małych porcjach,
- rzadziej, a nie codziennie,
- najlepiej w połączeniu z białkiem lub tłuszczem (np. jogurtem naturalnym, orzechami).
Takie połączenie obniża poposiłkową odpowiedź glikemiczną i zmniejsza wyrzut insuliny, co ma kluczowe znaczenie w codziennej kontroli glukozy i insuliny.
Tabela warzyw i owoców w insulinooporności
| Grupa produktów | Produkty | Indeks glikemiczny / ładunek | Zalecenia przy insulinooporności |
| Warzywa – bardzo dobre wybory | Szpinak, rukola, sałata, jarmuż | Bardzo niski IG, niski ŁG | Spożywać codziennie, bez większych ograniczeń |
| Warzywa nieskrobiowe | Brokuł, cukinia, papryka, kalafior, ogórek | Niski IG, niski ŁG | Podstawa diety przy insulinooporności |
| Warzywa skrobiowe | Marchew gotowana, buraki, ziemniaki | Średni IG (zależny od obróbki) | Spożywać w umiarkowanych porcjach, najlepiej po schłodzeniu |
| Owoce – najlepsze wybory | Borówki, maliny, truskawki, porzeczki | Niski IG, niski ŁG | Spożywać regularnie, najlepiej z posiłkiem |
| Owoce o umiarkowanym IG | Jabłka, gruszki, kiwi, śliwki | Średni IG | 1 porcja, najlepiej z białkiem lub tłuszczem |
| Owoce o wyższym IG | Banany dojrzałe, winogrona, mango | Wyższy IG i ŁG | Małe porcje, rzadziej, zawsze w połączeniu z innymi składnikami |
| Owoce suszone | Daktyle, rodzynki, morele suszone | Bardzo wysoki ŁG | Najlepiej unikać przy insulinooporności |
W diecie przy insulinooporności kluczowe znaczenie ma nie tylko wybór warzyw i owoców, ale również wielkość porcji, stopień dojrzałości oraz sposób łączenia ich z białkiem i tłuszczem. Takie podejście pozwala ograniczyć gwałtowne wzrosty poziomu glukozy we krwi i zmniejszyć wyrzuty insuliny.
Dieta insulinowa – gotowy jadłospis
Poniżej przykładowy jeden dzień diety z dużym udziałem białka i błonnika.
Są to dania z naszych e-booków dla osób z Insulinoopornością, które są do kupienia w naszym sklepie.
Śniadanie:
Pieczona owsianka z malinami

150 g (opakowanie) Skyr naturalny
140 g (2 x garść) Maliny
50 ml (1/5 x szklanka) Mleko spożywcze 1,5% tłuszczu
50 g (sztuka) Jaja kurze
40 g (4 x łyżka) Płatki owsiane
15 g (łyżka) Erytrol
10 g (1/2 x łyżka) Masło orzechowe
5 g (łyżeczka) Kakao
2 g (1/2 x łyżeczka) Cynamon
2 g (1/2 x łyżeczka) Oliwa z oliwek
Przygotowanie:
1. Jogurt, mleko, jajko, masło orzechowe, kakao i erytrol dokładnie wymieszać w misce za pomocą trzepaczki.
2. Dodać płatki owsiane, maliny i cynamon. Składniki dokładnie wymieszać.
3. Masę przelać do kokilki natłuszczonej oliwą.
4. Owsiankę piec około 25-30 minut w 180 stopniach, aż wierzch się zarumieni.
| Kalorie | Białka | Węglowodany | Tłuszcze | Nasycone kwasy tłuszczowe | Błonnik | Sód |
| 532,4 g | 34,5 g | 59 g | 17,6 g | 4,8 g | 14 g | 149mg |
Przekąska:
Sałatka na bazie serka wiejskiego

200 g (opakowanie) Serek wiejski lekki
170 g (sztuka) Pomidor
90 g (1/2 x sztuka) Ogórek
75 g (5 x sztuka) Rzodkiewka
35 g (kromka) Chleb żytni razowy
20 g (sztuka) Szalotka
10 g (łyżka) Słonecznik
10 g (2 x łyżka) Szczypiorek szczypta Sól, pieprz
Przygotowanie
1. Serek wiejski przełożyć do miski. Rzodkiewki i ogórka pokroić w niewielką kostkę, dymkę w cienkie plastry, a pomidory w nieduże kawałki.
2. Szczypiorek posiekać.
3. Przygotowane składniki dodać do serka wiejskiego. Dokładnie wymieszać. Doprawić do smaku.
4. Posypać słonecznikiem.
5. Zjeść z pieczywem.
| Kalorie | Białka | Węglowodany | Tłuszcze | Nasycone kwasy tłuszczowe | Błonnik | Sód |
| 416,9 | 28,4 g | 40,5 g | 15,7 g | 5,8 g | 10,2 | 880 mg |
Obiad:
Makaron ze szparagami i kurczakiem

150 g (5 x sztuka) Szparagi
100 g (porcja) Mięso z piersi kurczaka
100 g (5 x sztuka) Pomidor koktajlowy
40 g (1/3 x szklanka) Makaron pełnoziarnisty
40 g (1/3 x opakowanie) Mozzarella, light
20 g (łyżka) Pesto zielone
5 g (ząbek) Czosnek
2,5 ml (1/2 x łyżeczka) Oliwa z oliwek
szczypta Sól, pieprz, oregano
Przygotowanie:
1. Makaron ugotować zgodnie z instrukcją na opakowaniu.
2. Szparagi dokładnie umyć. Odłamać twarde części łodyg, następnie pokroić szparagi na mniejsze kawałki.
3. Czosnek obierać i drobno posiekać.
4. Kurczaka pokroić w kostkę i przyprawić.
5. Na patelni rozgrzać oliwę z oliwek i zarumienić posiekany czosnek.
6. Na patelnię dodać pokrojone szparagi oraz kurczaka. Smażyć około 5 minut.
7. Następnie dodać na patelnię makaron, pesto, mozzarellę i pomidorki koktajlowe. Wlać odrobinę wody z gotowania makaronu i smażyć całość do połączenia składników.
| Kalorie | Białka | Węglowodany | Tłuszcze | Nasycone kwasy tłuszczowe | Błonnik | Sód |
| 474 | 40,5 g | 42 g | 16 g | 2,2 g | 10 g | 480 mg |
Kolacja:
Burger z kurczakiem i guacamole

160 g (sztuka) Pomidor
75 g (3/4 x porcja) Mięso z piersi kurczaka
70 g (sztuka) Grahamka
70 g (1/2 x sztuka) Awokado
40 g (2 x garść) Rukola
20 g (łyżka) Jogurt naturalny
6 ml (łyżka) Sok z cytryny
5 g (ząbek) Czosnek
5 ml (łyżeczka) Oliwa z oliwek szczypta Sól, pieprz, czosnek granulowany
Przygotowanie
1. Pierś z kurczaka natrzeć oliwą, przyprawić solą, pieprzem i czosnkiem granulowanym. Usmażyć na patelni grillowej.
2. Awokado rozgnieść widelcem z sokiem z cytryny oraz posiekanym czosnkiem. Doprawić.
3. Bułkę przekroić na pół, posmarować guacamole.
Nałożyć rukolę, plasterki pomidora oraz pierś z kurczaka.
4. Na koniec polać jogurtem naturalnym.
| Kalorie | Białka | Węglowodany | Tłuszcze | Nasycone kwasy tłuszczowe | Błonnik | Sód |
| 489,5 | 26,7 g | 54,5 g | 18,3 g | 2,5 g | 7,9 g | 392 mg |
Podsumowanie wartości odżywczych z całego dnia:
| Kalorie | Białka | Węglowodany | Tłuszcze | Nasycone kwasy tłuszczowe | Błonnik | Sód |
| 1912,8 | 130 g | 196 g | 67,6 g | 15,3 g | 42 g | 1901 mg |
Jeśli chcesz nie jeden a 7 lub nawet 14 dni jadłospisu dostosowanego do swojego trybu życia i preferencji smakowych, zmów współpracę dietetyczną z naszymi dietetykami po studiach i dołącz do podopiecznych Dietetyki nie na żarty.

Przy insulinooporności dieta to nie wszystko!
Choć dieta przy insulinooporności odgrywa kluczową rolę, sama zmiana sposobu odżywiania często nie wystarcza, aby skutecznie poprawić wrażliwość tkanek na insulinę. Badania pokazują, że regularna aktywność fizyczna zwiększa wychwyt glukozy przez mięśnie i poprawia działanie insuliny niezależnie od masy ciała, co ma ogromne znaczenie zwłaszcza u osób, u których redukcja wagi przebiega wolniej.
Równie istotne są elementy codziennego stylu życia, które bezpośrednio wpływają na gospodarkę hormonalną i metaboliczną, takie jak:
- odpowiednia ilość snu, którego niedobór sprzyja insulinooporności i zaburzeniom apetytu,
- redukcja przewlekłego stresu, ponieważ podwyższony kortyzol może nasilać wzrost poziomu glukozy we krwi,
- regularność posiłków, pomagająca ograniczyć duże wahania glukozy i insuliny w ciągu dnia.
Badania jednoznacznie wskazują, że połączenie diety, aktywności fizycznej i modyfikacji stylu życia przynosi najlepsze efekty w terapii insulinooporności. To właśnie kompleksowe podejście pozwala nie tylko poprawić wyniki metaboliczne, ale także zmniejszyć ryzyko dalszych powikłań, w tym rozwoju cukrzycy typu 2 [4]

Komentarz eksperta – insulinooporność a dieta
W praktyce insulinooporność a dieta to nie perfekcyjny jadłospis, ale konsekwencja w codziennych wyborach. Kluczowe jest jasne zrozumienie czego unikać i stopniowe unikanie produktów, które powodują gwałtowne skoki glukozy i insuliny, zamiast wdrażania restrykcji nie do utrzymania.
Dieta o niskim indeksie glikemicznym działa najlepiej wtedy, gdy jest prosta i dopasowana do stylu życia. Regularne posiłki, przewaga warzyw i pełnowartościowych produktów oraz zdrowa dieta bez nadmiaru przetworzonej żywności często przynoszą lepsze efekty niż chwilowe „idealne” diety. – Karol Antczak, dietetyk sportowy.
Podsumowanie
Insulinooporność to stan, w którym sposób odżywiania ma realny, codzienny wpływ na funkcjonowanie organizmu i zdrowie metaboliczne. Dobrze zaplanowana dieta dla osób z insulinoopornością pozwala skutecznie kontrolować poziom glukozy i insuliny, ograniczać nadmierne wyrzuty insuliny oraz zmniejszać ryzyko rozwoju cukrzycy typu 2. Kluczowe znaczenie ma jakość węglowodanów, odpowiednia podaż błonnika, umiejętne komponowanie posiłków oraz wsparcie diety poprzez aktywność fizyczną i styl życia. To właśnie konsekwencja i całościowe podejście decydują o długofalowych efektach terapii.
FAQ – najczęściej zadawane pytania i odpowiedzi
1. Czy dieta ketogeniczna jest dobra przy insulinooporności?
Może być skuteczna krótkoterminowo, ale nie zawsze jest optymalna długofalowo.
2. Czy woda z cytryną powoduje wyrzut insuliny?
Nie – nie zawiera ilości cukru istotnej metabolicznie.
3. Ile razy dziennie musisz jeść przy insulinooporności?
Najczęściej 3–4 regularne posiłki.
4. Czy nabiał jest zakazany?
Nie zawsze – ważny jest skład i ilość.
5. Czy można jeść owoce?
Tak, ale z umiarem i najlepiej w połączeniu z innymi składnikami.
Bibliografia:
- https://pubmed.ncbi.nlm.nih.gov/40917357/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12569367/
- https://link.springer.com/article/10.1007/s44187-025-00422-6
- https://pmc.ncbi.nlm.nih.gov/articles/PMC11303493/

