Co jeść przy osteoporozie – co warto, a czego nie można jeść?
Osteoporoza to choroba, która rozwija się latami po cichu — aż do pierwszego złamania. Odpowiednia dieta przy osteoporozie wspiera zdrowie kości, zmniejsza ryzyko utraty masy kostnej i pomaga w codziennym funkcjonowaniu osób starszych, kobiet po menopauzie i wszystkich narażonych na niedobory witamin i minerałów. W tym artykule wyjaśniamy, co jeść, czego unikać i jak powinna wyglądać dieta w osteoporozie, aby realnie wspierała gęstość mineralną kości.
Co jeść przy osteoporozie – najważniejsze wnioski
- Dieta przy osteoporozie jest jednym z kluczowych elementów dbania o zdrowie kości i powinna towarzyszyć każdemu etapowi leczenia.
- Wapń i witamina D to fundament, ale równie ważne są: białko, potas, magnez i witamina K — wszystkie te składniki wspólnie wpływają na mineralizację kości.
- Najlepsze efekty daje połączenie produktów mlecznych i roślinnych, w tym warzyw liściastych, pełnoziarnistych zbóż, strączków oraz ryb.
- Należy ograniczać nadmiar soli, fosforu i żywności przetworzonej, ponieważ zwiększają utratę wapnia z organizmu i mogą pogarszać gęstość kości.
- Kiszonki, banany i miód mogą wspierać dietę, ale pełnią rolę uzupełniającą — nie zastąpią produktów bogatych w wapń ani suplementacji witaminy D, gdy jest potrzebna.
Dlaczego dieta przy osteoporozie jest ważna?
Dieta stanowi jeden z najważniejszych elementów profilaktyki osteoporozy i wspomaga leczenie osteoporozy na każdym etapie. To, co jemy, wpływa na gęstość tkanki kostnej, procesy odbudowy kości, syntezę kolagenu, gospodarkę wapnia i wydalanie wapnia z moczem. Badania wykazały, że stosowanie wysokiej jakości wzorców żywieniowych (np. diety DASH) wiązało się ze zmniejszeniem ryzyka wystąpienia osteoporoza o około 18 % [1].
Osteoporoza jest chorobą, w której kości stają się kruche i podatne na złamanie — często przy zwykłym potknięciu. Żeby temu zapobiec, organizm potrzebuje stałego dopływu wapnia, witaminy D, białka, magnezu, potasu i witamin K. Bez nich masa kostna stopniowo spada. Wszystkie te składniki są niezbędne nie tylko dla kości, ale także dla prawidłowego funkcjonowania całego organizmu, szczególnie u osób starszych.

Co wpływa na utratę masy kostnej?
- niedobór wapnia i witaminy D,
- zbyt niskie spożycie białka,
- dieta uboga w warzywa liściaste i produkty mleczne,
- nadmiar sodu i fosforu,
- niska aktywność i styl życia siedzący,
- menopauza i spadek estrogenów.
To właśnie dlatego odpowiednia dieta przy osteoporozie jest jednym z pierwszych zaleceń dietetycznych. Z punktu widzenia dietetyki kluczowe jest nie tylko dostarczenie wapnia i witaminy D, ale również kontrola składników, które mogą zaburzać ich wchłanianie i osłabiać zdrowie kości.
Jaką dietę stosować przy osteoporozie?
Jaka dieta jest najlepsza? Większość ekspertów wskazuje na model śródziemnomorski — sposób żywienia oparty na naturalnych produktach, oliwie z oliwek, rybach (np. łososiu), dużej ilości warzyw liściastych, fermentowanych produktów mlecznych i roślinnych źródeł białka. To właśnie ten styl żywienia najczęściej łączy się z lepszą gęstością kości i mniejszym ryzykiem złamań wśród osób starszych oraz kobiet po menopauzie [2].
Dieta w osteoporozie powinna być przede wszystkim zbilansowana i opierać się na produktach, które wspierają tkankę kostną każdego dnia. Oznacza to:
- wybór produktów o wysokiej zawartości wapnia,
- regularne spożywanie warzyw liściastych, owoców i nasion roślin strączkowych,
- dostarczanie odpowiedniej ilości białka (około 1–1,2 g/kg masy ciała u osób starszych),
- ograniczenie sodu, alkoholu oraz nadmiaru fosforu obecnego w produktach wysoko przetworzonych.

Na czym właściwie polega dieta na osteoporozę?
To nie jest specjalny „jadłospis leczniczy”, ale sposób żywienia, który codziennie dostarcza składników niezbędnych dla kości.
Kluczowe są:
- wapń — 1000–1200 mg dziennie,
- witamina D — zgodnie z zaleceniami i często w formie suplementacji,
- potas i magnez — regulujące gospodarkę mineralną,
- witamina K2 — wspierająca prawidłową mineralizację masy kostnej.
Dzięki takiej diecie kości mają wszystko, czego potrzebują, aby utrzymać odpowiednią gęstość i prawidłowo się regenerować.
Co jeść przy osteoporozie?
To jedno z najczęściej zadawanych pytań przez chorych na osteoporozę. Warto jeść przede wszystkim:
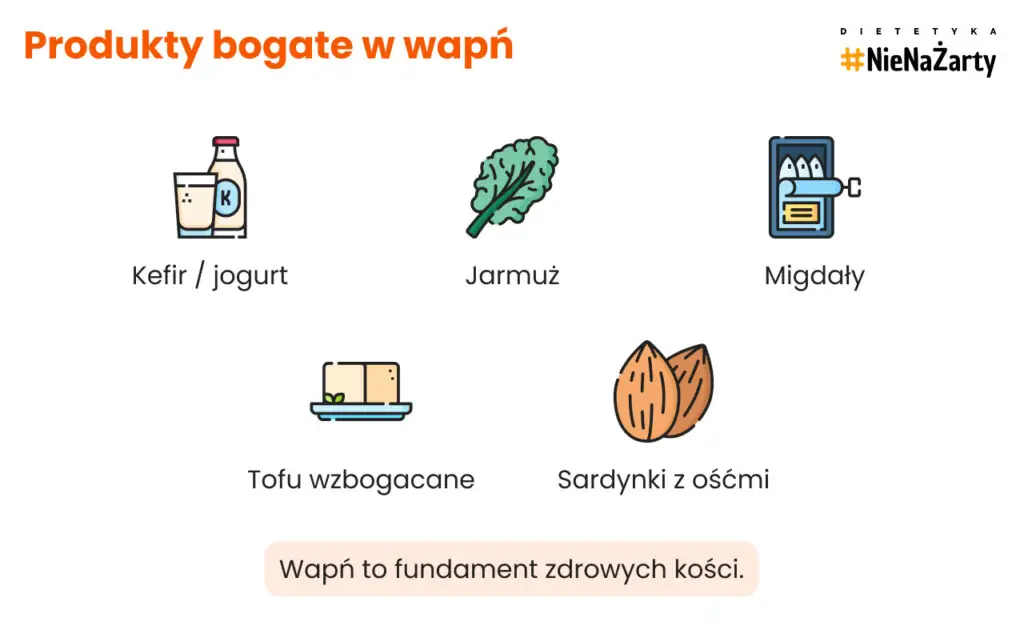
Produkty bogate w wapń:
- kefir, jogurt, mleko, ser twarogowy (fermentowane produkty mleczne przyswajają się najlepiej),
- jarmuż, brokuły, zielone warzywa liściaste,
- mak, migdały,
- tofu, napoje roślinne wzbogacane wapniem,
- sardynki, łosoś z ościami.
Produkty roślinne:
- nasiona roślin strączkowych,
- warzywa liściaste,
- pełnoziarniste produkty zbożowe,
- orzechy bogate w magnez i potas.
Co pić na osteoporozę?
- wodę mineralną bogatą w wapń (200–300 mg/l),
- kefir i jogurt jako płynne źródła białka,
- napoje roślinne wzbogacane wapniem.
Jakie owoce jeść przy osteoporozie?
- kiwi — źródło witaminy K i potasu,
- banany — często niedoceniane, a wspierają równowagę potasową,
- jagody, maliny, porzeczki,
- pomarańcze (dla osób bez problemów z żołądkiem).
Jakie mięso jeść przy osteoporozie?
- chude mięso drobiowe,
- indyk,
- cielęcina,
– w umiarkowanej ilości, bo choć jest źródłem białka, zawiera fosfor.
Jakie ryby jeść przy osteoporozie?
- łosoś (źródło witaminy D i omega-3),
- sardynki z ośćmi,
- makrela,
- szprotki.
Warto pamiętać, że dieta przy osteoporozie nie polega na jedzeniu kilku „superproduktów”, ale na codziennym utrzymaniu odpowiedniego bilansu składników mineralnych. Najlepsze efekty osiąga się wtedy, gdy produkty bogate w wapń, białko, potas i witaminy pojawiają się regularnie w każdym posiłku, a nie tylko okazjonalnie.
To, co trafia na talerz każdego dnia, ma realny wpływ na gęstość mineralną kości i może zmniejszyć ryzyko złamań nawet u osób starszych. Nawet drobne zmiany — jak szklanka kefiru więcej czy porcja jarmużu w sałatce — robią różnicę w dłuższej perspektywie.

Dieta przy osteoporozie – źródła wapnia i witaminy D
To najważniejsza część żywieniowa w osteoporozie. To właśnie odpowiednia podaż wapnia i witaminy D decyduje o tym, czy kości mogą się regenerować, mineralizować i zachować swoją wytrzymałość.
Odpowiednie spożycie wapnia i witaminy D ma kluczowe znaczenie dla utrzymania prawidłowej gęstości mineralnej kości, szczególnie u osób starszych i kobiet po menopauzie. Choć same produkty bogate w wapń nie gwarantują znacznej redukcji ryzyka złamań biodra, to ich regularne spożywanie w połączeniu z prawidłowym poziomem witaminy D wspiera utrzymanie masy kostnej i zmniejsza ryzyko osteoporozy.
Wapń a osteoporoza
Wapń jest podstawowym składnikiem budulcowym tkanki kostnej. Odpowiada nie tylko za mineralizację kości, ale także za przewodnictwo nerwowe, pracę mięśni i odporność. Kiedy w diecie jest go za mało, organizm zaczyna pobierać wapń z kości, co w dłuższej perspektywie prowadzi do stopniowego spadku gęstości kości.
Najlepiej przyswajalne źródła wapnia:
- kefir, jogurt, mleko — produkty mleczne są najskuteczniejsze i najlepiej przyswajalne,
- jarmuż i brokuły – z warzyw wapń przyswaja się nawet w 50 – 60%,
- napoje roślinne wzbogacane — świetna opcja dla osób na diecie roślinnej.
Warto pamiętać, że niektóre elementy diety mogą zwiększać wydalanie wapnia z moczem, co dodatkowo obciąża układ kostny. Nasilają to:
- nadmiar soli,
- dieta bogata w fosfor (słodkie napoje, fast foody),
- bardzo wysokie spożycie białka zwierzęcego.
Dlatego w diecie przy osteoporozie liczy się nie tylko to, ile wapnia dostarczamy, ale też to, jak ograniczamy czynniki, które utrudniają jego zatrzymanie w organizmie.
Witamina D3 a osteoporoza
Witamina D to „klucz”, który otwiera drzwi do prawidłowego wchłaniania wapnia. Bez niej nawet bogata w wapń dieta nie będzie działała tak, jak powinna. Niedobory witaminy D dotyczą dziś nawet 60–90% populacji w krajach europejskich, dlatego w osteoporozie jej rola jest szczególnie ważna [3].
Rola witaminy D:
- reguluje gęstość mineralną kości,
- wpływa na syntezę białek kostnych,
- zmniejsza ryzyko złamania nawet o 20%.
Zapotrzebowanie:
- standardowo: 800–2000 IU dziennie (wg aktualnych zaleceń),
- w przypadku niedoborów lub osób starszych — dawkę ustala lekarz.
Źródła witaminy D:
- łosoś, makrela, żółtka jaj,
- promieniowanie UVB (naturalna synteza skórna),
- suplementacja — konieczna u większości osób starszych, kobiet po menopauzie oraz osób mających niski poziom 25(OH)D w badaniach krwi.
Regularne dostarczanie witaminy D pozwala organizmowi w pełni wykorzystać wapń z pożywienia, dzięki czemu kości zachowują większą gęstość i są mniej podatne na złamania.

Dieta przy osteoporozie – produkty wskazane i niewskazane
Dieta w osteoporozie nie polega wyłącznie na suplementacji. To codzienne wybory żywieniowe — jakość produktów, częstotliwość ich spożycia i odpowiednie łączenie składników — mają największy wpływ na zdrowie kości. Produkty bogate w wapń, białko, potas, magnez i witaminę K wspierają mineralizację kości, natomiast żywność przetworzona czy bogata w fosfor może ten proces zakłócać.
Produkty zalecane
W diecie na osteoporozę warto szczególnie często sięgać po:
- fermentowane produkty mleczne: kefir, jogurt, maślanka
– dostarczają łatwo przyswajalnego wapnia i pełnowartościowego białka; wspierają mikrobiotę, co poprawia wchłanianie składników mineralnych; - zielone warzywa liściaste: jarmuż, rukola, szpinak
– bogate w wapń, witaminę K, magnez i antyoksydanty; - produkty roślinne: fasola, ciecierzyca, tofu, nasiona roślin strączkowych
– świetne źródło białka roślinnego, potasu i magnezu; - pełnoziarniste produkty zbożowe
– dostarczają błonnika, magnezu, witamin z grupy B i pomagają stabilizować gospodarkę mineralną; - ryby: sardynki, makrela, łosoś
– źródła wapnia (szczególnie sardynki z ośćmi), witaminy D i kwasów omega-3; - oliwa z oliwek, orzechy, migdały
– dostarczają zdrowych tłuszczów, witaminy E, magnezu i wspierają przeciwzapalny profil diety.
Warto pamiętać, że najlepiej działają nie pojedyncze „superprodukty”, lecz regularne, codzienne spożycie tych składników w różnych posiłkach.
Produkty niewskazane — czego nie jeść przy osteoporozie?
Niektóre produkty mogą nasilać utratę wapnia z kości lub zwiększać jego wydalanie z moczem. Warto ich unikać lub ograniczyć do minimum:
- duże ilości soli
– nadmiar sodu zwiększa wydalanie wapnia i pogarsza równowagę mineralną; - fast foody i żywność wysokoprzetworzona
– zawierają fosforany, tłuszcze trans i sód, które obciążają układ kostny; - słodkie napoje (zwłaszcza typu cola)
– wysoka zawartość fosforu i cukru negatywnie wpływa na masę kostną; - nadmiar czerwonego mięsa
– wysoka podaż fosforu i siarki może zmieniać równowagę kwasowo-zasadową; - alkohol
– zaburza wchłanianie wapnia i osłabia aktywność osteoblastów, komórek budujących kości.
Czego unikać przy osteoporozie?
- słodkie napoje typu cola,
- chipsy, parówki, pasztety i inne produkty wysokoprzetworzone,
- smażenie w głębokim tłuszczu (zwiększa stres oksydacyjny),
- diet bardzo niskokalorycznych, które prowadzą do utraty masy mięśniowej i osłabienia kości.
Ograniczenie tych produktów ma realny wpływ na zdrowie tkanki kostnej i pomaga zmniejszyć ryzyko złamania, szczególnie u osób starszych i kobiet po menopauzie.

Tabela produktów zalecanych i niewskazanych w diecie przy osteoporozie
| Kategoria | Produkty | Dlaczego (wyjaśnienie dietetyczne) |
| Produkty zalecane | Kefir, jogurt, maślanka | Najlepiej przyswajalne źródła wapnia; zawierają białko i probiotyki wspierające wchłanianie składników mineralnych. |
| Jarmuż, szpinak, rukola | Zielone warzywa liściaste bogate w wapń, witaminę K, magnez i antyoksydanty wspierające zdrowie kości. | |
| Fasola, ciecierzyca, soczewica, tofu | Dostarczają białka roślinnego, potasu i magnezu, a tofu dodatkowo wapnia. | |
| Pełnoziarniste produkty zbożowe | Magnez + witaminy z grupy B wspierają metabolizm kości i równowagę mineralną. | |
| Łosoś, makrela, sardynki z ośćmi | Źródła witaminy D, wapnia (sardynki), kwasów omega-3 działających przeciwzapalnie. | |
| Oliwa z oliwek, orzechy, migdały | Dostarczają zdrowych tłuszczów, witaminy E i magnezu; wspierają metabolizm wapnia. | |
| Woda wysokowapniowa | Zwiększa podaż wapnia w diecie nawet o 300 mg dziennie. | |
| Produkty niewskazane | Sól w dużych ilościach | Nadmiar sodu zwiększa wydalanie wapnia z moczem. |
| Fast foody, żywność przetworzona | Zawierają fosforany i tłuszcze trans, które pogarszają zdrowie kości. | |
| Napoje typu cola | Bardzo dużo fosforu, który zaburza równowagę wapnia. | |
| Nadmiar czerwonego mięsa | Wysoka zawartość fosforu i siarki, co może zwiększać kwasowość i obciążenie kości. | |
| Alkohol | Zaburza wchłanianie wapnia, osłabia osteoblasty (komórki budujące kości). | |
| Chipsy, pasztety, parówki | Dużo soli, fosforanów i tłuszczów trans. | |
| Głębokie smażenie | Zwiększa stres oksydacyjny, który negatywnie wpływa na tkankę kostną. | |
| Czego dodatkowo unikać? | Bardzo niskokalorycznych diet | Powodują utratę masy mięśniowej i związaną z tym utratę masy kostnej. |
| Słodkich napojów | Wysoka podaż cukru + fosforu wpływa na wydalanie wapnia. |
Przykładowe potrawy w diecie przy osteoporozie
W praktyce, pomocny może być prosty przykładowy jadłospis, który ułatwi połączenie produktów bogatych w wapń, białko i witaminy w codziennych posiłkach. Dieta przy osteoporozie nie musi być skomplikowana — kluczowe jest regularne łączenie produktów bogatych w wapń, białko, warzywa liściaste i zdrowe tłuszcze. Poniższe propozycje pokazują, jak w prosty sposób wkomponować składniki wspierające zdrowie kości w codzienne posiłki. To inspiracje, które można dowolnie modyfikować zgodnie z własnym jadłospisem i preferencjami.
Śniadanie
- owsianka na kefirze z jagodami, migdałami i łyżką siemienia lnianego
(pełnoziarniste produkty zbożowe + wapń + witamina K + zdrowe tłuszcze)
Owsianka dostarcza błonnika i magnezu, kefir uzupełnia wapń i białko, a migdały oraz siemię lniane wspierają równowagę tłuszczową i działanie przeciwzapalne.
Obiad
- łosoś pieczony z oliwą z oliwek, puree z jarmużu i ziemniaków, surówka z rukoli
To danie łączy witaminę D, wapń, kwasy omega-3 i warzywa liściaste. Łosoś wspiera gęstość mineralną kości, a jarmuż i rukola są świetnym źródłem witaminy K i magnezu.
Kolacja
- kanapki na chlebie pełnoziarnistym z pastą z tofu i warzywami liściastymi
Pasta z tofu dostarcza roślinnego wapnia i białka, a pełnoziarnisty chleb — magnezu. Dodatek szpinaku lub rukoli zwiększa podaż witaminy K i antyoksydantów.
Przekąski
- jogurt naturalny,
- garść migdałów,
- koktajl na kefirze z bananem.
Takie przekąski pomagają utrzymać równy poziom energii i jednocześnie wzmacniają strukturę kości. Jogurt i kefir są źródłami dobrze przyswajalnego wapnia, a migdały dostarczają magnezu i zdrowych tłuszczów.
Kiszonki a osteoporoza
Kiszonki nie dostarczają dużych ilości wapnia, ale wspierają zdrową mikrobiotę jelitową, która z kolei poprawia wchłanianie składników mineralnych, takich jak wapń i magnez. Badania z 2022 roku pokazują też, że osoby jedzące kiszonki częściej mają wyższe stężenie witaminy K2 — ważnej dla prawidłowej mineralizacji kości [4].
Kiszonki warto włączać do diety, choć odgrywają rolę uzupełniającą i nie zastąpią produktów mlecznych bogatych w wapń.
Osteoporoza a banany
Czy banany pomagają przy osteoporozie?
Nie działają bezpośrednio na gęstość kości, ale są wartościowym dodatkiem do diety. Banany dostarczają potasu, który pomaga utrzymać prawidłową równowagę kwasowo-zasadową i może zmniejszać utratę wapnia z kości — a to ważne u osób z osteoporozą.
Banany warto włączyć do jadłospisu, ponieważ:
- są dobrym źródłem potasu wspierającego metabolizm mineralny,
- mogą poprawiać wchłanianie składników pokarmowych dzięki zawartości błonnika,
- są szybkie, łatwe i wygodne jako zdrowa przekąska między posiłkami.
Jaki miód na osteoporozę?
Miód sam w sobie NIE wpływa na gęstość kości — ale może być dodatkiem wspierającym zdrowie ogólne.
Miód:
- nie dostarcza wapnia,
- nie wpływa na gęstość kości,
- może jednak wspierać mikroflorę jelitową (szczególnie miód gryczany bogaty w antyoksydanty).
Nie istnieją dowody, że jakikolwiek rodzaj miodu poprawia gęstość kości lub wspiera leczenie osteoporozy, ale można go używać jako słodzika.

Podsumowanie
Osteoporoza to choroba, która wymaga świadomego podejścia do żywienia i codziennych wyborów wpływających na zdrowie kości. Odpowiednia dieta dostarcza wszystkich kluczowych składników niezbędnych do budowy i utrzymania mocnej struktury kostnej: wapnia, witaminy D, białka, potasu, magnezu i witaminy K.
W praktyce oznacza to regularne sięganie po produkty bogate w wapń, zielone warzywa liściaste, fermentowane produkty mleczne, ryby oraz pełnoziarniste produkty zbożowe. Jednocześnie warto ograniczać żywność przetworzoną, nadmiar soli, słodkie napoje i alkohol, które mogą nasilać utratę wapnia i pogarszać gęstość kości.
Dobrze skomponowana dieta — razem z ruchem, odpowiednią masą ciała i suplementacją witaminy D — stanowi jeden z najskuteczniejszych sposobów wspierania zdrowia kości na każdym etapie życia.
FAQ
1. Czego nie wolno jeść przy osteoporozie?
Fast foodów, produktów wysokoprzetworzonych, napojów typu cola, nadmiaru soli i alkoholu.
2. Co jeść, aby poprawić gęstość kości?
Kefir, jogurt, mleko, sardynki, łosoś, jarmuż, tofu, brokuły, pełnoziarniste produkty zbożowe.
3. Co pić na osteoporozę?
Wodę wysokomineralizowaną, kefir, jogurt naturalny, napoje roślinne wzbogacane w wapń.
4. Jakie owoce jeść przy osteoporozie?
Banany, kiwi, owoce jagodowe, pomarańcze (jeśli tolerowane).
5. Jakie ryby są najlepsze?
Łosoś, makrela, sardynki z ośćmi, szprotki.
Bibliografia:
- https://www.frontiersin.org/journals/nutrition/articles/10.3389/fnut.2025.1609442/full
- https://www.mdpi.com/2072-6643/11/10/2508
- https://www.mdpi.com/2072-6643/15/14/3227
- https://nutrition.bmj.com/content/early/2022/06/29/bmjnph-2022-000424

