
Co jeść przy zapaleniu uchyłków jelita grubego? Lista produktów, jadłospis i porady dietetyka klinicznego
⚠️ Ważne: Artykuł ma charakter informacyjny i nie zastępuje konsultacji z lekarzem ani dietetykiem klinicznym. W przypadku silnego bólu brzucha, gorączki powyżej 38,5°C, krwawienia lub wymiotów konieczna jest pilna konsultacja medyczna. Decyzja o modelu żywieniowego w przebiegu tej choroby powinna być skonsultowana z lekarzem prowadzącym.
Przy aktywnej fazie tej choroby obowiązuje model łatwostrawny z drastycznym ograniczeniem włókna roślinnego – to odwrotność zaleceń dla bezobjawowej uchyłkowatości, gdzie wskazana jest żywienie bogatoresztkowe. W pierwszej dobie ostrego ataku spożywasz wyłącznie klarowne napoje: wodę, słabą herbatę i klarowny bulion warzywny. Pełny powrót do normalnego jedzenia następuje stopniowo przez 4–6 tygodni, a każdy etap wymaga konsultacji z lekarzem prowadzącym.
📌 Najważniejsze wnioski – choroba uchyłkowa jelita grubego
• Przy ostrym epizodzie stosuj model łatwostrawny z błonnikiem pokarmowym do 5–10 g dziennie.
• W pierwszej dobie ataku pij wyłącznie klarowne napoje – woda, słaba herbata, klarowny bulion.
• Żywienie bogatoresztkowe (30–40 g włókna roślinnego) jest zalecana WYŁĄCZNIE w remisji i bezobjawowej uchyłkowatości – nie podczas epizodu.
• Rozszerzaj dietę stopniowo przez 4–6 tygodni po ustąpieniu objawów, obserwując reakcje organizmu.
• Czerwone mięso, alkohol i żywność wysokoprzetworzona zwiększają ryzyko nawrotów choroby.
• Każda zmiana żywienia w przebiegu tej choroby wymaga konsultacji z lekarzem.
Spis treści
- Czym jest choroba uchyłkowa?
- Trzy faz tej choroby a odżywianie – kluczowe rozróżnienie
- Dieta krok po kroku – co jeść i kiedy
- Produkty dozwolone przy tej chorobie jelita grubego
- Produkty zakazane – czego unikać
- Plan posiłków (plan żywienia przy tej chorobie) – przykładowy dzień
- Powrót do zdrowia – żywienie po epizodzie
- Profilaktyka nawrotów – żywienie długoterminowej profilaktyki nawrotów
- Suplementacja wspomagająca
- Mit czy fakt – co jest prawdą o tej chorobie
- Kiedy konieczna pilna konsultacja?
- Komentarz dietetyka
- Podsumowanie
- Najczęściej zadawane pytania
- Bibliografia i źródła naukowe

Czym jest choroba uchyłkowa?
Choroba uchyłkowa – divertikulitis (divertikulitis) to stan zapalny rozwijający się w obrębie uchyłków – workowatych uwypukleń ściany jelita, najczęściej w esicy i okrężnicy zstępującej. Uchyłkowatość jelita grubego dotyczy ponad 50% populacji po 60. roku życia, a u 5–10% dochodzi do epizodu choroby wymagającego interwencji.
Typowe objawy ostrego epizodu choroby to silny ból w lewym dolnym kwadrancie brzucha, gorączka, nudności, wzdęcia i zmiany rytmu wypróżnień. Klasyfikacja Hincheya opisuje cztery stopnie ciężkości – od łagodnego stanu zapalnego (I) przez ropień miednicy (II i III) po perforację z zapaleniem otrzewnej (IV). Lżejsze przypadki (I–II) leczone są ambulatoryjnie z zastosowaniem diety i antybiotyków lub bez nich; ciężkie wymagają hospitalizacji, a niekiedy operacji.
Jeśli poza uchyłkami zdiagnozowano u ciebie towarzyszące choroby przewodu pokarmowego, takie jak zakażenie Helicobacter pylori, refluks żołądkowo-przełykowy czy nadżerka żołądka, dieta wymaga dodatkowego dopasowania przez specjalistę.
Sygnały alarmowe wymagające natychmiastowej pomocy: silny ból brzucha niepoprawiający się po 24 h, gorączka powyżej 38,5°C, krew w stolcu, wymioty lub objawy tzw. ostrego brzucha (deska brzuszna). W takim przypadku konieczna jest wizyta na SOR.
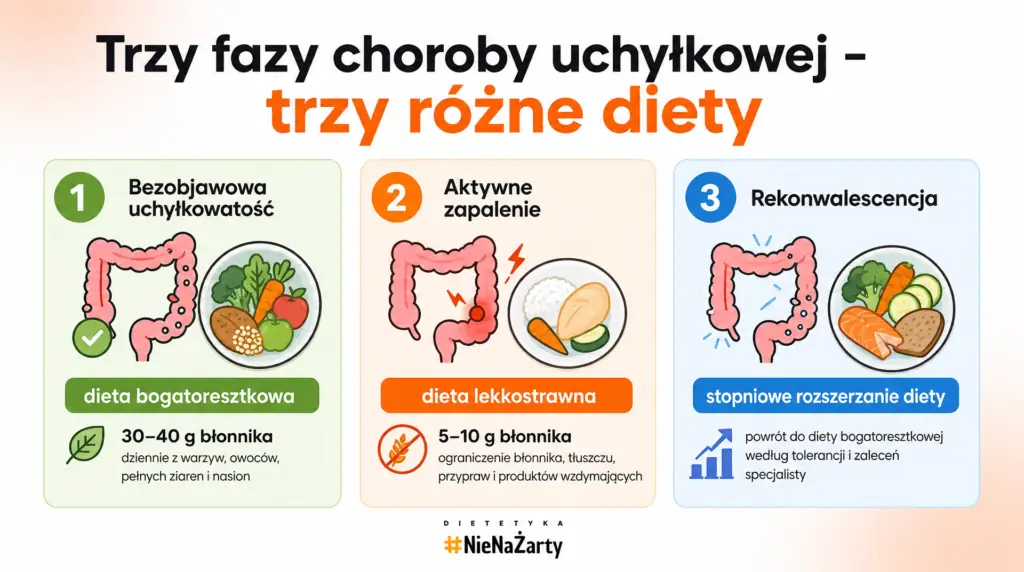
Trzy faz tej choroby a odżywianie – kluczowe rozróżnienie
Najczęstszy błąd pacjentów polega na stosowaniu żywienia bogatego we włókna podczas aktywnego epizodu – bo gdzies wyczytali, ze przy uchylkach blonnik leczy. To poważna pomyłka: odżywianie zależy całkowicie od aktualnej fazy choroby.
Faza | Stan | Rodzaj diety | Błonnik/dobę | Co jeść | Czego unikać |
|---|---|---|---|---|---|
1. Bezobjawowa uchyłkowatość | Brak objawów | Bogatoresztkowa | 30–40 g | Pełnoziarniste produkty, warzywa, owoce, strączkowe, orzechy | Czerwone mięso, alkohol, produkty przetworzone |
2. Aktywna choroba uchyłkowa (divertikulitis) | Ból, gorączka, dyskomfort | Łatwostrawna z ograniczeniem błonnika | 5–10 g | Chude białko gotowane, biały ryż, gotowane warzywa bez skórki, kleiki | Pełnoziarniste, surowe warzywa, strączkowe, orzechy, alkohol |
2a. Ciężki epizod/hospitalizacja | Ostry atak, wymioty | Bezresztkowa lub tylko napoje (forma płynna) | < 5 g lub 0 | Napoje i klarowny bulion, kleiki ryżowe (lub żywienie pozajelitowe) | Wszystkie pokarmy stałe |
3. Rekonwalescencja / remisja | Ustępowanie objawów | Stopniowe rozszerzanie diety | 10 → 30 g | Stopniowe wprowadzanie produktów pełnoziarnistych, strączkowych, surowych warzyw | Produkty ciężkostrawne, alkohol, przetworzone mięso |
Faza 1 – bezobjawowa uchyłkowatość
Nie masz żadnych objawów, uchyłki wykryto przypadkowo podczas kolonoskopii. Zalecana jest dieta przeciwzapalna bogata we włókna roślinne (30–40 g dziennie), pełnoziarniste produkty, warzywa, owoce i strączkowe. Celem jest profilaktyka zaparć i nawrotów choroby poprzez regularną perystaltykę jelit.
Faza 2 – aktywna choroba uchyłkowa (divertikulitis)
To faza, o której mówi ten artykuł. Odczuwasz ból, gorączkę i dyskomfort – i właśnie teraz musisz radykalnie ograniczyć włókno roślinne. Zasada prosta: im mniej mechanicznego podrażnienia zapalnej ściany jelita, tym szybszy powrót do zdrowia. W ciężkich przypadkach – hospitalizacja i żywienie pozajelitowe.
Faza 3 – powrót do zdrowia po epizodzie
Objawy ustąpiły, samopoczucie wraca do normy. Czas na stopniowe rozszerzanie diety – 1 nowy produkt co 2–3 dni, obserwacja reakcji, nawadnianie minimum 2 litrów dziennie. Docelowo wracasz do żywienia bogatoresztkowego po około 4–6 tygodniach.
Dieta krok po kroku – co jeść i kiedy
Praktyczna oś czasu pokazuje, co jeść w każdej dobie od ostrego ataku. Pamiętaj: każdy etap powinien być konsultowany z lekarzem prowadzącym, bo czas trwania zależy od ciężkości epizodu.
- 0–24 h (ostry atak): Wyłącznie klarowne napoje – woda mineralna niegazowana, słaba herbata, rumianek, klarowny bulion warzywny lub drobiowy bez tłuszczu. Brak pokarmu stałego. W ciężkich przypadkach – hospitalizacja z dożylnym nawadnianiem.
- 24–72 h: Dieta płynna wzmocniona – kleiki ryżowe gotowane do miękkości, kasza manna na wodzie, bulion z chudego mięsa, marchwianka przecierowa, kompot jabłkowy niesłodzony. Nadal unikasz wszelkich stałych pokarmów.
- 3–7 doba: Model łatwostrawny z ograniczeniem błonnika – gotowana pierś z kurczaka lub indyka, biały ryż, sucharki, biszkopty, gotowane warzywa bez skórki w postaci puree (marchew, dynia, cukinia), jasne pieczywo pszenne.
- 7–14 doba: Rozszerzanie diety lekkostrawnej – jajka gotowane na miękko lub w postaci omletu parowego, jogurt naturalny, pieczone jabłko bez skórki, dojrzały banan, drobne kasze (manna, jaglana, perłowa gotowana do miękkości).
- 4–6 tydzień od ustąpienia objawów: Stopniowy powrót do żywienia bogatoresztkowego – co 2–3 dni dodajesz nowy produkt pełnoziarnisty lub strączkowy. Włókno roślinne wprowadzasz zawsze z odpowiednim nawodnieniem (min. 2–2,5 l dziennie).
- Po 6 tygodniach: Docelowa żywienie bogatoresztkowe z 30–40 g włókna pokarmowego dziennie – podstawa długofalowej profilaktyki nawrotów.
Produkty dozwolone przy tej chorobie jelita grubego
Podczas aktywnego tej choroby skupiasz się na produktach łagodnych, niskowłóknistych, przygotowywanych na parze lub przez gotowanie. Każdy posiłek powinien być niewielki – celuj w 5–6 małych posiłków dziennie zamiast 3 dużych.
Produkty zbożowe lekkostrawne
Kasza manna, kuskus, biały ryż, makaron pszenny (jasny, gotowany do miękkości), sucharki, pieczywo pszenne czerstwe bez ziaren, biszkopty, kasza jaglana drobna gotowana do miękkości, kasza perłowa dobrze ugotowana. Wartości odżywcze tych produktów możesz sprawdzić w naszej bazie produktów.
Chude białko zwierzęce
Pierś z kurczaka lub indyka bez skóry, cielęcina, chuda wołowina (do 5% tłuszczu), dorsz, mintaj, sandacz, pstrąg, łosoś w małych ilościach. Wyłącznie gotowane, pieczone w pergaminie lub duszone – żadnego smażenia na głębokim tłuszczu.
Jaja spożywaj w formie gotowanej na miękko lub omletu parowego z minimalną ilością tłuszczu. Są bezpiecznym i łatwostrawnymm źródłem białka.
Warzywa gotowane bez skórki
Marchew, ziemniaki, dynia, cukinia, pietruszka korzeniowa, seler korzeniowy, buraki gotowane, brokuły (dobrze ugotowane, bez surowych różyczek) – wyłącznie w postaci gotowanej, puree lub kremu. Unikasz warzyw kapustnych, surowych warzyw ze skórką i wszystkich warzyw wzdymających w tej fazie.
Owoce w bezpiecznej formie
Pieczone jabłka bez skórki, mus jabłkowy, dojrzały banan, gruszki gotowane, brzoskwinie bez skórki, domowe kompoty niesłodzone. Unikasz surowych owoców ze skórką, malin, truskawek, kiwi, fig i owoców z drobnymi pestkami.
Nabiał o niskiej zawartości tłuszczu
Jogurt naturalny (po ustąpieniu ostrej fazy), kefir, maślanka, twaróg półtłusty, ser kozi miękki w małych ilościach. W ostrej fazie nabiał ogranicz do minimum – szczególnie jeśli towarzyszą ci biegunki. Jeśli masz nietolerancję laktozy, analogicznie jak w diecie bezlaktozowej, wybieraj produkty bezlaktozowe.
Bezpieczne napoje i nawodnienie
Minimum 2 litry dziennie: woda mineralna niegazowana, słaba herbata, napary z mięty i rumianku, klarowny bulion warzywny lub drobiowy, woda z cytryną (bez miąższu). Alkohol, napoje gazowane i mocna kawa są w tej fazie całkowicie zakazane.

Produkty zakazane – czego unikać
Przy aktywnym epizodzie eliminujesz wszystko, co mechanicznie drażni jelito, wzdyma je lub nasila stan zapalny. Poniżej tabela.
Produkt | Jeść / Unikać | Dlaczego |
|---|---|---|
Kasza manna, biały ryż, sucharki, pieczywo pszenne jasne | ✅ Jeść | Niski błonnik, łatwostrawne – nie drażnią zapalonych uchyłków |
Gotowana marchew, dynia, ziemniak, cukinia (bez skórki) | ✅ Jeść | Miękka konsystencja po ugotowaniu, brak twardych włókien drażniących |
Pierś z kurczaka/indyka, dorsz, mintaj (gotowane/pieczone) | ✅ Jeść | Chude białko nieobciążające jelit, bez tłuszczów nasyconych |
Jogurt naturalny, kefir, twaróg półtłusty | ✅ Jeść | Probiotyki, lekki nabiał – tolerowany po ustąpieniu ostrej fazy |
Banan dojrzały, pieczone jabłko, mus owocowy bez skórki | ✅ Jeść | Naturalna słodycz bez pestek i twardych włókien, dobrze tolerowane |
Chleb razowy, otręby, grube kasze, brązowy ryż | ❌ Unikać | Wysoki włókno nierozpuszczalne – drażni zapalną ścianę jelita |
Kapusta, brokuły, kalafior, surowe warzywa ze skórką | ❌ Unikać | Wzdymające i trudnostrawne w fazie aktywnego epizodu |
Fasola, groch, soczewica, ciecierzyca (w aktywnej fazie) | ❌ Unikać | Fermentacja w jelicie zwiększa ciśnienie i nasilenie objawów |
Czerwone mięso, wędliny, parówki, pasztety | ❌ Unikać | Udokumentowany czynnik ryzyka zapalenia i nawrotów choroby |
Orzechy, nasiona, pestki (w fazie aktywnej) | ❌ Unikać | W aktywnej fazie – unikać; w remisji aktualne badania nie potwierdzają szkodliwości |
Alkohol, napoje gazowane, mocna kawa | ❌ Unikać | Drażnią błonę śluzową, zwiększają ryzyko perforacji i nawrotów |
Warto wiedzieć, że spożywanie czerwonego mięsa i produktów przetworzonych jest udokumentowanym czynnikiem ryzyka nie tylko nawrotów divertikulitis, ale też chorób zapalnych przewodu pokarmowego w ogóle. Ograniczenie ich spożycia ma sens zarówno w aktywnej fazie, jak i długoterminowo.
Plan posiłków (plan żywienia przy tej chorobie) – przykładowy dzień
Poniższy plan posiłków odpowiada fazie 3–7 doby aktywnego epizodu (model lekkostrawny z błonnikiem ok. 8–10 g dziennie). To nie jest dieta odchudzająca – celem jest jak najmniejsze podrażnienie chorego jelita przy jednoczesnym dostarczeniu organizmowi energii i białka do regeneracji.
Śniadanie (godz. 8:00) – Kasza manna z pieczonym jabłkiem
Kasza manna gotowana na mleku 1,5% z miksowanym pieczonym jabłkiem (bez skórki) i szczyptą cynamonu. Bogata w łatwostrawne węglowodany, łagodna dla jelit.
II śniadanie (godz. 11:00) – Jogurt z bananem
150 g jogurtu naturalnego z dojrzałym bananem pokrojonym w plastry. Naturalne probiotyki wspierają mikrobiotę jelitową, banan nie zawiera trudnych do strawienia włókien.
Obiad (godz. 13:30) – Krem z dyni z piersiami z indyka
Krem z pieczonej dyni (bez śmietany, z łyżką oliwy) + gotowana pierś z indyka (100–120 g) z purée z ziemniaków i gotowaną marchwią z koperkiem. Szacunkowe makro: ok. 480 kcal, 38 g białka, 10 g tłuszczu, 55 g węglowodanów, 4 g błonnika.
Podwieczorek (godz. 16:00) – Pieczone jabłko z oliwą
Jedno małe jabłko (bez skórki) pieczone w piekarniku z odrobiną oliwy i cynamonem, do tego słaba herbata z rumianku.
Kolacja (godz. 19:00) – Gotowany dorsz z ryżem
Filet z dorsza gotowany na parze lub w wodzie z liściem laurowym (120 g), biały ryż (60 g suchego), gotowana pietruszka. Kolacja lekka, wysokobiałkowa, niezalegająca w żołądku.
Łączna zawartość błonnika w tym planie posiłków: ok. 8–10 g – mieści się w zalecanym przedziale 5–10 g dla fazy aktywnego epizodu. Aby obliczyć swoje dzienne zapotrzebowanie kaloryczne, skorzystaj z kalkulatora na naszej stronie.
Powrót do zdrowia – żywienie po epizodzie
Po ustąpieniu objawów nie wracasz od razu do pełnej żywienia bogatoresztkowego – to najczęstszy błąd prowadzący do kolejnego nawrotu. Powrót powinien być rozłożony na 4–6 tygodni.
Pierwsze 2 tygodnie po ustąpieniu objawów: kontynuacja diety lekkostrawnej z bardzo powolnym wprowadzaniem dodatkowych produktów. Zaczynasz od gotowanych warzyw ze skórką, by po kilku dniach – jeśli nie ma reakcji – spróbować surowej marchewki.
3–4 tydzień: Wprowadzasz pojedyncze produkty pełnoziarniste co 2–3 dni – najpierw chleb pełnoziarnisty, potem kaszę gryczaną. Obserwujesz brzuch po każdej zmianie.
4–6 tydzień: Stopniowy powrót do żywienia bogatoresztkowego z 30–40 g włókna roślinnego. Zaczynasz od soczewicy czerwonej (najlżejsza ze strączkowych), potem groch, fasola. Włókna roślinne zawsze z dużą ilością wody.
Pamiętaj o regularnej aktywności fizycznej – nawet 20–30-minutowy spacer dziennie wspiera perystaltykę jelit. Więcej o tym, jak 10 000 kroków dziennie wpływa na zdrowie, przeczytasz w osobnym artykule.

Profilaktyka nawrotów – żywienie długoterminowej profilaktyki nawrotów
Po pełnym wyzdrowieniu twoje żywienie powinna być modelowo bogatoresztkowa i przypominać wzorzec śródziemnomorski. To właśnie kombinacja włókna roślinnego, zdrowych tłuszczów i ograniczonego czerwonego mięsa daje najsilniejszą ochronę przed nawrotami.
Docelowe zalecenia długoterminowe:
- 30–40 g włókna pokarmowego dziennie: pełnoziarniste pieczywo, grube kasze (gryczana, pęczak, jaglana), brązowy ryż, makaron pełnoziarnisty, rośliny strączkowe, warzywa i owoce ze skórką.
- 2–2,5 l napojów dziennie: włókno roślinne bez wody zamiast poprawiać, szkodzi – twardnieje i może zablokować uchyłki.
- Ograniczenie czerwonego mięsa: max 350 g tygodniowo, eliminacja przetworzonych wędlin i produktów wysokoprzetworzonych.
- Zdrowe tłuszcze: oliwa z oliwek, awokado, orzechy, zdrowe tłuszcze roślinne jako dominujące źródło tłuszczu w diecie.
- Utrzymanie prawidłowej masy ciała: sprawdź swoje BMI kalkulatorem – nadwaga to jeden z czynników ryzyka nawrotów tej choroby.
- Aktywność fizyczna: minimum 150 minut tygodniowo – zmniejsza ciśnienie wewnątrz jelita i redukuje ryzyko nawrotów.
- Eliminacja alkoholu: alkohol jest dokumentowanym czynnikiem nasilającym epizody choroby.
Osoby z tym schorzeniem i towarzyszącą insulinoopornością lub skłonnością do wysokiej glikemii powinny dodatkowo zwracać uwagę na indeks glikemiczny spożywanych produktów.
Suplementacja wspomagająca
Suplementację zawsze konsultuj z lekarzem lub dietetykiem klinicznym – szczególnie przy chorobie przewlekłej jelit, gdzie wchłanianie składników odżywczych może być zaburzone.
- Włókno rozpuszczalne (babka płesznik, babka jajowata): zwiększa objętość i miękkość stolca, zmniejsza ciśnienie wewnątrz jelita – po aktywnej fazie, nie podczas.
- Probiotyki (Lactobacillus, Bifidobacterium): badania wskazują na korzystne działanie na mikrobiotę jelitową i zmniejszenie nawrotów. Wybierz preparat z udokumentowanym szczepem.
- Maślan sodu: wykazuje działanie przeciwzapalne i wspiera nabłonek jelitowy. Stosowany po konsultacji z gastroenterologiem.
- Witamina D3: częsty niedobór u osób starszych, wpływa na stan zapalny w organizmie.
- Kwasy omega-3 (EPA i DHA): wsparcie przeciwzapalne, korzystne przy chorobach zapalnych jelit.
- Czego unikać: suplementy cudowne na jelita bez badań klinicznych, środki przeczyszczające stosowane przewlekle bez konsultacji.
Mit czy fakt – co jest prawdą o tej chorobie
Pacjenci z chorobą uchyłkową regularnie trafiają do mnie z przeświadczeniami, które – niestety – mogą im zaszkodzić. Oto najważniejsze mity zderzone z aktualną wiedzą naukową.
Mit: Orzechy, nasiona, pestki truskawek i malin zawsze szkodzą przy uchyłkach.
Fakt: To stare zalecenie z lat 70. i 80. Badanie Strate i wsp. (JAMA 2008) wykazało brak związku między spożyciem orzechów i nasion a zaostrzeniami choroby uchyłkowej. W fazie remisji można je spożywać. W fazie aktywnego epizodu – unikaj.
Mit: Żywienie przy uchyłkach to zawsze żywienie bogata we włókna roślinne.
Fakt: Całkowicie zależy od fazy. Przy ostrym epizodzie błonnik jest przeciwwskazany – szczegółowo opisuje to tabela trzech faz powyżej.
Mit: Antybiotyki są zawsze konieczne przy divertikulitis.
Fakt: Nowsze wytyczne AGA (American Gastroenterological Association) wskazują, że w niepowikłanym, łagodnym epizodzie antybiotyki nie zawsze są konieczne. Decyzja należy wyłącznie do lekarza.
Mit: Kolonoskopię wykonuje się natychmiast po ostrym ataku.
Fakt: Kolonoskopia w fazie aktywnego epizodu jest przeciwwskazana ze względu na ryzyko perforacji. Wykonuje się ją 4–6 tygodni po ustąpieniu objawów.
Mit: Mleko zawsze szkodzi przy uchyłkach.
Fakt: Chudy nabiał – jogurt, kefir, twaróg – jest zazwyczaj dobrze tolerowany. Problem dotyczy laktozy u osób z nietolerancją. Jeśli podejrzewasz tę dolegliwość, zapoznaj się z artykułem o nietolerancjach pokarmowych.

Kiedy konieczna pilna konsultacja?
Samodzielne leczenie dietą jest możliwe tylko w łagodnych przypadkach, przy wcześniej potwierdzonej diagnozie i po konsultacji z lekarzem. Poniższe objawy wymagają natychmiastowej pomocy medycznej.
- Silny ból brzucha utrzymujący się powyżej 24 h lub nasilający się mimo takiego żywienia.
- Gorączka powyżej 38,5°C – sygnał aktywnego zakażenia, możliwy ropień.
- Obfite krwawienie z odbytu lub krew w stolcu.
- Wymioty utrzymujące się powyżej 24 h lub brak możliwości picia napojów.
- Objawy odwodnienia: suchość w ustach, ciemny mocz, zawroty głowy.
- Ostry brzuch (deska brzuszna, nasilony ból przy kaszlu lub ruchu) – możliwa perforacja, konieczna pomoc na SOR.
- Nawracające epizody choroby (więcej niż 2 w roku) – może być wskazanie do leczenia operacyjnego.
Choroby zapalne jelit są schorzeniami YMYL (Your Money or Your Life) – mają bezpośredni wpływ na zdrowie i życie. Podobnie jak w przypadku wrzodów żołądka czy choroby Leśniowskiego-Crohna towarzyszącej IBS, żywienie jest ważnym narzędziem wspomagającym, ale nie zastępuje leczenia medycznego.
Komentarz dietetyka
W pracy z podopiecznymi regularnie spotykam osoby, które po diagnozie tej choroby zaczynają jeść zdrowo – sięgają po otręby, siemię lniane i pełnoziarniste pieczywo. Problem w tym, że robią to właśnie podczas aktywnego epizodu zapalnego. Efekt: nasilone bóle, wzdęcia, czasem powrót na izbę przyjęć. Mechanizm jest prosty: włókno nierozpuszczalne zwiększa objętość treści jelitowej i mechanicznie drażni zapalną ścianę uchyłka – to ostatnia rzecz, jakiej potrzebujesz przy ostrym ataku. Zawsze tłumaczę podopiecznym, że włókno roślinne i bogatoresztkowe żywienie dieta to cel długoterminowy i narzędzie profilaktyczne – ale wyłącznie w remisji. Podczas epizodu obowiązuje zasada odwrotna: im mniej włókna pokarmowego i im bardziej papkowata konsystencja potraw, tym lepiej dla jelit. Po ustąpieniu objawów stopniowe rozszerzanie diety i powrót do zaleceń bogatoresztkowych zmniejsza ryzyko kolejnych epizodów – to potwierdzają obserwacje z naszej codziennej pracy z pacjentami.
Leszek Racut, dietetyk kliniczny z 10-letnim doświadczeniem, współzałożyciel Dietetyki #NieNaŻarty.
Podsumowanie
Dieta przy tej chorobie to jeden z nielicznych przypadków, gdzie zdrowe, pełnowartościowe jedzenie może być chwilowo przeciwwskazane. W fazie aktywnego epizodu obowiązuje model łatwostrawny z minimalną ilością włókna pokarmowego, a powrót do żywienia bogatoresztkowego następuje stopniowo przez 4–6 tygodni. Długoterminowo – modele żywienia zbliżone do diety śródziemnomorskiej, bogate w roślinne włókna i ubogie w czerwone mięso, najskuteczniej chronią przed nawrotami.
Jeśli chcesz mieć pewność, że twoje żywienie jest optymalnie dobrana do aktualnej fazy choroby i nie powoduje nawrotów, sprawdź naszą dietę online – dietetycy z naszego zespołu mają doświadczenie w pracy z pacjentami z chorobami zapalnymi jelit.

Najczęściej zadawane pytania
Czego nie jeść przy chorobie uchyłkowej?
Przy ostrym epizodzie unikaj: pełnoziarnistego pieczywa i grubych kasz, surowych warzyw i owoców ze skórką, roślin strączkowych, orzechów i nasion, czerwonego i przetworzonego mięsa, alkoholu, napojów gazowanych i mocnej kawy.
Czy można jeść jajka podczas epizodu tej choroby?
Tak – jajka są jednym z bezpieczniejszych produktów podczas tej choroby. Najlepiej w formie gotowanej na miękko lub omletu parowego z minimalną ilością tłuszczu. Unikaj jajecznicy na maśle i jajek smażonych.
Czy jogurt jest dozwolony w czasie epizodu zapalnego?
Tak, jogurt naturalny jest generalnie dobrze tolerowany po ustąpieniu ostrego ataku. W fazie diety płynnej i wczesnej (łatwostrawnej) (pierwsze 1–2 doby) ogranicz nabiał. Kefir i maślanka mogą wspierać mikrobiotę jelitową. Jeśli masz nietolerancję laktozy, wybierz produkty bezlaktozowe.
Co jeść na śniadanie przy uchyłkach w fazie aktywnej?
Bezpieczne śniadania to: kasza manna gotowana na mleku lub wodzie, kleik ryżowy, jogurt z dojrzałym bananem, jajko gotowane na miękko z jasnym pieczywem pszennym lub biszkopty z miosem. Unikasz owsianki z pełnoziarnistych płatków, orzechów, surowych owoców ze skórką i świeżowyciskanych soków z miąższem.
Jak szybko można wrócić do normalnego żywienia po epizodzie?
Pełny powrót do żywienia bogatoresztkowego trwa zazwyczaj 4–6 tygodni od ustąpienia objawów. Każde przyspieszenie tego procesu zwiększa ryzyko nawrotu. Tempo rozszerzania diety zależy od ciężkości przebytego epizodu i zawsze powinno być konsultowane z lekarzem lub dietetykiem.
Czy probiotyki pomagają przy tym schorzeniu?
Badania wskazują na korzystne działanie probiotyków na mikrobiotę jelitową i zmniejszenie częstości nawrotów objawowych. Najlepiej przebadane szczepy to Lactobacillus casei i Bifidobacterium longum. Probiotyki nie zastępują jednak diety ani leczenia farmakologicznego – stanowią uzupełnienie kompleksowego podejścia.
Bibliografia i źródła naukowe
- Tursi A., Scarpignato C., et al. Lifestyle and Dietary Patterns in the Management of Uncomplicated Diverticular Disease. Journal of Gastrointestinal and Liver Diseases, 2020.
- Strate L.L., Liu Y.L., Syngal S., et al. Nut, Corn, and Popcorn Consumption and the Incidence of Diverticular Disease. JAMA, 2008;300(8):907–914.
- Carabotti M., Annibale B., Severi C. Role of Fiber in Symptomatic Uncomplicated Diverticular Disease: A Systematic Review. Nutrients, 2019.
- Peery A.F., Sandler R.S., et al. Gut Microbiota Disruption and Colonic Diverticular Disease. American Journal of Gastroenterology, 2018.
- Dahl C., Crost J., et al. The Role of Dietary Fiber in Colonic Diverticular Disease. Alimentary Pharmacology & Therapeutics, 2011.
- Rezapour M., Ali S., Stollman N. Diverticular Disease: An Update on Pathogenesis and Management. Gastrointestinal Endoscopy Clinics, 2018.
- Pietrzak A.M., Mik M., Bartnik W., Dziki A., Krokowicz P. Polski konsensus interdyscyplinarny dotyczący diagnostyki i leczenia tego schorzenia. Gastroenterologia Kliniczna, 2012.

