
Dieta w IBS – na czym polega i jakie ma zalety?
Dieta jest jednym z najważniejszych elementów wspierających leczenie chorób przewodu pokarmowego, takich jak zespół jelita drażliwego (ang. irritable bowel syndrome). W przypadku IBS odpowiednia strategia żywieniowa może wyraźnie zmniejszać objawy IBS, takie jak ból brzucha, wzdęcia, biegunka czy zaparcia.
Spis treści:
Dieta IBS – najważniejsze wnioski
Przyczyny zespołu jelita drażliwego
Objawy IBS
Dieta w IBS
Znaczenie diety low-FODMAP
Czym jest dieta low FODMAP
Dlaczego FODMAP nasilają objawy IBS
Zespół jelita drażliwego – dieta
Komentarz eksperta
Dieta IBS – najważniejsze wnioski
- Zespół jelita drażliwego to jedno z najczęstszych zaburzeń czynnościowych przewodu pokarmowego – dotyczy nawet 13–17% populacji.
- U wielu osób z IBS objawy nasilają się po spożyciu produktów o wysokiej zawartości FODMAP, które mogą fermentować w jelicie grubym.
- Dieta low FODMAP jest jedną z najlepiej przebadanych strategii dietetycznych w dietoterapii IBS.
- Regularne posiłki, odpowiednia ilość błonnika oraz ograniczenie produktów bogatych w FODMAP mogą znacząco zmniejszać symptomy IBS.
- Właściwa dieta przy IBS powinna być indywidualnie dopasowana – nie istnieje jeden jadłospis, który będzie działał u wszystkich pacjentów.

Przyczyny zespołu jelita drażliwego
Zespół jelita drażliwego (IBS, irritable bowel syndrome) to przewlekłe zaburzenie przewodu pokarmowego, które nie jest związane z widocznymi zmianami strukturalnymi w jelitach. Oznacza to, że jelito funkcjonuje nieprawidłowo mimo braku zmian anatomicznych lub zapalnych. Z tego powodu IBS zaliczany jest do tzw. zaburzeń interakcji jelito–mózg, w których komunikacja między układem nerwowym a przewodem pokarmowym jest zaburzona. W efekcie nawet fizjologiczne procesy trawienia mogą prowadzić do objawów takich jak ból brzucha, wzdęcia czy biegunka.
Badania epidemiologiczne wskazują, że zespół jelita drażliwego dotyczy około 13–17% dorosłych, a choroba częściej występuje u kobiet niż u mężczyzn. W wielu przypadkach IBS rozpoznaje się na podstawie charakterystycznych objawów oraz kryteriów diagnostycznych opracowanych przez ekspertów gastroenterologii [1].
Kryteria rzymskie V w diagnostyce IBS
Przez wiele lat w diagnostyce zespołu jelita drażliwego stosowano kryteria rzymskie IV, które zostały opublikowane w 2016 roku. W 2026 r. pojawiła się ich aktualizacja – kryteria rzymskie V, które wprowadzają kilka istotnych zmian w rozpoznawaniu IBS oraz innych zaburzeń przewodu pokarmowego [2].
Jedną z ważniejszych zmian jest częściowe odejście od określenia „czynnościowe zaburzenia przewodu pokarmowego”. Obecnie częściej stosuje się określenia takie jak:
- zaburzenia przewodu pokarmowego
- przewlekłe zaparcia
- zaburzenia interakcji jelito–mózg
Choć zmiana ta ma głównie charakter terminologiczny, lepiej odzwierciedla aktualną wiedzę na temat mechanizmów choroby.
Drugą istotną zmianą jest złagodzenie kryteriów diagnostycznych IBS, aby zwiększyć ich czułość i umożliwić rozpoznanie choroby u większej liczby pacjentów z typowymi objawami.
Według kryteriów rzymskich V rozpoznanie IBS opiera się na następujących warunkach:
- nawracający ból lub dyskomfort w jamie brzusznej
- występujący średnio co najmniej 3 dni w miesiącu w ciągu ostatnich 3 miesięcy
Objawy muszą być związane z co najmniej dwoma z poniższych elementów:
- związek z defekacją
- zmiana częstości wypróżnień
- zmiana konsystencji stolca
Dodatkowo obowiązuje warunek czasowy:
- objawy muszą utrzymywać się co najmniej 3 miesiące
- ich początek powinien wystąpić minimum 6 miesięcy wcześniej
W porównaniu z poprzednimi kryteriami zmniejszono próg częstości objawów z ≥1 dnia w tygodniu do ≥3 dni w miesiącu, ponieważ wcześniejsze kryteria okazały się zbyt restrykcyjne i część pacjentów z typowym obrazem IBS nie spełniała warunków diagnostycznych.
W nowych wytycznych nadal stosuje się podział na podtypy IBS:
- IBS-C – z dominującymi zaparciami
- IBS-D – z dominującą biegunką
- IBS-M – postać mieszana
- IBS-U – postać niesklasyfikowana
W praktyce klinicznej typ IBS często określa się na podstawie Bristolskiej skali uformowania stolca, która ocenia konsystencję stolca i pomaga w różnicowaniu biegunki oraz zaparć.
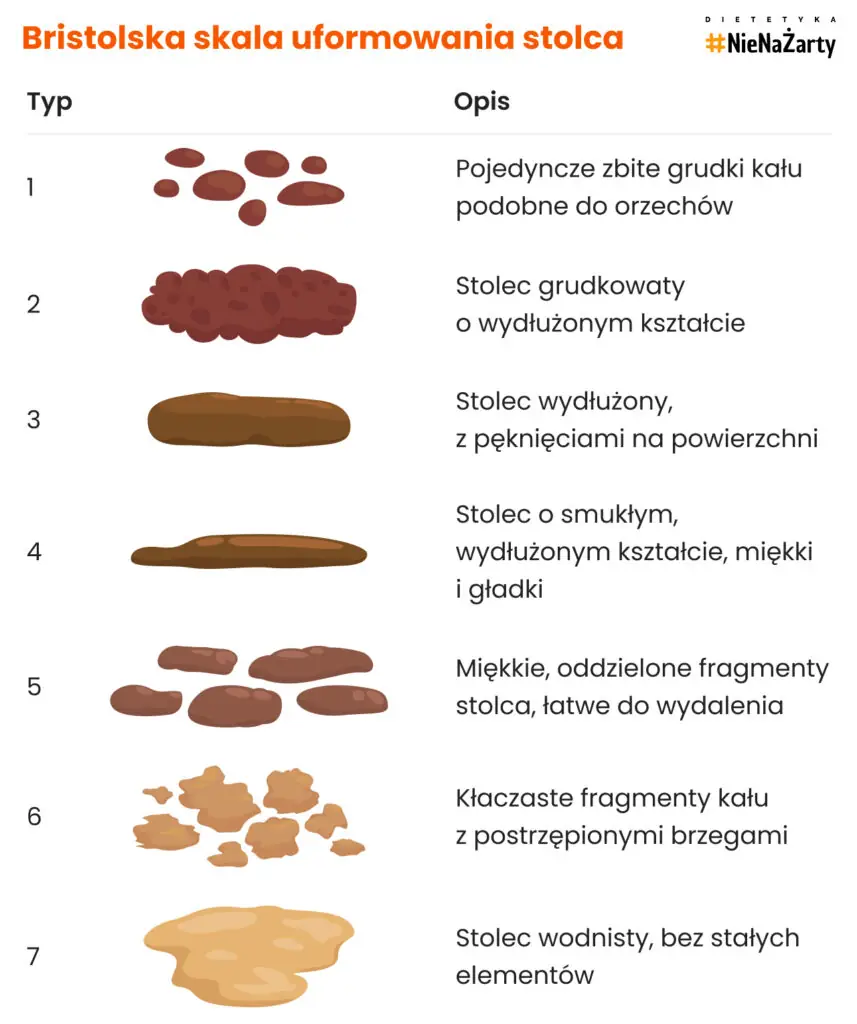
Diagnostyka różnicowa IBS
Rozpoznanie IBS ma charakter dodatni, ale jednocześnie lekarz powinien wykluczyć inne choroby przewodu pokarmowego, które mogą powodować podobne objawy. Należą do nich między innymi:
- celiakia
- nieswoiste zapalenia jelit (IBD)
- mikroskopowe zapalenie jelita grubego
W wielu wytycznych klinicznych zaleca się wykonanie badań serologicznych w kierunku celiakii u pacjentów z objawami IBS.
Pomocne może być także oznaczenie białka C-reaktywnego (CRP) – jeśli jego poziom wynosi poniżej 0,5 mg/dl, prawdopodobieństwo nieswoistych zapaleń jelit jest bardzo niskie (poniżej 1%) [6].
Niektóre badania wykonuje się tylko w określonych sytuacjach klinicznych. Przykładowo:
- analiza kału w kierunku bakterii, jaj pasożytów i pierwotniaków może być uzasadniona u pacjentów z biegunką po podróży do regionów endemicznych
- testy oddechowe w kierunku SIBO nie są obecnie rutynowo zalecane w diagnostyce IBS
W przypadku braku tzw. objawów alarmowych (np. krwawienia z przewodu pokarmowego, niewyjaśnionej utraty masy ciała czy niedokrwistości) diagnostyczna wartość kolonoskopii jest stosunkowo niska, szczególnie u młodszych pacjentów z IBS zaparciowym.
Czynniki biologiczne i środowiskowe
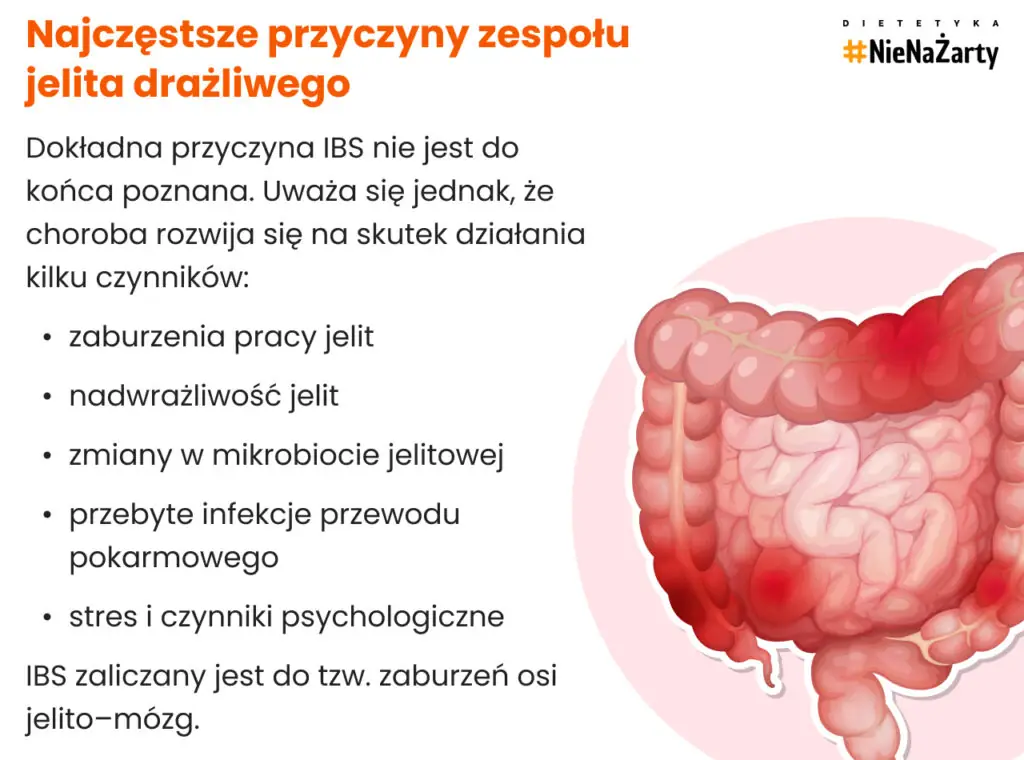
W przypadku zespołu jelita drażliwego trudno wskazać jedną konkretną przyczynę choroby. Uważa się, że IBS jest wynikiem współdziałania wielu czynników biologicznych i środowiskowych.
Do najważniejszych należą:
- zaburzenia motoryki przewodu pokarmowego
- nadwrażliwość trzewna jelita
- zmiany w mikrobiocie jelitowej
- przebyte infekcje przewodu pokarmowego
- stres i czynniki psychologiczne
Szczególnie interesującym zjawiskiem jest tzw. poinfekcyjny zespół jelita drażliwego (PI-IBS). Badania pokazują, że około 10% osób po infekcji przewodu pokarmowego rozwija IBS w kolejnych miesiącach, co wskazuje na istotną rolę mikrobioty jelitowej oraz reakcji immunologicznej w patogenezie choroby [3].
Właśnie dlatego w nowoczesnym podejściu do leczenia IBS coraz częściej podkreśla się znaczenie podejścia multidyscyplinarnego, które łączy:
- dietoterapię (np. dieta FODMAP)
- suplementację błonnika rozpuszczalnego
- interwencje psychologiczne
- leczenie farmakologiczne dopasowane do podtypu IBS.

Objawy IBS
Objawy zespołu jelita drażliwego są zróżnicowane i najczęściej dotyczą dolnego odcinka przewodu pokarmowego. Ich nasilenie może zmieniać się w czasie, a u wielu osób pojawiają się okresowo – np. po spożyciu określonych produktów lub w sytuacjach stresowych.
Najczęstsze objawy IBS to:
- ból brzucha (często ustępujący po wypróżnieniu),
- wzdęcia i uczucie rozdęcia brzucha,
- uczucie pełności,
- zaparcia,
- biegunka,
- nadmierna produkcja gazów.
Badania wskazują, że około 80% pacjentów z IBS zgłasza wzdęcia jako jeden z głównych objawów choroby [4].
Wiele produktów spożywczych może nasilać objawy IBS, szczególnie jeśli zawierają fermentujące węglowodany, takie jak monosacharydy oraz poliole. Związki te mogą fermentować w jelicie grubym, zwiększając produkcję gazów i powodując wzdęcia oraz ból brzucha.
Dieta w IBS
Dieta w IBS odgrywa kluczową rolę w łagodzeniu objawów choroby. U wielu pacjentów to właśnie sposób odżywiania decyduje o nasileniu dolegliwości takich jak wzdęcia, ból brzucha czy biegunki. Nic więc dziwnego, że pytanie „jaka dieta dla osób z IBS?” pojawia się bardzo często wśród osób zmagających się z zespołem jelita drażliwego. Współczesna dietetyka podkreśla, że odpowiednio dobrana strategia żywieniowa może być jednym z najskuteczniejszych elementów wspierających leczenie IBS.
W praktyce dietetycznej stosuje się kilka podstawowych strategii żywieniowych. Najczęściej obejmują one:
- podstawową modyfikację diety,
- dietę o małej zawartości FODMAP,
- indywidualną eliminację produktów nasilających objawy.
Do najważniejszych zasad stosowanych w dietach przy zespole jelita drażliwego należą:
- ograniczenie produktów bogatych w FODMAP,
- regularne posiłki,
- kontrola ilości błonnika w diecie,
- obserwacja reakcji organizmu na konkretne produkty zawierające fermentujące węglowodany.
W przypadku zespołu jelita drażliwego dieta powinna być zawsze dopasowana indywidualnie – zarówno do tolerancji pokarmów, jak i stylu życia pacjenta. W planowaniu jadłospisu ważne jest również odpowiednie dopasowanie kaloryczności diety. Pomocne może być np. obliczenie zapotrzebowania energetycznego przy użyciu kalkulatora kalorii, który ułatwia dopasowanie diety do indywidualnych potrzeb.
Podobnie przy ocenie masy ciała przydatne może być sprawdzenie wskaźnika BMI – w artykułach dietetycznych często wykorzystuje się kalkulator BMI, aby ocenić czy masa ciała mieści się w zdrowym zakresie i czy nie wpływa dodatkowo na komfort pracy układu pokarmowego.
Czego powinno się unikać w diecie przy IBS?
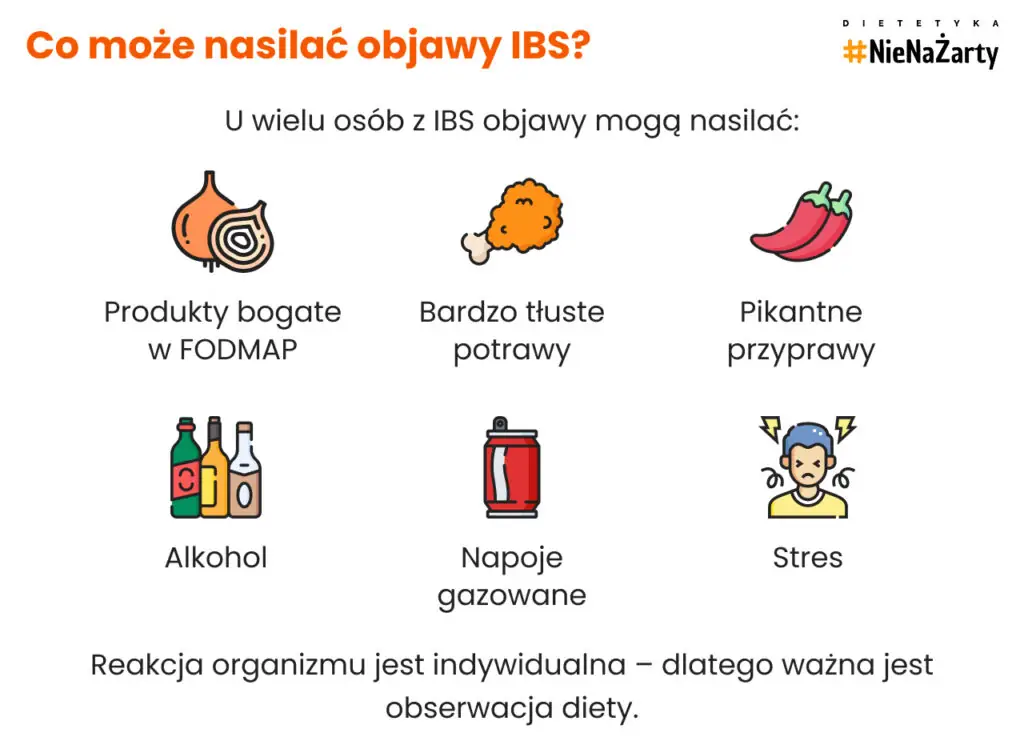
W przypadku zespołu jelita drażliwego nie istnieje jedna lista produktów zakazanych dla wszystkich. Wiele osób zauważa jednak, że niektóre pokarmy częściej nasilają objawy IBS, takie jak wzdęcia, ból brzucha, biegunki lub zaparcia. Szczególnie dotyczy to produktów bogatych w fermentujące węglowodany, czyli FODMAP, które mogą fermentować w jelicie grubym i zwiększać produkcję gazów.
Do produktów, które najczęściej mogą nasilać objawy IBS, należą m.in.:
- cebula i czosnek,
- niektóre owoce bogate we fruktozę (np. jabłka, gruszki),
- mleko i produkty mleczne zawierające laktozę,
- produkty bogate w FODMAP, takie jak niektóre rośliny strączkowe,
- bardzo tłuste potrawy,
- alkohol i napoje gazowane.
Warto jednak podkreślić, że tolerancja pokarmów jest bardzo indywidualna. To, co u jednej osoby z zespołem jelita drażliwego powoduje dolegliwości, u innej może być dobrze tolerowane. Dlatego w dietoterapii IBS ważna jest obserwacja reakcji organizmu oraz indywidualne dopasowanie diety.
Znaczenie diety low-FODMAP
Jednym z najlepiej przebadanych modeli żywieniowych stosowanych w IBS jest dieta low FODMAP. Polega ona na ograniczeniu fermentujących węglowodanów, które słabo wchłaniają się w jelicie cienkim i mogą fermentować w jelicie grubym, powodując wzdęcia, ból brzucha oraz nadmierną produkcję gazów.
Do FODMAP należą m.in. oligosacharydy, disacharydy, monosacharydy oraz poliole, obecne w wielu produktach spożywczych, takich jak niektóre owoce, warzywa, produkty zbożowe czy mleko zawierające laktozę. U osób z IBS ich nadmierne spożycie może nasilać objawy ze strony przewodu pokarmowego.
Badania pokazują, że dieta low-FODMAP może zmniejszać objawy IBS nawet u około 50–70% pacjentów, dlatego często stanowi ważny element dietoterapii zespołu jelita drażliwego [5].
Czym jest dieta low FODMAP
FODMAP to skrót od:
Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols
Są to węglowodany, które:
- słabo wchłaniają się w jelicie cienkim
- mogą fermentować w jelicie grubym
- zwiększają ilość gazów i wody w przewodzie pokarmowym
W efekcie mogą nasilać objawy IBS, takie jak wzdęcia czy biegunka.
Fazy diety low FODMAP – eliminacja, reintrodukcja i personalizacja
Dieta low FODMAP nie polega na trwałym wykluczeniu wielu produktów, lecz na przejściu przez kilka etapów, które pomagają określić indywidualną tolerancję pokarmów.
Pierwszym etapem jest faza eliminacji (ok. 2–6 tygodni), w której ogranicza się produkty zawierające duże ilości FODMAP, aby zmniejszyć objawy IBS, takie jak wzdęcia, ból brzucha czy biegunka.
Następnie przeprowadza się reintrodukcję, czyli stopniowe ponowne wprowadzanie wybranych produktów, aby sprawdzić, które z nich rzeczywiście nasilają objawy.
Ostatnim etapem jest personalizacja diety, czyli dopasowanie jadłospisu do indywidualnej tolerancji tak, aby dieta była jak najbardziej różnorodna i możliwa do utrzymania na dłuższą metę.
Dlaczego FODMAP nasilają objawy IBS
Do grupy FODMAP należą różne fermentujące węglowodany, w tym oligosacharydy, disacharydy, monosacharydów oraz polioli, które mogą powodować wzdęcia i ból brzucha u osób z IBS. Produkty bogate w FODMAP mogą działać na dwa sposoby:
- Efekt osmotyczny – przyciągają wodę do jelita
- Fermentacja bakteryjna – bakterie jelitowe fermentują węglowodany i produkują gazy
To właśnie dlatego produkty bogate w FODMAP mogą powodować:
- wzdęcia
- ból brzucha
- biegunki lub zaparcia
Zespół jelita drażliwego – dieta
Dieta w zespole jelita drażliwego powinna być możliwie prosta, lekkostrawna i dobrze tolerowana przez przewód pokarmowy. U wielu osób z IBS kluczowe znaczenie ma ograniczenie produktów bogatych w fermentujące węglowodany, czyli FODMAP, które mogą fermentować w jelicie grubym i nasilać objawy takie jak wzdęcia, ból brzucha czy biegunka.
Produkty o niskiej zawartości FODMAP
| Produkt | Czy można jeść przy IBS |
| ryż | tak |
| makaron ryżowy | tak |
| komosa ryżowa | tak |
| kukurydza | tak |
| produkty orkiszowe na zakwasie | często dobrze tolerowane |
| owoce suszone | raczej ograniczyć |
Wiele osób z IBS dobrze toleruje również produkty zbożowe na bazie ryżu lub mąk kukurydzianych, które zwykle zawierają niewielkie ilości FODMAP. Produkty o niskiej zawartości FODMAP są zwykle lepiej tolerowane przez osoby z zespołem jelita drażliwego i mogą stanowić podstawę codziennego jadłospisu.
Produkty bogate w FODMAP
Niektóre produkty zawierają większe ilości fermentujących węglowodanów i mogą nasilać objawy IBS. Do najczęściej problematycznych należą m.in.:
- cebula,
- czosnek,
- niektóre owoce (np. jabłka, gruszki),
- produkty zawierające duże ilości fruktozy,
- mleko i produkty mleczne zawierające laktozę.
W praktyce dietetycznej często stosuje się czasowe ograniczenie produktów bogatych w FODMAP, a następnie stopniowe ich wprowadzanie, aby określić indywidualną tolerancję. Dzięki temu dieta może być bardziej dopasowana do potrzeb osoby cierpiącej na zespół jelita drażliwego.
Regularne posiłki o podobnej wartości energetycznej
Regularność posiłków to jedna z podstawowych zasad diety przy IBS. Stałe pory jedzenia pomagają utrzymać bardziej stabilną pracę przewodu pokarmowego i mogą ograniczać nagłe nasilenie objawów ze strony jelit.
Dlaczego jest to tak ważne? Regularne spożywanie posiłków:
- stabilizuje pracę przewodu pokarmowego,
- zmniejsza ryzyko nagłych objawów, takich jak ból brzucha czy biegunka,
- poprawia tolerancję pokarmów.
U wielu osób z zespołem jelita drażliwego dobrze sprawdza się model 4–5 posiłków dziennie o podobnej wartości energetycznej, spożywanych w równych odstępach czasu. Dzięki temu układ pokarmowy pracuje bardziej rytmicznie, co może sprzyjać zmniejszeniu dolegliwości jelitowych.
Błonnik
Błonnik jest ważnym elementem diety przy IBS, jednak jego wpływ na objawy choroby zależy od rodzaju spożywanego błonnika. U części pacjentów może on łagodzić dolegliwości ze strony przewodu pokarmowego, ale w niektórych przypadkach może także nasilać objawy, takie jak wzdęcia czy ból brzucha.
Najczęściej zaleca się błonnik rozpuszczalny, który jest zwykle lepiej tolerowany przez osoby z zespołem jelita drażliwego. Jego źródłem są m.in.:
- babka płesznik (psyllium),
- płatki owsiane,
- siemię lniane,
- nasiona chia.
Natomiast błonnik nierozpuszczalny może u niektórych osób nasilać objawy IBS, szczególnie w przypadku wzdęć i nadmiernej produkcji gazów. Występuje on głównie w takich produktach jak:
- otręby pszenne,
- pełnoziarniste produkty zbożowe,
- skórki warzyw i owoców,
- surowe warzywa (np. kapusta, kalafior).
Dlatego zwiększanie podaży błonnika w diecie powinno odbywać się stopniowo i być dopasowane do indywidualnej tolerancji pacjenta.
Mleko i przetwory mleczne
Produkty mleczne zawierają laktozę, czyli cukier mleczny, który u części osób z IBS może powodować dolegliwości ze strony przewodu pokarmowego. Dzieje się tak szczególnie wtedy, gdy występuje obniżona aktywność enzymu laktazy odpowiedzialnego za trawienie laktozy.
Najczęstsze objawy nietolerancji laktozy to:
- wzdęcia,
- biegunka,
- ból brzucha.
Dlatego u osób z zespołem jelita drażliwego często zaleca się:
- wybieranie mleka bez laktozy,
- sięganie po fermentowane produkty mleczne (np. jogurt naturalny, kefir),
- ograniczenie klasycznego mleka, jeśli nasila objawy ze strony przewodu pokarmowego.
Warto jednak pamiętać, że tolerancja laktozy jest indywidualna i u części osób z IBS niewielkie ilości produktów mlecznych mogą być dobrze tolerowane.
Tłuszcze
Tłuszcze mogą wpływać na motorykę przewodu pokarmowego, dlatego ich ilość w diecie ma znaczenie u osób z IBS. Spożywanie dużych ilości tłuszczu może pobudzać pracę jelit i nasilać niektóre objawy ze strony układu pokarmowego.
Zbyt wysoka podaż tłuszczu w diecie może:
- przyspieszać pasaż jelitowy,
- nasilać biegunkę,
- powodować ból brzucha.
Dlatego w diecie przy IBS zaleca się umiarkowaną ilość tłuszczu, najlepiej pochodzącego z łatwiej tolerowanych źródeł, takich jak oliwa z oliwek, olej rzepakowy czy orzechy, przy jednoczesnym ograniczeniu bardzo tłustych i ciężkostrawnych potraw.
Pikantne produkty i przyprawy
Pikantne produkty i przyprawy mogą podrażniać błonę śluzową przewodu pokarmowego, dlatego u części osób z IBS mogą nasilać objawy takie jak ból brzucha, biegunka czy uczucie pieczenia w jamie brzusznej.
Najczęściej problematyczne są:
- papryczki chili,
- pieprz cayenne,
- bardzo ostre sosy i przyprawy.
U osób z zespołem jelita drażliwego zaleca się ograniczenie bardzo pikantnych potraw, zwłaszcza jeśli po ich spożyciu pojawiają się dolegliwości ze strony układu pokarmowego.
Kawa
Kawa może pobudzać motorykę jelit, dlatego u części osób z IBS jej spożycie może prowadzić do nasilenia objawów ze strony przewodu pokarmowego.
Najczęściej obserwowane dolegliwości to:
- biegunka,
- ból brzucha,
- nasilenie objawów jelitowych.
Nie oznacza to jednak, że każda osoba z zespołem jelita drażliwego musi całkowicie rezygnować z kawy. W wielu przypadkach niewielkie ilości, np. jedna filiżanka dziennie, są dobrze tolerowane, szczególnie jeśli kawa nie jest spożywana na czczo.
Alkohol
Alkohol może wpływać na funkcjonowanie przewodu pokarmowego i u niektórych osób z IBS nasilać objawy ze strony jelit. Jego działanie wiąże się m.in. z wpływem na barierę jelitową oraz mikrobiotę.
Spożywanie alkoholu może prowadzić do:
- zwiększenia przepuszczalności jelit,
- zaburzeń mikrobioty jelitowej,
- nasilenia stanu zapalnego.
Dlatego w przypadku zespołu jelita drażliwego zaleca się ograniczenie spożycia alkoholu, szczególnie napojów wysokoprocentowych oraz napojów gazowanych, które mogą dodatkowo nasilać wzdęcia i dyskomfort w obrębie przewodu pokarmowego.
W praktyce oznacza to, że osoby z zespołem jelita drażliwego powinny żywić się w sposób możliwie prosty i regularny, unikając produktów, które indywidualnie nasilają objawy jelitowe.

Komentarz eksperta
IBS to jedno z najczęstszych zaburzeń przewodu pokarmowego, z którymi zgłaszają się do mnie pacjenci. Warto jednak pamiętać, że nie ma jednej uniwersalnej diety dla wszystkich osób z zespołem jelita drażliwego. To, co u jednej osoby nasila objawy, u innej może być dobrze tolerowane.
Dieta low-FODMAP jest jedną z najlepiej przebadanych strategii żywieniowych w IBS, ale nie powinna być stosowana bardzo restrykcyjnie przez długi czas. Najlepiej sprawdza się podejście etapowe – najpierw ograniczenie produktów, później ich stopniowe wprowadzanie i dopasowanie diety do własnej tolerancji.
Warto też pamiętać, że w IBS liczy się nie tylko dieta. Duże znaczenie mają również redukcja stresu, aktywność fizyczna i odpowiednia ilość snu, ponieważ wszystkie te elementy wpływają na pracę jelit.
Karol Antczak, dietetyk sportowy
Podsumowanie
Zespół jelita drażliwego (IBS) to przewlekłe zaburzenie czynnościowe układu pokarmowego, które może znacząco wpływać na jakość życia. Objawy takie jak ból brzucha, wzdęcia, biegunki czy zaparcia często mają związek z dietą i stylem życia.
Jednym z najważniejszych elementów leczenia jest dieta w IBS, która pomaga ograniczyć czynniki nasilające objawy jelitowe. Szczególnie skuteczną strategią jest dieta low-FODMAP, polegająca na ograniczeniu fermentujących węglowodanów.
Odpowiednia dieta, regularne posiłki oraz indywidualne dopasowanie jadłospisu mogą znacząco poprawić komfort życia osób z IBS. Właśnie dlatego dietoterapia odgrywa kluczową rolę w postępowaniu z pacjentami z zespołem jelita drażliwego.
FAQ
1. Jaka dieta dla osób z IBS?
Najczęściej zalecana jest dieta o niskiej zawartości FODMAP, która ogranicza fermentujące węglowodany powodujące wzdęcia i ból brzucha.
2. Czego nie wolno jeść przy IBS?
Wiele osób powinno ograniczyć produkty bogate w FODMAP, takie jak cebula, czosnek, niektóre owoce czy mleko zawierające laktozę.
3. Czy dieta low FODMAP może być bez mięsa?
Tak. Dieta low-FODMAP może być stosowana również w wersji roślinnej – ważne jest jednak odpowiednie planowanie jadłospisu.
4. Czy IBS można całkowicie wyleczyć dietą?
Dieta nie zawsze eliminuje chorobę, ale może znacząco zmniejszyć objawy IBS i poprawić jakość życia.
5. Czy kawa jest dozwolona przy IBS?
Niewielkie ilości kawy mogą być tolerowane, jednak u niektórych osób nasila ona objawy jelitowe.
Bibliografia:
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12758091/
- https://www.gastrojournal.org/article/S0016-5085(26)00132-0/pdf
- https://pubmed.ncbi.nlm.nih.gov/28069350/
- https://pubmed.ncbi.nlm.nih.gov/19124113/
- https://pmc.ncbi.nlm.nih.gov/articles/PMC5622700/
- https://pubmed.ncbi.nlm.nih.gov/25732419/

