
Otyłość brzuszna (trzewna) – przyczyny i skutki, dieta i leczenie, przykładowy jadłospis
Otyłość brzuszna to jeden z rodzajów otyłości. Niesie za sobą poważniejsze konsekwencje w porównaniu do zwykłej otyłości. Tutaj dowiesz się, jakie są przyczyny otyłości, zobaczysz, jak może wyglądać dieta oraz leczenie otyłości!
Spis treści:
- Czym jest otyłość brzuszna?
- Rozpoznanie otyłości brzusznej (trzewnej)
- Mierzenie obwodu w celu diagnozy otyłości brzusznej u pacjenta
- Przyczyny otyłości brzusznej
- Skutki otyłości brzusznej
- Otyłość brzuszna u kobiet a ciąża
- Jak pozbyć się otyłości brzusznej – zalecenia
- Leczenie otyłości brzusznej
- Dieta na otyłość brzuszną – co jeść aby schudnąć?
- Dieta w otyłości brzusznej – przykłady jadłospis
- Skutki otyłości u kobiet
- Skutki otyłości u mężczyzn
- Skutki otyłości u dzieci
- Badania przy otyłości brzusznej
Najważniejsze wnioski
- Szacuje się, że otyłość występuję u 24,4 % mężczyzn i 25% kobiet w Polsce (i liczba ta ciągle rośnie). Z kolei otyłość brzuszna dotyka aż 45,7% kobiet i 32,2% mężczyzn spośród chorujących na otyłość. Jest to szczególnie groźna forma otyłości, znacznie zwiększająca ryzyko powikłań metabolicznych, takich jak cukrzyca typu 2 czy choroby sercowo-naczyniowe.
- Podstawowym kryterium rozpoznania otyłości brzusznej jest obwód talii: ≥80 cm dla kobiet i ≥94 cm dla mężczyzn. Alternatywnie stosuje się współczynniki WHR (>0,85 dla kobiet i >0,9 dla mężczyzn) lub WHtR (>0,5 dla obu płci).
- Przyczyn otyłości jest bardzo wiele, zaczynając od genów, poprzez niedobór snu, aż po leki. Co ciekawe osoby niedosypiające spożywają średnio o 300 kcal więcej dziennie, a stosowanie kortykosteroidów może powodować tycie u nawet 70% stosujących te leki.
- Redukcja masy ciała o 5-10% znacznie poprawia zdrowie. Na przykład obniża ryzyko cukrzycy typu 2 o 72% przy redukcji BMI o 5 jednostek, a każdy utracony kilogram zmniejsza ciśnienie krwi i poprawia profil lipidowy.
Czym jest otyłość brzuszna?
Otyłość brzuszna to rodzaj otyłości, w której występowanie chorób sercowo-naczyniowych jest zwiększone [1]. Zaawansowana otyłość skraca życie nawet o 10 lat [4]!
Zacznijmy jednak od początku, czyli od właściwej definicji otyłości. Otyłość zdefiniować można jako nadmierne lub nieprawidłowe gromadzenie się tłuszczu powodujące pogorszenie stanu zdrowia. Otyłość to choroba przewlekła, która sama nie ustępuje, a może nawracać. Jest to złożona choroba, na którą wpływa wiele czynników, które prowadzą do zwiększonego spożycia pokarmu. To z kolei skutkuje długotrwałym dodatnim bilansem energetycznym i magazynowaniem tkanki tłuszczowej [2].
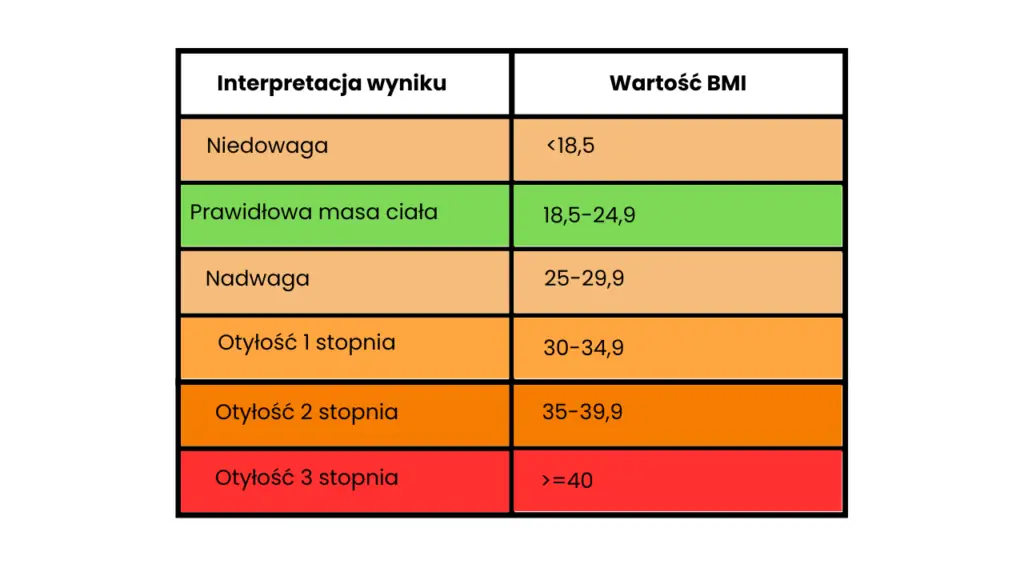
Najpopularniejszym modelem do diagnozowania otyłości jest wskaźnik BMI (ang. body mass index). Obliczysz go z tego wzoru:
BMI = masa ciała (kg)/wzrost2 (m)
Kryteria diagnostyczne są następujące:
Chcesz obliczyć swoje BMI?
Skorzystaj z kalkulatora BMI od Dietetyki #NieNaŻarty.
Nie powinno się standardowo używać BMI do oceny występowania nadmiernej ilości tkanki tłuszczowej u osób z sarkopenią, osób o mocno rozwiniętym układzie mięśniowym ani u kobiet w ciąży. Jest on wtedy nieobiektywny [1]
Wartość BMI u osób dorosłych nie odzwierciedla zawartości ani rozmieszczenia tkanki tłuszczowej w organizmie (podskórnej, trzewnej). Z tego powodu przydatność tego wskaźnika do szacowania ryzyka metabolicznego (większego u osób z większą zawartością tkanki tłuszczowej trzewnej, czyli otyłością brzuszną) jest ograniczona [1].

Otyłość brzuszna to rodzaj otyłości. Jest to właściwa nazwa, ale można ją spotkać pod innymi określeniami takimi jak:
- otyłość centralna
- otyłość trzewna
- otyłość androidalna
- otyłość typu jabłko
- otyłość typu męskiego
- otyłość androidalna
| Otyłość brzuszna jest groźniejsza od samej otyłości, gdyż istotnie zwiększa ryzyko rozwoju powikłań otyłości [1]! |
Otyłość brzuszna często określana jest jako otyłość typu męskiego. Co ciekawe kobiety również mogą cierpieć na tego typu otyłość i to nawet częściej w porównaniu do mężczyzn. W badaniu WOBASZ II przeprowadzonego w latach 2013-2014 rozpoznanie otyłości szacowano na 24,4 % u mężczyzn i 25% u kobiet. Z kolei rozpoznanie otyłości brzusznej wystąpiło u 32,2 % mężczyzn i 45,7 % kobiet [1].
Co ciekawe w Stanach Zjednoczonych występowanie otyłości brzusznej w roku 2018 wyniosło 67,33 % u kobiet oraz 49,73 % u mężczyzn [3]. Z kolei nadwaga nazywana jest stanem przedotyłościowym, gdy nadmiar tłuszczu nie spełnia jeszcze kryteriów do diagnozy otyłości [2].
Jeżeli chcesz zadbać o swoje zdrowie, to skorzystaj z pomocy profesjonalnego dietetyka z zespołu Dietetyka #NieNaŻarty. Dzięki stałemu kontaktowi i indywidualnej diecie będziesz wiedzieć, co jeść, żeby zwalczyć otyłość brzuszną. Pomogliśmy ponad 22 000 osobom osiągnąć cel, a nasza opinia w Google to 4,9/5 na podstawie ponad 490 opinii. Szybkie, smaczne i indywidualne diety to nasza specjalność.
Rozpoznanie otyłości brzusznej (trzewnej)
Rozpoznanie otyłości brzusznej następuje, gdy obwód talii będzie [5]:
- u mężczyzn: równy 94 cm lub więcej
- u kobiet: równy 80 cm lub więcej.
| Talia to środkowy punkt między dolną granicą klatki piersiowej (ostatnie dolne żebra) a grzebieniem biodrowym. |
Mierzenie obwodu w celu diagnozy otyłości brzusznej u pacjenta
Jeżeli jesteś kobietą i obwód talii wyniesie u Ciebie 80 cm i więcej, to można u Ciebie rozpoznać otyłość brzuszną. W przypadku mężczyzn jest to obwód talii wynoszący 94 cm lub więcej. W takim przypadku zdecydowanie warto rozważyć redukcję masy ciała.
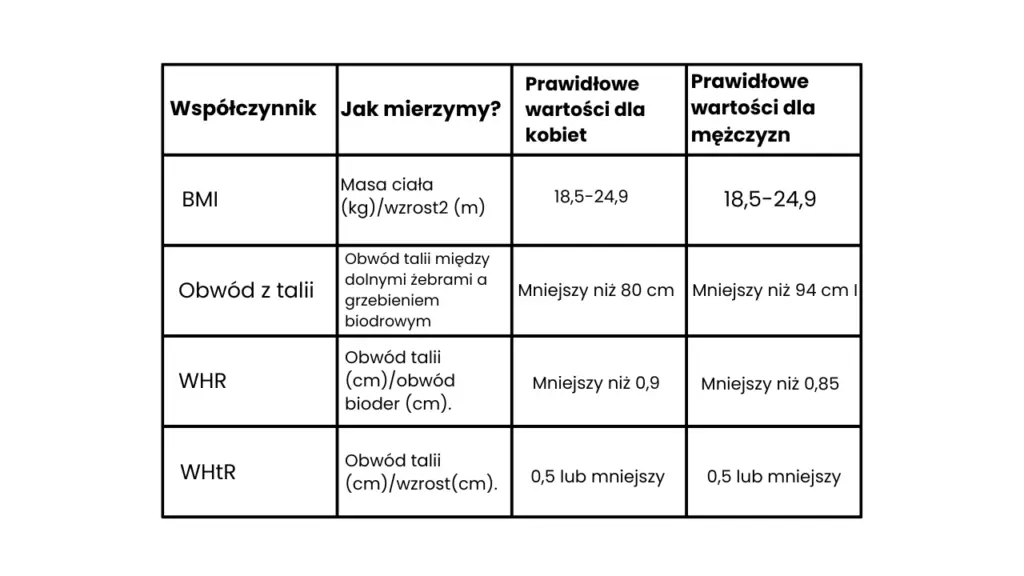
Istnieją jeszcze dwa inne modele rozpoznania otyłości brzusznej, które opierają się na pomiarze obwodu talii. Jednym z nich jest stosunek talii do bioder (WHR, ang. Waist to Hip Ratio). Jest to współczynnik wynikający z podzielenia obwodu talii przez obwód bioder.
WHR = obwód talii (cm)/obwód bioder (cm)
Obwód bioder – najszersze miejsce Twoich pośladków
Obwód bioder zmierz w najszerszym miejscu swoich pośladków. Wyniki wynoszące:
- u mężczyzn – > 0,9
- u kobiet – > 0,85
Są powiązane z otyłością brzuszną i wyższym ryzykiem powikłań metabolicznych [6]. W ten sposób możesz wyliczyć czy masz otyłość brzuszną.
Kolejnym z modeli, dzięki któremu sprawdzisz, czy masz otyłość brzuszną, jest stosunek talii do wzrostu (WHtR, ang. Waist to Height Ratio). Jest to współczynnik wynikający z podzielenia obwodu talii przez wzrost.

WHtR = obwód talii (cm)/wzrost (cm)
Wynik wynoszący powyżej 0,5 dla obu płci świadczy o otyłości brzusznej i wyższym ryzyku powikłań metabolicznych [6].
Dla ułatwienia przedstawimy Ci w formie graficznej zebrane metody rozpoznania otyłości i otyłości brzusznej.
Przyczyny otyłości brzusznej
Bezpośrednią przyczyną otyłości jak i otyłości brzusznej jest spożywanie większej ilości energii (kilokalorii) niż na co dzień spalamy (wydatkujemy). Jednak istnieje bardzo wiele pośrednich przyczyn otyłości, do których należą m.in. [7,8,9,10,11,12,13]:
- geny
- występowanie otyłości u rodziców
- niedobór snu
- nieskupianie się na posiłku
- stres
- leki
- jednostki chorobowe (np. niedoczynność tarczycy)
W tym miejscu warto podkreślić, że głównym problemem otyłości, na który możemy oddziaływać, jest spożywanie zbyt dużej ilości energii oraz niska aktywność fizyczna.
Wyżej wymienione przyczyny będą wpływać na zbyt wysokie spożycie kilokalorii czy też zbyt niską aktywność fizyczną.
W jednym z badań osoby, które niedosypiały spożywały o 300 kilokalorii więcej w porównaniu osób, które spały optymalnie [9]. I nie były to zdrowe produkty jak warzywa, owoce, czy strączki. Niedobór snu sprzyjał nadmiernemu apetytowi i spożywaniu niezdrowej żywności bogatej w cukier czy też niezdrowe tłuszcze.
Co ciekawe, kiedy spożywamy posiłek korzystając jednocześnie z telefonu, czy też czytając wydrukowany tekst, nasze spożycie kalorii wzrasta średnio o około 15 % [10]. Warto mieć to na uwadzę podejmując próbę odchudzania i skupić się na jedzeniu.
Warto również rozszerzyć temat leków. W zależności od ich rodzaju mogą powodować zmniejszenie tempa podstawowej przemiany materii (beta-blokery), zatrzymanie wody (tiazolidynodiony) czy też wzrost apetytu (flunarazyna). Najpopularniejsze leki, które mogą przyczynić się do przytycia, a co za tym do otyłości brzusznej to:
- insulina
- sulfonylomoczniki
- leki przeciwnadciśnieniowe
- beta-blokery
- leki psychotropowe
- leki przeciwdepresyjne
- lit
- kortykosteroidy
- leki hipolemiczne
Największy wpływ na wzrost masy ciała mogą mieć kortykosteroidy, gdzie nawet 70% pacjentów może doświadczyć przybierania na masie ciała (z czego 20% pacjentów może przytyć ponad 10 kg). Inne leki będą wiązały się z mniejszym wzrostem masy ciała, zazwyczaj kilku kilogramów [12].
Tak więc jak widzisz, otyłość brzuszna bierze się ze spożywania zbyt dużej ilości kalorii. Jednak przyczyn takiego stanu może być bardzo wiele. Od pozornie nieistotnych jak nieskupianie się na posiłku, poprzez niedobór snu, aż po przyjmowanie określonych leków. Dieta online przygotowana przez dietetyka od naszego zespołu uwzględnia wszystkie Twoje choroby, przyjmowane leki czy też styl życia. Dzięki temu nasi podopieczni skutecznie osiągają swoje cele, czyli skutecznie redukują nadmierne kilogramy i pozbywają się otyłości!
Skutki otyłości brzusznej
Skutków otyłości brzusznej (jak i otyłości) jest mnóstwo i należą do nich m.in. [14,15,16,17,18,19]:
- nadciśnienie
- cukrzyca typu 2
- choroba niedokrwienna serca
- niewydolność serca
- choroba refluksowa przełyku
- zapalenia jelit
- zapalenia trzustki
- nowotwory (np. piersi, endometrium, okreżnicy, odbytnicy)
- choroba zwyrodnieniowa stawów
- cukrzyca ciążowa
- zespół policystycznych jajników (PCOS)
- depresja
Skutków otyłości jak i otyłości brzusznej jest bardzo, ale to bardzo wiele.
Jednym z nich jest nadciśnienie tętnicze. Szacuje się, że otyłość może odpowiadać nawet za 65-78% przypadków pierwotnego nadciśnienia. Utraty masy ciała jest głównym celem leczenia nadciśnienia tętniczego [14].
| Jeżeli Twój wzrost wynosi 170 centymetrów, ważysz 70 kilogramów i przytyjesz do 85 kilogramów, to Twoje ryzyko zachorowania na nadciśnienie wzrośnie o połowę [16]. |
Co bardzo ciekawe, to otyłość doprowadza do cukrzycy typu 2 (a nie na odwrót). Im otyłość jest bardziej zaawansowana (np. otyłość brzuszna), tym ryzyko jej wystąpienia jest wyższe. Na każdy wzrost BMI o pięć jednostek ryzyko zachorowania na cukrzycę typu 2 wzrasta aż o 72 % [15].
Warto również wiedzieć, że depresja jest główną przyczyną niepełnosprawności na świecie. U osób z otyłością jej częstość występowania jest o 32% większa w porównaniu do osób z prawidłową masą ciała [19].

Otyłość brzuszna u kobiet a ciąża
Otyłość brzuszna u kobiet w ciąży jest dużym zagrożeniem dla zdrowia dziecka. Otyłość wpływa na matkę i jej potomstwo i wiąże się z różnymi powikłaniami, takimi jak [20]:
- nadciśnienie
- cukrzyca ciążowa
- stan przedrzucawkowy
- przedwczesny porób
- poronienia samoistne
Co więcej, płód może być obarczony wyższym ryzykiem wad wrodzonych. Dodatkowo otyłość w ciąży może wpływać negatywnie na zdrowie dziecka w wieku dorosłym.
Z racji rosnącej epidemii otyłości jest to bardzo poważny problem. Przygotowując się do poczęcia dziecka zdecydowanie warto zadbać o swoje zdrowie, m.in. redukując masę ciała oraz suplementując potrzebne witaminy i składniki mineralne w ciąży. W ułożeniu jadłospisu i doborze suplementacji pomoże nasz dietetyk online.
Jak pozbyć się otyłości brzusznej – zalecenia
Otyłości brzusznej można pozbyć się poprzez zmniejszenie ilości spożywanych kalorii i/lub zwiększenie aktywności fizycznej.
W tym celu należy obliczyć swoje zapotrzebowanie kaloryczne. Skorzystaj w tym celu z naszego kalkulatora kalorii
Po otrzymaniu swojego całkowitego zapotrzebowania kalorycznego należy odjąć od tej wartości ok. 20%. Dzięki temu znajdziemy się w deficycie energetycznym, czyli stanie w którym będziemy chudnąć. Jednak w tym celu również skorzystaj z naszego kalkulatora kalorycznego – on obliczy za Ciebie ile masz jeść kalorii, aby pozbyć się otyłości brzusznej.
Następnie trzeba przejść do praktyki. Żeby pozbyć się otyłości brzusznej, zdecydowanie warto spożywać w głównej mierze produkty o bardzo niskiej, niskiej i umiarkowanej gęstości energetycznej.
- Bardzo niska gęstość energetyczna (<60 kcal/100 g) – większość owoców, warzyw, zupy warzywne, napoje niskokaloryczne.
- Niska gęstość energetyczna (60- 160 kcal/100 g) – chude mięso (kurczak, indyk), chudy nabiał, ziemniaki, ugotowane nasiona roślin strączkowych, pasty do smarowania np. hummus.
- Umiarkowana gęstość energetyczna (160-400 kcal/100 g) – pieczywo, pełnoziarniste produkty zbożowe np. kasza gryczana, makaron pełnoziarnisty, niskotłuszczowe przekąski np. paluszki, suszone owoce.
- Wysoka gęstość energetyczna (>400 kcal/100 g) – orzechy, pestki, ciastka, słodycze, majonez, tłuszcze np. oliwa z oliwek.
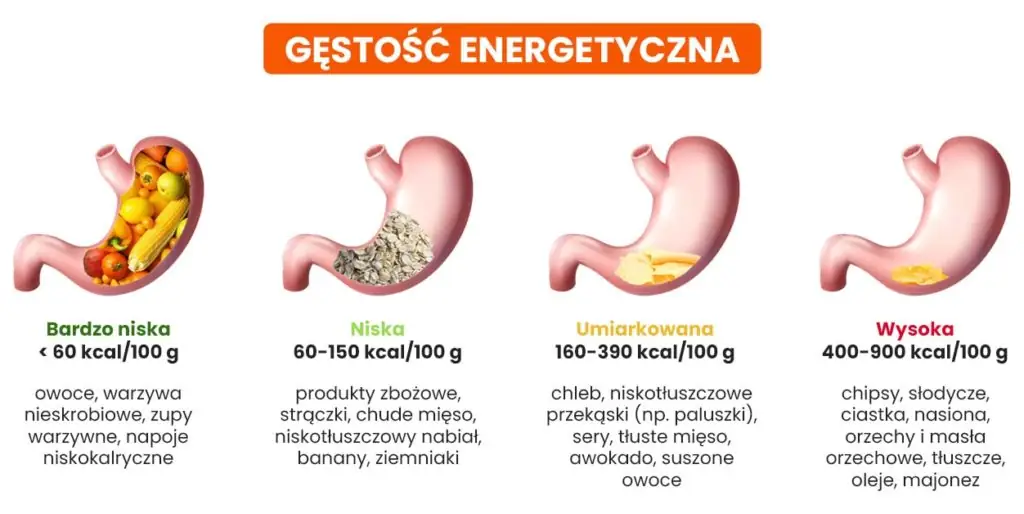
Takie produkty w przeliczeniu na 100 g mają niedużą ilość kilokalorii, dzięki czemu możemy ich zjeść dużo więcej. Z kolei przez to będziemy szybciej odczuwać sytość.
Nie oznacza to jednak, że w ogóle nie możesz spożywać produktów o wysokiej gęstości energetycznej. Dużo z nich jest źródłem zdrowych tłuszczów w diecie (np. oliwa z oliwek, orzechy, pestki, nasiona). Jednak z racji swojej kaloryczności ich udział w diecie powinien być niski.
Miej jednak na uwadzę, że przyczyn otyłości brzusznej jest bardzo wiele. Z rzeczy, które możesz wprowadzić najszybciej, to zadbanie o prawidłowy sen (ok. 8 h dziennie), a także skupienie się na posiłku. Już te dwie rzeczy znacząco przybliżą Cię do osiągnięcia celu, jakim jest pozbycie się otyłości brzusznej.
Do pozbycia się otyłości brzusznej pomocna będzie również regularna aktywność fizyczna dostosowana do Twoich możliwości. Jeżeli lubisz spacerować, to idź na spacer. Jeżeli lubisz treningi na siłowni, to jak najbardziej na nią uczęszczaj!
Leczenie otyłości brzusznej
Leczenie otyłości brzusznej może zająć wiele czasu i nie pozbędziesz się jej bardzo szybko. To będzie wymagało pokładów cierpliwości i pracy. Tak jak nie tyje się kilkudziesięciu kilogramów w miesiąc, to tak samo nie można schudnąć tyle samo również w 1 miesiąc
Nadrzędnym celem leczenia otyłości jest spowolnienie postępu choroby, uniknięcie nawrotów oraz zapobieganie rozwojowi powikłań lub zmniejszenie ich nasilenia, a także ogólna poprawa stanu zdrowia, jakości życia i przedłużenie życia.
Warto wyznaczyć 3-6 miesięczne etapy, w których celem jest redukcja masy ciała o 5-10% początkowej masy ciała. Następnie 3-6 miesięczny okres podtrzymania uzyskanych efektów i w razie potrzeby kolejne etap 5–10% redukcji masy ciała.
W leczeniu otyłości warto również rozważyć psychoterapię. Zdecydowanie pomocna będzie też farmakoterapia, w tym leki takie jak Orlistat, Ozempic, Rybelsus, Saxenda. Co więcej, bardzo pomocne mogą być również operacje bariatryczne, które mogą zostać przeprowadzone wśród osób, których BMI wynosi [5]:
- >40 kg/m2
- 35-39,9 kg/m2 + powikłania otyłośći (np. cukrzyca typu 2, nadciśnienie, choroby stawów)
- 30-34,9 kg/m2 i niekontrolowaną cukrzycę typu 2 pomimo odpowiedniego leczenia farmakologicznego.
Do poprawy poszczególnych powikłań otyłości potrzebne są różne wartości procentowe początkowej redukcji masy ciała [5]:
- 10-40% redukcji masy ciała u pacjentów z rozpoznaniem MAFLD (metaboliczna stłuszczeniowa choroba wątroby).
- Co najmniej 5-15% u osób z cukrzycą typu 2, dyslipidemia, nadciśnieniem i PCOS
- 7-8% u pacjentów z Astmą.
- 10% u osób z obturacyjnym bezdechem sennym.
Jak widzisz, już redukcja 5% masy ciała będzie pomocna w redukowaniu cukrzycy typu 2. Jeżeli masz otyłość brzuszną, ważysz 120 kilogramów, schudniesz 5 % czyli do 114 kilogramów, to znacząco poprawi to Twoje zdrowie!
Dieta na otyłość brzuszną – co jeść aby schudnąć?
Dieta na otyłość brzuszną jak najbardziej może być smaczna, szybka i prosta. Wiedz jednak, że każdy z nas jest na jakieś diecie. Dlatego, zanim zaproponujemy Ci przykład diety na otyłość brzuszną, to zapoznaj się z kilkoma wskazówkami, które pomogą Ci dowiedzieć się jak redukować masę ciała:
- Od wyliczonego całkowitego wydatku energetycznego (CPM) należy odjąć 500-600 kcal, żeby tracić tygodniowo 0,5 do 1 kg masy ciała.
- Gdy masa ciała przestanie się zmniejszać, to warto ponownie obliczyć swoje zapotrzebowanie i odjąć od tej wartości 500-600 kcal.
- Dieta powinna być różnorodna i zawierać wszystkie niezbędne składniki odżywcze. Sugerowany rozkład makroskładników to 20% białko, 25% tłuszcze i 55% węglowodany.
- Nie więcej niż 10% energii może pochodzić z nasyconych kwasów tłuszczowych, co najmniej 6% energii z wielonienasyconych, a reszta jednonienasycone. Tłuszcze trans należy ograniczyć do minimum.
- Węglowodany proste powinno dostarczać <10% energii.
- 40 g błonnika dziennie będzie optymalną wartością, aby utrzymać sytość na odpowiednim poziomie.
- Od 3 do 5 posiłków dziennie będzie optymalnym rozwiązaniem, ale zawsze dopasuj ilość posiłków do preferowanych przez Ciebie ilości.
Przeczytaj także: Dieta hormonalna – czy da się uregulować hormony naturalnie?

Dieta w otyłości brzusznej – przykłady jadłospis
Teraz zaprezentujemy Ci przykładowy jadłospis na otyłość brzuszną. Wartości odżywcze takiego jadłospisu prezentują się następująco:
- 1982 kcal
- 118,6 g białka
- 57,9 g tłuszczów
- 233,4 g węglowodanów
- 42,8 g błonnika
Jeżeli ilość kalorii jest dla Ciebie zbyt niska (po obliczeniu zapotrzebowania kalorycznego na redukcję z naszego kalkulatora kalorii), to możesz dodać od siebie więcej produktów. Możesz również skorzystać z indywidualnej diety od dietetyków z zespołu Dietetyki #NieNaŻarty specjalizujących się w odchudzaniu!
Śniadanie – Owsianka na mleku z owocami i orzechami
Na śniadanie propozycja owsianki. Dodaj od siebie ulubione owoce np. maliny, borówki, truskawki. Jak najbardziej mogą być te mrożone – są tak samo zdrowe jak świeże!
Produkty do posiłku:
- Mleko spożywcze, 1,5% tłuszczu – 250g (1 x Szklanka)
- Mango – 140 g (0.5 x Sztuka)
- Skyr naturalny, jogurt typu islandzkiego – 75 g (0.5x Sztuka)
- Płatki owsiane – 50 g (5xŁyżka)
- Orzechy włoskie – 10 g (0.7 x Łyżka)
Sposób przygotowania:
- Płatki ugotować na mleku (można dolać wody według uznania).
- Dodać resztę składników.
- Sugerowane przyprawy: kakao, cynamon, słodzik.
Przekąska – Deser smoothie bowl
Przekąska na słodko to również świetny posiłek, aby zredukować masę ciała.
Produkty do posiłku:
- Banan-180 g (1.5x Sztuka)
- Skyr naturalny, jogurt typu islandzkiego – 150 g (1 x Sztuka)
- Borówki amerykańskie – 50 g (1 x Garść)
- Maliny, mrożone – 50 g (0.1 x Opakowanie)
- Orzechy włoskie – 20 g (1.3 x Łyżka)
- Len, nasiona – 5 g (1 x Łyżeczka)
Sposób przygotowania:
- Banana zblendować z jogurtem, przełożyć do miseczki.
- Na górze ułożyć pozostałe składniki.
Obiad – Gulasz z kurczakiem, ziemniakami i czerwoną fasolą
Gulasz w diecie na odchudzanie? Nie ma najmniejszego problemu!
Produkty do posiłku:
- Pomidory z puszki (krojone) – 200 g (2 x Porcja)
- Ziemniaki – 200 g (2.9 x Sztuka)
- Fasola czerwona w zalewie (konserwowa) – 120 g (6 x Łyżka)
- Mięso z piersi kurczaka, bez skóry – 100 g (1 x Kawałek)
- Cebula – 50 g (0.5 x Sztuka)
- Marchew-45 g (1 x Sztuka)
- Oliwa z oliwek – 10 g (1 x Łyżka)
- Czosnek – 5 g (1 x Ząbek)
- Pietruszka, liście – 5 g (0.8 xŁyżeczka)
Sposób przygotowania:
- Cebulę, czosnek, startą marchew podsmażyć wraz z doprawionym mięsem.
- Dodać pomidory, fasolę oraz ziemniaki pokrojone w kostkę. Przykryć i dusić na małym ogniu, aż składniki będą miękkie.
- Posypać natką pietruszki.
- Sugerowane przyprawy: pieprz, papryka słodka i ostra, majeranek, cząber, tymianek
Kolacja – Zupa chłodnik z jajkiem i botwinką
Zupa na kolacje również będzie świetnym rozwiązaniem w celu redukcji masy ciała związanej z otyłością brzuszną.
Produkty do posiłku:
- Kefir (1.5% tt.) – 250g (12.5 x Łyżka)
- Boćwina – 100 g (1.2 x Garść)
- Butki grahamki – 65 g (1 x Sztuka)
- Ogórek zielony (długi) – 60 g (0.3 x Sztuka)
- Jaja kurze całe – 56 g (1 x Sztuka)
- Śmietana, 12% tłuszczu – 50 g (2.8 x Łyżka)
- Rzodkiewka – 30 g (2x Sztuka)
- Cytryna – 10 g (0.1 x Sztuka)
- Koper ogrodowy – 10 g (1.2x Łyżka)
Sposób przygotowania:
- Posiekać botwinę.
- Ugotować ją na niewielkiej ilości wody z dodatkiem szczypty cukru (lub słodzika) i soku z cytryny. Ostudzić całość.
- Kefir zmiksować ze śmietaną i dodać do niego posiekaną rzodkiewkę i ogórka.
- Dodać ostudzoną botwinkę i posiekany koperek. Schłodzić całość w lodówce.
- Podawać z ugotowanym i ostudzonym jajkiem oraz bułką.
- Sugerowane przyprawy: sól, pieprz.
Skutki otyłości u kobiet
Otyłość u kobiet skutkuje ryzykiem wystąpienia wielu chorób takich jak [14,15,16,17,18,19]:
- nadciśnienie
- cukrzyca typu 2
- choroba niedokrwienna serca
- niewydolność serca
- choroba refluksowa przełyku
- zapalenia jelit
- zapalenia trzustki
- nowotwory (np. piersi, endometrium, okreżnicy, odbytnicy)
- choroba zwyrodnieniowa stawów
- cukrzyca ciążowa
- zespół policystycznych jajników (PCOS)
- depresja
Lista skutków otyłości u kobiet jest ogromna. Zredukowanie masy ciała już o kilka procent pomoże Ci poprawić swoje zdrowie.
Skutki otyłości u mężczyzn
Otyłość u mężczyzn skutkuje ryzykiem wystąpieniu wielu chorób takich jak [14,15,16,17,18,19]:
- nadciśnienie
- cukrzyca typu 2
- choroba niedokrwienna serca
- niewydolność serca
- choroba refluksowa przełyku
- zapalenia jelit
- zapalenia trzustki
- nowotwory (np. okrężnicy, odbytnicy)
- choroba zwyrodnieniowa stawów
- depresja
Jak widzisz skutków otyłości u mężczyzn, ale także u kobiet jest bardzo wiele. Nie zwlekaj i zadbaj o swoje zdrowie poprzez redukcję masy ciała!
Skutki otyłości u dzieci
Skutki otyłości u dzieci są zatrważające, a należą do nich [21]:
- cukrzyca typu 2
- problemy sercowo-naczyniowe
- astma oskrzelowa,
- obturacyjny bezdech senny (OBS),
- nadciśnienie,
- stłuszczenie wątroby,
- refluks żołądkowo-przełykowego
- problemy psychospołeczne.
Jest to o tyle niepokojące, iż częstotliwość występowania otyłości wśród dzieci niepokojąco rośnie. U dzieci >5. roku życia nadmierną masę ciała ma 18% dziewcząt (w tym 6% otyłość) i 19% chłopców (w tym 8% otyłość).
W Polsce 12,2% chłopców i 10% dziewcząt w wieku przedszkolnym ma nadwagę lub choruje na otyłość. W szkole podstawowej i średniej odsetek ten wzrasta do 18,5% wśród chłopców i 14,3% wśród dziewcząt [1]. W przypadku USA ok.18,5% dzieci cierpi na otyłość (nie różni się istotnie w pomiędzy grupami wiekowymi) [21].
Badania przy otyłości brzusznej
Wskazane badania przy otyłości brzusznej nie są jednoznacznie wskazane. W celu otrzymania konkretnej listy udaj się do lekarza pierwszego kontaktu.
On dokona pomiaru ciśnienia tętniczego oraz zleci badania laboratoryjne z uwzględnieniem badań przesiewowych w kierunku stanu przedcukrzycowego i cukrzycy typu 2, oraz zaburzeń lipidowych, oceny czynności nerek i wątroby oraz wskaźników stanu zapalnego. Do takich badań mogą należeć [1]:
- glikemia na czczo, doustny test tolerancji 75 g glukozy (OGTT)
- profil lipidowy (stężenia cholesterolu: całkowitego [TC], frakcji lipoprotein o małej [LDL‑C],dużej [HDL‑C] oraz innej niż duża gęstości [nie‑HDL‑C], a także triglicerydów [TG]),
- stężenie kwasu moczowego
- stężenie hormonu tyreotropowego (TSH)
- aktywność aminotransferazy alaninowej (ALT) i asparaginianowej (AST)
- stężenie kreatyniny w surowicy z oszacowaniem wartości przesączania kłębuszkowego (eGFR)
- stężenie białka C‑reaktywnego (CRP)
- morfologia krwi obwodowej
- badanie ogólne moczu
Mogą to być również inne, bardziej szczegółowe badania. Chorym na otyłość często towarzyszy depresja, w razie jej podejrzenia rekomenduje się wykonywanie wstępnej diagnostyki. Ocena kardiologiczna może obejmować próby wysiłkowe i badania echokardiograficzne. Z kolei u osób z podejrzeniem obturacyjnego bezdechu
sennego powinno się przeprowadzić badanie polisomnograficzne [1].
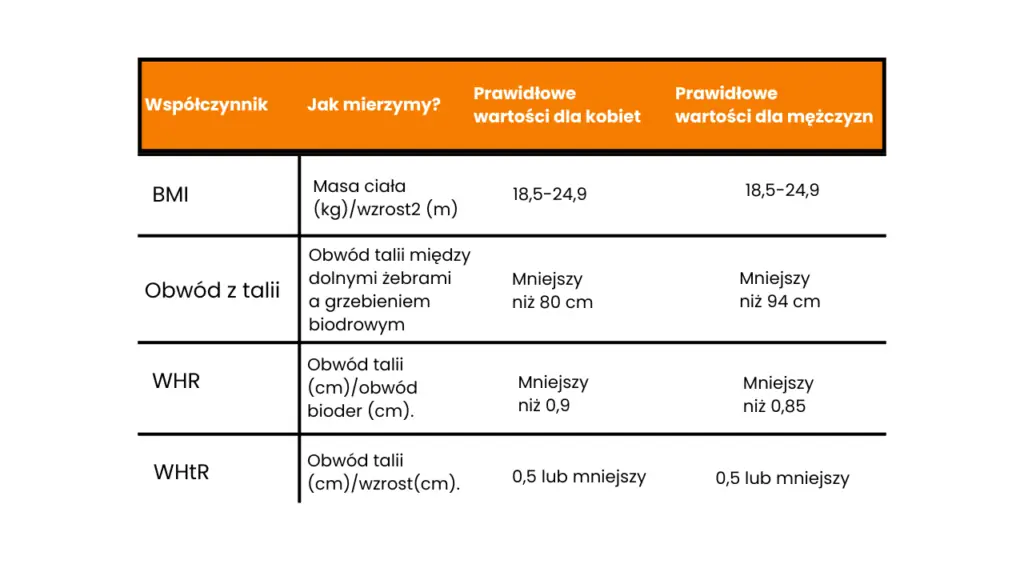
Z kolei do rozpoznania otyłości i otyłości brzusznej skorzystaj z tej tabeli.
Piśmiennictwo
- Bąk‑Sosnowska M., Białkowska M., Bogdański P., Chomiuk T., Gałązka‑Sobotka M., Holecki M., Jarosińska A., Jezierska M., Kamiński P., Kłoda K., Kręgielska‑Narożna M., Lech M., Mamcarz A., Mastalerz‑Migas A., Matyjaszek‑Matuszek B., Ostrowska L., Płaczkiewicz‑Jankowska E., Stachowska E., Stelmach‑Mardas M., Szeliga J., Szulińska M., Walczak M., Wyleżoł M.: Zalecenia kliniczne dotyczące postępowania u chorych na otyłość 2022 – stanowisko Polskiego Towarzystwa Leczenia Otyłości. Med. Prakt. wyd. specj.; maj 2022: 1–87
- WHO. Otyłość: zapobieganie i zarządzanie globalną epidemią ; Raport WHO; WHO: Genewa, Szwajcaria, 1998.
- Sun JY, Huang WJ, Hua Y, Qu Q, Cheng C, Liu HL, Kong XQ, Ma YX, Sun W. Trends in general and abdominal obesity in US adults: Evidence from the National Health and Nutrition Examination Survey (2001-2018). Front Public Health. 2022 Oct 6;10:925293. doi: 10.3389/fpubh.2022.925293. PMID: 36276394; PMCID: PMC9582849.
- Lung T, Jan S, Tan EJ, Killedar A, Hayes A. Impact of overweight, obesity and severe obesity on life expectancy of Australian adults. Int J Obes (Lond). 2019 Apr;43(4):782-789. doi: 10.1038/s41366-018-0210-2. Epub 2018 Oct 3. PMID: 30283076.
- Olszanecka-Glinianowicz, M.; Mazur, A.; Chudek, J.; Kos-Kudła, B.; Markuszewski, L.; Dudek, D.; Major, P.; Małczak, P.; Tarnowski, W.; Jaworski, P.; et al. Obesity in Adults: Position Statement of Polish Association for the Study on Obesity, Polish Association of Endocrinology, Polish Association of Cardiodiabetology, Polish Psychiatric Association, Section of Metabolic and Bariatric Surgery of the Association of Polish Surgeons, and the College of Family Physicians in Poland. Nutrients 2023, 15, 1641. https://doi.org/10.3390/nu15071641
- Czernichow S, Kengne AP, Stamatakis E, Hamer M, Batty GD. Body mass index, waist circumference and waist-hip ratio: which is the better discriminator of cardiovascular disease mortality risk?: evidence from an individual-participant meta-analysis of 82 864 participants from nine cohort studies. Obes Rev. 2011 Sep;12(9):680-7. doi: 10.1111/j.1467-789X.2011.00879.x. Epub 2011 Apr 27. PMID: 21521449; PMCID: PMC4170776.
- Genetics and Obesity Ekta Tirthani; Mina S. Said; Anis Rehman 2023, StatPearls Publishing
- Lee JS, Jin MH, Lee HJ. Global relationship between parent and child obesity: a systematic review and meta-analysis. Clin Exp Pediatr. 2022 Jan;65(1):35-46. doi: 10.3345/cep.2020.01620. Epub 2021 Mar 29. PMID: 33781054; PMCID: PMC8743427.
- Lin J, Jiang Y, Wang G, Meng M, Zhu Q, Mei H, Liu S, Jiang F. Associations of short sleep duration with appetite-regulating hormones and adipokines: A systematic review and meta-analysis. Obes Rev. 2020 Nov;21(11):e13051. doi: 10.1111/obr.13051. Epub 2020 Jun 15. PMID: 32537891.
- Gonçalves RFDM, Barreto DA, Monteiro PI, Zangeronimo MG, Castelo PM, van der Bilt A, Pereira LJ. Smartphone use while eating increases caloric ingestion. Physiol Behav. 2019 May 15;204:93-99. doi: 10.1016/j.physbeh.2019.02.021. Epub 2019 Feb 15. PMID: 30776379.
- Ulrich-Lai YM, Fulton S, Wilson M, Petrovich G, Rinaman L. Stress exposure, food intake and emotional state. Stress. 2015;18(4):381-99. doi: 10.3109/10253890.2015.1062981. Epub 2015 Aug 13. PMID: 26303312; PMCID: PMC4843770.
- Verhaegen AA, Van Gaal LF. Drugs That Affect Body Weight, Body Fat Distribution, and Metabolism. 2019 Feb 11. In: Feingold KR, Anawalt B, Blackman MR, Boyce A, Chrousos G, Corpas E, de Herder WW, Dhatariya K, Dungan K, Hofland J, Kalra S, Kaltsas G, Kapoor N, Koch C, Kopp P, Korbonits M, Kovacs CS, Kuohung W, Laferrère B, Levy M, McGee EA, McLachlan R, New M, Purnell J, Sahay R, Shah AS, Singer F, Sperling MA, Stratakis CA, Trence DL, Wilson DP, editors. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000–. PMID: 30779535.
- Knudsen N, Laurberg P, Rasmussen LB, Bülow I, Perrild H, Ovesen L, Jørgensen T. Small differences in thyroid function may be important for body mass index and the occurrence of obesity in the population. J Clin Endocrinol Metab. 2005 Jul;90(7):4019-24. doi: 10.1210/jc.2004-2225. Epub 2005 May 3. PMID: 15870128.
- Shariq OA, McKenzie TJ. Obesity-related hypertension: a review of pathophysiology, management, and the role of metabolic surgery. Gland Surg. 2020 Feb;9(1):80-93. doi: 10.21037/gs.2019.12.03. PMID: 32206601; PMCID: PMC7082272.
- Klein S, Gastaldelli A, Yki-Järvinen H, Scherer PE. Why does obesity cause diabetes? Cell Metab. 2022 Jan 4;34(1):11-20. doi: 10.1016/j.cmet.2021.12.012. PMID: 34986330; PMCID: PMC8740746.
- Kim MS, Kim WJ, Khera AV, Kim JY, Yon DK, Lee SW, Shin JI, Won HH. Association between adiposity and cardiovascular outcomes: an umbrella review and meta-analysis of observational and Mendelian randomization studies. Eur Heart J. 2021 Sep 7;42(34):3388-3403. doi: 10.1093/eurheartj/ehab454. PMID: 34333589; PMCID: PMC8423481.
- Khan TA, Sievenpiper JL. Controversies about sugars: results from systematic reviews and meta-analyses on obesity, cardiometabolic disease and diabetes. Eur J Nutr. 2016 Nov;55(Suppl 2):25-43. doi: 10.1007/s00394-016-1345-3. Epub 2016 Nov 30. PMID: 27900447; PMCID: PMC5174149.
- Emerenziani S, Guarino MPL, Trillo Asensio LM, Altomare A, Ribolsi M, Balestrieri P, Cicala M. Role of Overweight and Obesity in Gastrointestinal Disease. Nutrients. 2019 Dec 31;12(1):111. doi: 10.3390/nu12010111. PMID: 31906216; PMCID: PMC7019431.
- Friedrich MJ. Depression Is the Leading Cause of Disability Around the World. JAMA. 2017 Apr 18;317(15):1517. doi: 10.1001/jama.2017.3826. PMID: 28418490.
- Kim J, Ayabe A. Obesity in Pregnancy. 2023 Aug 8. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. PMID: 34283479.
- Balasundaram P, Krishna S. Obesity Effects on Child Health. 2023 Apr 10. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. PMID: 34033375.

