
Dieta w ciąży – prawidłowe odżywianie. Jadłospis dla kobiet w ciąży.
Prawidłowe żywienie jest niezbędnym elementem życia codziennego. Zapewnia nam energię i niezbędne składniki, które wykorzystujemy do prawidłowego funkcjonowania. A co, gdy musisz zadbać aż o dwie osoby? Dowiedz się, jak wygląda zbilansowana dieta w ciąży i w jaki sposób zapewnić maluchowi wszystko, czego potrzebuje.
Spis treści
- Dlaczego prawidłowe odżywianie w ciąży jest ważne
- Dieta w ciąży – najważniejsze zalecenia dietetyczne
- Jakich produktów unikać podczas ciąży
- Jakie produkty warto jeść podczas ciąży
- Dieta wegetariańska i wegańska w ciąży
- Dieta cukrzycowa w ciąży
- Dieta w ciąży – jadłospis
Dieta w ciąży – najważniejsze wnioski
- W czasie ciąży jakość Twojej diety ma realny wpływ na rozwój dziecka i zdrowie mamy, dlatego warto myśleć o jedzeniu nie tylko jako „przyjemności”, ale jako wspieraniu najważniejszych procesów życiowych.
- To, co jesz, nie oznacza „jedzenia za dwoje”, lecz jedzenia dla dwojga – liczy się przede wszystkim zbilansowanie składników, a nie podwajanie porcji.
- Prawidłowa dieta w ciąży to przede wszystkim regularne posiłki, różnorodne warzywa i owoce, pełne ziarna, chude białka, tłuszcze roślinne i produkty mleczne, tak aby wspierać zarówno Ciebie, jak i rosnące dziecko.
- Niektóre produkty mogą nieść ryzyko dla ciężarnej lub płodu, dlatego warto eliminować surowe mięso, surowe jaja, niepasteryzowane produkty czy alkohol, a na co dzień stawiać na żywność bezpieczną i świeżą.
- Zdrowe odżywianie w ciąży to także kontrola przyrostu masy ciała i dbanie o równowagę składników odżywczych, co ułatwia Ci komfort codziennego funkcjonowania i wspiera prawidłowy rozwój dziecka.
Dlaczego prawidłowe odżywianie w ciąży jest ważne
Ciąża jest jednym z najważniejszych etapów życia w życiu wielu kobiet – to czas dbania nie tylko o siebie, ale również o malucha, którego matka nosi pod sercem. Dieta w ciąży jest jednym z najważniejszych czynników kształtujących prawidłowy rozwój dziecka w okresie płodowym, jak i po porodzie.
Prawidłowe odżywianie wpływa również na stan kobiety po porodzie. W pewnym sensie można powiedzieć, że matka może programować zdrowie dziecka poprzez prawidłowe odżywianie – takie zjawisko nazywamy programowaniem metabolicznym.
Szacuje się, że proces ten trwa około 1000 pierwszych dni malucha, które liczą się już od poczęcia [1]. Mówimy tu nie tylko o okresie ciąży, ale również o okresie laktacji i rozszerzania diety. Jakie korzyści może odnieść dziecko i mama, jeśli dba się o dietę w ciąży:
- prawidłowy wzrost i rozwój dziecka
- zmniejszone ryzyko powikłań okołoporodowych
- mniejsze ryzyko niskiej masy urodzeniowej dziecka
- mniejsze ryzyko występowania w przyszłości chorób (hiperlipidemia, cukrzyca typu 2, otyłość czy chorób sercowo-naczyniowych)
- prawidłowy rozwój układu nerwowego dziecka
- mniejsze ryzyko problemów zdrowotnych matki np. depresji poporodowej
Chcesz zadbać o siebie i dziecko w trakcie ciąży, a także czerpać przyjemność z każdego posiłku? Zgłoś się do nas, a zadbamy, aby Twoja dieta była w 100% zbilansowana i stanowiła wsparcie podczas 9-miesięcznej przygody. Pomogliśmy ponad 20 000 osób osiągnąć cel, a nasza opinia w Google to 5/5 na podstawie ponad 390 opinii. Szybkie, smaczne i indywidualne diety online to nasza specjalność.”
Dieta w ciąży – najważniejsze zalecenia dietetyczne
Złotą zasadą żywienia w ciąży jest sentencja – ,,Jedz dla dwojga, nie za dwoje’’. Zarówno za mało kalorii, jak i za dużo może nieść ryzyko powikłań zarówno dla dziecka, jak i matki. Mam dla Ciebie krótki poradnik, jak powinna wyglądać prawidłowo zbilansowana dieta kobiety w ciąży:
- Zadbaj o prawidłową podaż kalorii – zapotrzebowanie kaloryczne oblicz za pomocą wzorów.
- W I trymestrze ciąży spożywaj dodatkowe 85 kcal, czyli jeśli Twoje zapotrzebowanie przed ciążą wynosi 2200 kcal to podczas pierwszych 3 miesięcy spożywaj 2285 kcal
- W II trymestrze spożywaj dodatkowe 285 kcal, czyli w przypadku diety 2200 kcal, należy przejść na dietę 2485 kcal
- W III trymestrze jest to dodatkowe 475 kcal, czyli zakładając, że Twoje zapotrzebowanie to 2200, ostatnie 3 miesiące ciąży spożywaj 2675 kcal
- Zadbaj o odpowiednią ilość białka – u kobiet ciężarnych wzrasta intensywność syntezy białka ze względu na potrzebę pokrycia zapotrzebowania wzrastających tkanek dziecka oraz matki, a także ze względu na przyrost beztłuszczowej masy ciała matki. Największe zapotrzebowanie na białko przypada na drugą połowę ciąży. Dla populacji polskiej, kobieta ciężarna >19 roku życia powinna spożywać 1.2 g białka/kg/mc. Według Instytutu Matki i Dziecka białko powinno stanowić 10-20% całkowitego zapotrzebowania. Warto sięgać po produkty dostarczające jak najwięcej białka pełnowartościowego, czyli produkty mleczne, ryby, mięsa oraz nasiona roślin strączkowych [1, 2].
- Uwzględnij wielonienasycone kwasy tłuszczowe omega-3 – prawidłowa ilość wielonienasyconych kwasów tłuszczowych w diecie wpływa m.in. na prawidłowy rozwój siatkówki dziecka czy zmniejszenie ryzyka porodu przedwczesnego. DHA zmniejsza również ryzyko depresji poporodowej oraz niskiej masy urodzeniowej dziecka. Dla populacji polskiej, spożycie EPA oraz DHA powinno wynosić minimum 250 mg, przy czym kobiety w ciąży powinny dodatkowo spożywać 100-200 mg DHA. Polskie Towarzystwo Ginekologiczne zaleca, aby w przypadku kobiet unikających spożycia ryb morskich stosować suplementację DHA w ilości 600 mg, jeśli nie występuje ryzyko porodu przedwczesnego oraz 1000 mg DHA, jeśli występuje podwyższone ryzyko porodu przedwczesnego [1-3].
- Zapewnij odpowiednią podaż kwasu foliowego – zadbaj o to nie tylko w trakcie ciąży, ale również i przed nią. Prawidłowa podaż kwasu foliowego zmniejsza ryzyko wystąpienia wad cewy nerwowej u dziecka.
- Zaleca się, aby każda kobieta w okresie rozrodczym stosowała dietę bogatą w produkty zawierające kwas foliowy – sałata, szpinak, kapusta, brokuły, produkty zbożowe pełnoziarniste, wątróbka, jaja, orzechy oraz sery.
- Kobiety planujące ciąże powinny rozpocząć suplementację kwasem foliowym minimum 12 tygodni przed zajściem w ciążę w dawce 400 μg
- W trakcie I trymestru zaleca się suplementację 400-800 μg kwasu foliowego
- Po 12. tygodniu ciąży zaleca się dawkę 600-800 μg kwasu foliowego
- Suplementację kontynuuje się podczas całej ciąży oraz okresu karmienia piersią [1-4]
- Kobiety, które mają już dziecko z wadą cewy nerwowej powinny przyjmować podczas następnej ciąży nawet 4 mg kwasu foliowego [5]
- Sprawdzaj poziom żelaza – w okresie ciąży zapotrzebowanie na żelazo wzrasta aż do 27 mg. U kobiet ciężarnych bardzo często stwierdza się niedokrwistość niedoborową. Warto zaznaczyć, że prawidłowa podaż żelaza jest czynnikiem zmniejszającym ryzyko porodów przedwczesnych, poronienia oraz może się również wiązać z mniejszym ryzykiem sercowo-naczyniowym u dzieci [2]. Średnio z diety nasz organizm przyswaja zaledwie 10-15% żelaza, przy czym łatwiej radzi sobie z żelazem hemowym występującym w produktach zwierzęcych [2]. Warto również wzbogacić dietę w takie produkty jak: fasola, soczewica, chleb żytni, kakao, wołowina, mięso z indyka czy jajka (żółtko) [2, 5].
- Zadbaj o podaż jodu (z małym wyjątkiem) – podczas ciąży wzrasta zapotrzebowanie na jod ze względu na większą aktywność enzymów, potrzeby płodu oraz większą utratę jodu przez nerki. Niedobór jodu podczas ciąży może skutkować niedorozwojem umysłowym oraz problemami neurologicznymi u dziecka. Podczas I trymestru ciąży zapotrzebowanie wzrasta do 220 μg. Duży odsetek kobiet charakteryzuje się również niedoczynnością tarczycy spowodowaną niedoborem jodu, która zwiększa ryzyko poronień czy porodu przedwczesnego. Więc jeśli chorujesz na niedoczynność tarczycy, zadbaj o nią jeszcze zanim zdecydujesz się na ciążę. Odwiedź lekarza, wyrównaj TSH i poziom hormonów. Jeśli cierpisz jednak na nadczynność tarczycy lub Hashimoto, nie suplementuj jodu na własną rękę bez konsultacji ze specjalistą [3].
- Zwróć uwagę na podaż wapnia i witaminy D – suplementacja witaminy D w czasie ciąży jest konieczna, ponieważ stężenia aktywnej formy witaminy we krwi pępowinowej i krwi matki są silnie powiązane. Dbając o swój poziom witaminy D3, dbasz również o jej poziom u dziecka. Instytut Matki i Dziecka zaleca suplementację 1500-2000 IU na dobę. W czasie ciąży organizm matki musi zapewnić odpowiednią podaż wapnia również dziecku, w wyniku adaptacji przyswajanie wapnia z diety wzrasta. Dla populacji polskiej, optymalna dawka wapnia dla kobiet ciężarnych to 1000 mg, przy czym aby pokryć to zapotrzebowanie warto sięgać przede wszystkim po produkty mleczne [2].
- Używki? Zdecydowanie nie – to, że podczas ciąży nie wolno spożywać alkoholu czy palić papierosów wiemy nie od dziś. Wszelkie używki są silnie toksyczne dla płodu i mogą nieść za sobą nieodwracalne skutki. Nie ma bezpiecznej minimalnej dawki alkoholu, która byłaby bezpieczna dla płodu, dlatego naukowcy odradzają spożywania alkoholu podczas ciąży. Alkohol może powodować większe ryzyko małej masy urodzeniowej dziecka i porodu przedwczesnego, utraty ciąży, uszkodzenia układu nerwowego, opóźnienia wzrostu czy wad serca i nerek. w I trymestrze zwiększa również ryzyko deformacji twarzy dziecka. W przypadku palenia również przebywanie wśród osób palących nie jest dobrym pomysłem, ponieważ zarówno czynne jak i bierne palenie wpływa na zmniejszenie masy urodzeniowej dziecka [1].
- Nawadniaj się – W okresie ciąży zapotrzebowanie na wodę zwiększa się już od I trymestru ciąży i wynosi 2,3 l dziennie. Zalecane są przede wszystkim wody naturalnego pochodzenia – źródlane i mineralne nisko- oraz średniozmineralizowane. Pamiętaj, nie pij wody z nieznanego źródła, ponieważ niesie to ryzyko zatrucia [1,2].

Dieta w ciąży – kluczowe elementy i zasady
| Obszar diety w ciąży | Co to oznacza w praktyce |
| Regularność posiłków | Jedz regularnie i często, aby wspierać metabolizm i uniknąć dyskomfortu. |
| Różnorodność składników | Warzywa, owoce, pełne ziarna, chude mięso i ryby, produkty mleczne – to podstawa. |
| Bezpieczeństwo żywności | Unikaj surowych produktów i niepasteryzowanych soków, mleka czy surowego mięsa. |
| Kontrola kalorii | Nie jedz „za dwoje” – dostosuj energię do trymestru i indywidualnego zapotrzebowania. |
| Suplementacja | Często uzupełnia się kwas foliowy, żelazo i witaminy pod kontrolą specjalisty. |
| Eliminacja używek | Alkohol, papierosy i substancje psychoaktywne są zawsze niewskazane. |
Jakich produktów unikać podczas ciąży
Podczas ciąży niestety jest kilka wyrzeczeń, jednak dla bezpieczeństwa matki i dziecka warto się do nich stosować. Tak jak wcześniej wspominaliśmy, wszelkie używki jak papierosy czy alkohol powinny zostać wyeliminowanie z życia kobiety ciężarnej. A co z kawą, która również jest używką?
Nadmierna ilość kofeiny niesie za sobą ryzyko niskiej masy urodzeniowej, arytmii u dziecka, a nawet ryzyko poronienia. Według Instytutu Matki i Dziecka spożycie 300 mg kofeiny dziennie nie powinno zwiększać ryzyka. Taką porcję kofeiny dostarczysz sobie z 2-4 filiżankami kawy. Jeśli nie wyobrażasz sobie życia bez kawy, sięgnij po wersję bezkofeinową, która jest bezpieczna[1,4].
Pamiętaj, że kofeina znajduje się również w herbacie, coli czy napojach energetycznych, więć nie tylko o kawie tutaj mowa.
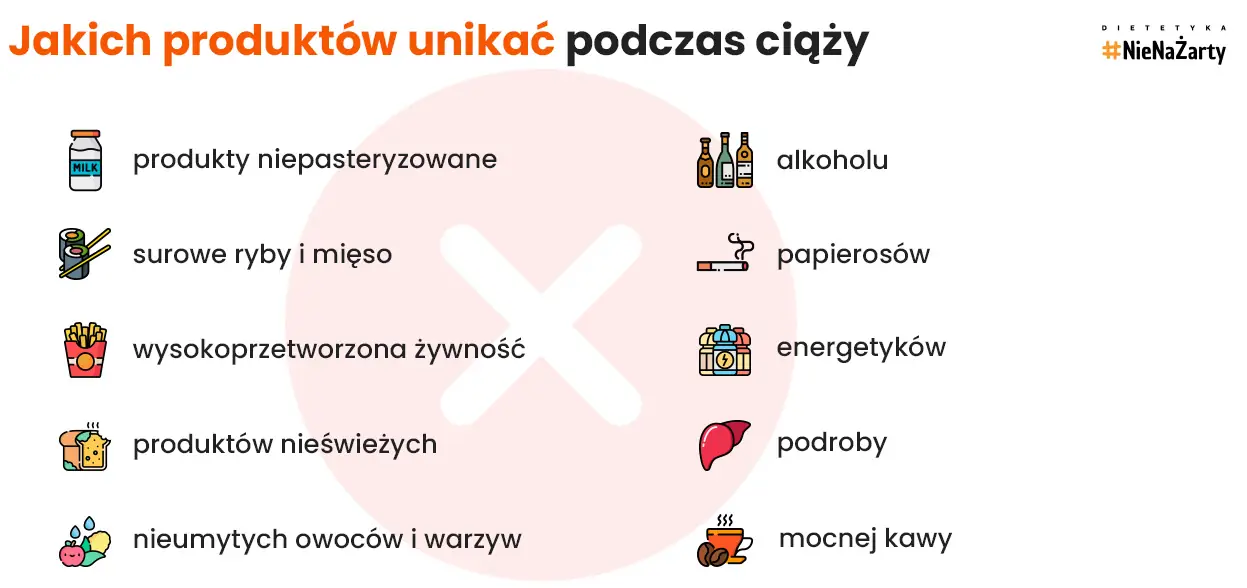
Zatrucia pokarmowe są u kobiet ciężarnych są podwójnie szkodliwe ze względu na fakt, że dotyczą dwóch osób. Z tego powodu podczas ciąży odradzamy spożywania produktów niosących ryzyko zatrucia. Jaki produktów lepiej unikać podczas ciąży:
- niepasteryzowane mleko
- surowe, niedogotowane czy niedopieczone mięso
- surowe jaja
- nieumyte owoce i warzywa
- surowe ryby i owoce morza
- niepasteryzowane soki owocowe i warzywne
- kiełki
- produkty po upływie terminu ważności
- produkty z bardzo krótką datą ważności czy takie, które były długo przechowywane otwarte (np. jeśli otwierasz jogurt, zjedz go jeszcze tego samego dnia)
- produkty wysokoprzetworzone np. fast food, słodycze, zupy instant
- podroby np. wątroba

Jakie produkty warto jeść podczas ciąży
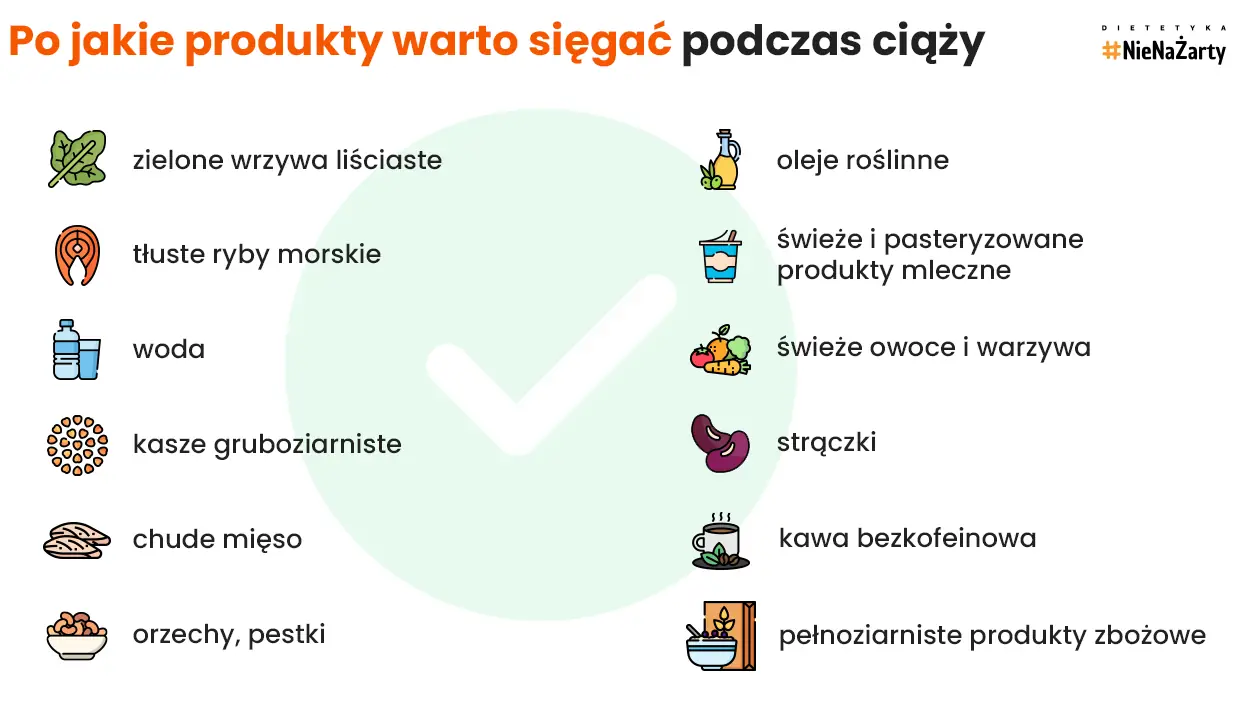
Postaw na warzywa i owoce kupowane od lokalnych sprzedawców, ale pamiętaj żeby zawsze przed zjedzeniem porządnie je umyć. Sięgaj po zielone warzywa liściaste, które pomogą ci pokryć część normy na kwas foliowy.
W przypadku mięsa i produktów mlecznych wybieraj te chudsze odpowiedniki czyli zamiast mleka 3.2%, sięgnij po 2%, na patelnię wrzuć indyka lub pierś z kurczaka zamiast tłustej wieprzowiny. Twoim sprzymierzeńcem będą również produkty zbożowe z pełnego przemiału – jeśli w czasie ciąży doskwiera Ci zgaga, możesz spróbować zamienić chleb żytni na mieszany lub graham. Stawiaj również na tłuszcze roślinne – oleje roślinne, awokado czy orzechy, pestki i nasiona.
W Twoim jadłospisie powinny też pojawiać się tłuste ryby morskie – staraj się 2 razy w tygodniu spożyć 150 g łososia, pstrąga czy makreli. Pamiętaj jednak, aby były to produkty z dobrego źródła, czyli w miarę możliwości nabyte w wyspecjalizowanych rybnych sklepach, w których dostawy są praktycznie codziennie [6].
Dieta wegetariańska i wegańska w ciąży
Dieta oparta na produktach roślinnych w ostatnich latach zyskała na popularności również wśród kobiet ciężarnych. Czy stosowanie takich diet jest bezpieczne dla dziecka?
Wchłanialność żelaza z diety roślinnej to zaledwie 18%, co sprawia, że aby pokryć zapotrzebowanie ciężarnej kobiety należałoby dostarczyć z dietą aż 49 mg żelaza. Jest to niezwykle trudne bez zastosowania suplementacji. Dlatego u kobiet ciężarnych warto sprawdzać morfologię oraz ferrytynę, aby w razie niedoborów włączyć suplementację. Główne źródła żelaza na diecie roślinnej to:
- pestki dyni,
- otręby pszenne,
- komosa ryżowa,
- soja,
- kakao
- nasiona roślin strączkowych
Na szczególną uwagę w dietach roślinnych zasługuje również jod, którego zbilansowanie może okazać się problematyczne, ponieważ źródłem tego mikropierwiastka są przede wszystkim produkty zwierzęce. Z tego powodu w ciąży może być potrzebna suplementacja dawkami nawet 200 mcg. Pamiętaj, jeśli cierpisz na choroby tarczycy, nigdy nie sięgaj po suplementy z jodem bez konsultacji z lekarzem.
W przypadku diet roślinnych wykluczamy również ryby morskie, które stanowią bogate źródło omega-3. Jedynym źródłem dla roślinożerców jest olej z mikroalg, którego suplementację zalecamy u kobiet w ciąży na diecie roślinnej. Pozwala to zapobiec niskiemu stężeniu DHA w osoczu i mleku matki, a także osoczu dziecka. Pamiętaj również o suplementacji witaminy B12 podczas ciąży, jeśli jesteś na diecie wegańskiej.
Akademia Żywienia i Dietetyki deklaruje, że diety wegetariańskie, w tym również wegańska są odpowiednie i bezpieczne na każdym etapie życia, w tym w ciąży. Jeśli martwisz się, że zbilansowanie takiej diety będzie dla Ciebie wyzwaniem, skorzystaj z pomocy dietetyka [7].

Dieta wegańska a ciąża – badanie
W badaniu opublikowanym w 2024 roku autorzy przyjrzeli się związkowi między dietą wegańską w czasie ciąży a kilkoma wynikami u matek i ich noworodków. Analizowano m.in. spożycie białka i mikroelementów oraz różnice w przyroście masy ciała ciężarnych na diecie wegańskiej vs. wszystkożernej. Wyniki pokazały, że kobiety na diecie wegańskiej często miały mniejsze przyrosty masy ciała w ciąży, a ich dzieci częściej rodziły się z niższą masą urodzeniową niż dzieci matek na diecie standardowej. Suplementacja witaminy B12 u weganek wiązała się z wyższym stężeniem tej witaminy u matek i w krwi pępowinowej [8].
To badanie pokazuje, że w przypadku diety opartej wyłącznie na roślinach w ciąży mogą pojawiać się różnice w przyroście masy ciała kobiety i masie urodzeniowej dziecka w porównaniu z dietą wszystkożerną — oraz że suplementacja ma wpływ na oznaczenia witaminy B12
Dieta cukrzycowa w ciąży
Niestety, cukrzyca może pojawić się również w trakcie ciąży. Przeważnie jest czymś przejściowym i wszystko wraca do normy po porodzie. Dotyka ona 1 na 25 ciąż (3.4%-3.9% wszystkich ciąż).
Cukrzyca ciążowa jest wykrywana najczęściej w 24-28 tygodniu ciąży, kiedy zaleca się kontrolę poziomu cukru poprzez wykonanie testu OGTT z 75g glukozy. Hiperglikemia w ciąży powinna być rozpoznawana zgodnie z wytycznymi WHO. W przypadku stwierdzenia
- stężenia cukru w osoczu na czczo: 5,1–6,9 mmol/l (92–125 mg/dl)
- stężenia glukozy w osoczu w 60 minucie testu OGTT: ≥ 10 mmol/l (180 mg/dl),
- stężenia glukozy w osoczu w 120 minucie testu OGTT: 8,5–11,0 mmol/l (153–199 mg/dl)
rozpoznajemy cukrzycę ciążową. Nieleczona cukrzyca ciążowa niesie za sobą ryzyko powikłań ciążowych, jednak jeśli zostanie wdrożone odpowiednie leczenie to ryzyko znacząco spada. Dlatego bardzo ważne jest, aby w przypadku cukrzycy ciążowej być pod opieką diabetologa oraz dietetyka.
Według Polskiego Towarzystwa Ginekologicznego jest kilka czynników predysponujących do pojawienia się cukrzycy ciążowej np. wiek > 35 roku życia czy urodzenie dziecka o masie > 4000 g. Jaka dieta w takim wypadku? Przede wszystkim warto zadbać o niski indeks glikemiczny diety. Zwróć uwagę również na mały posiłek węglowodanowy przed snem, który zmniejszy ryzyko wystąpienia nocnej hipoglikemii [1,4]
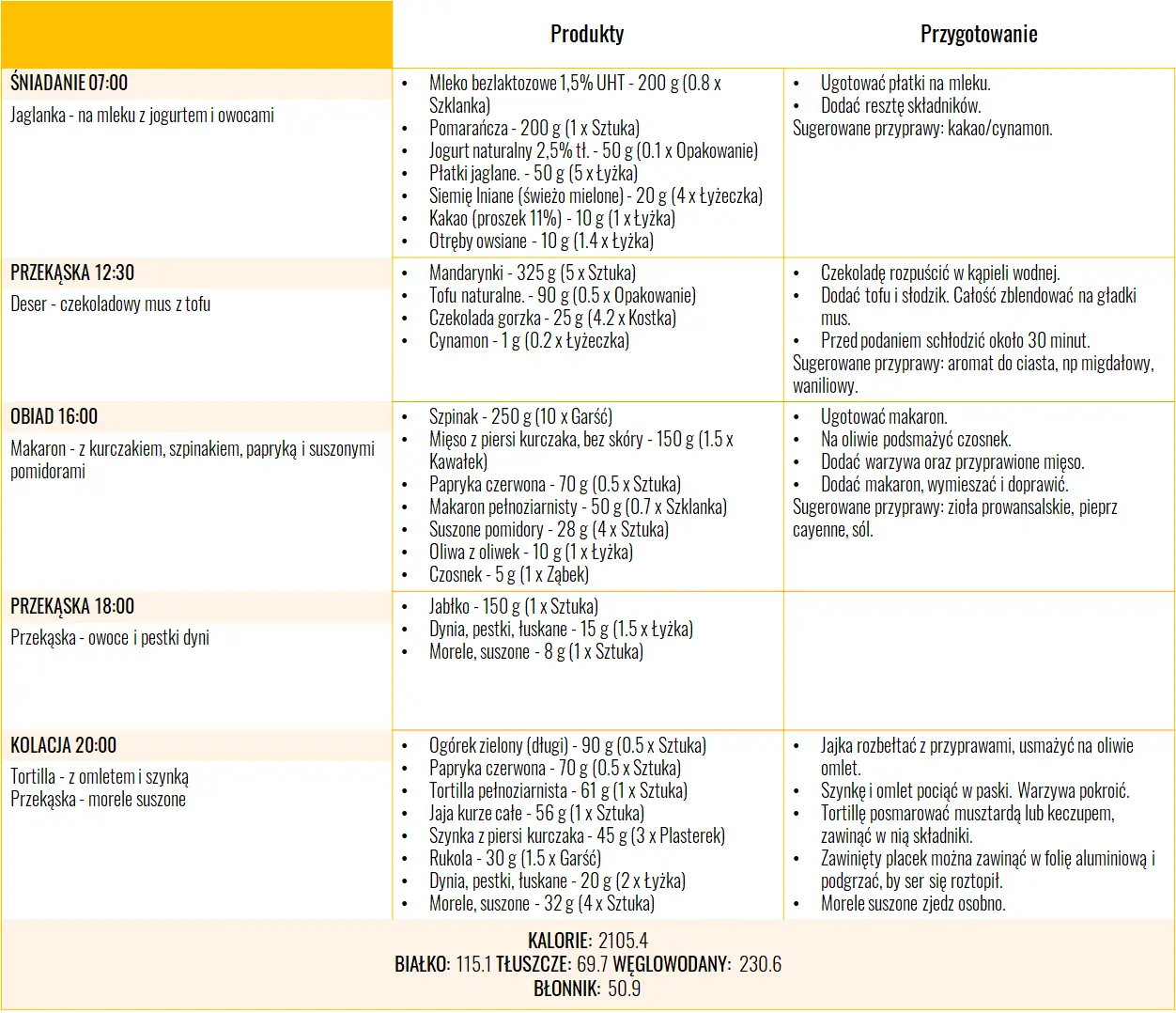
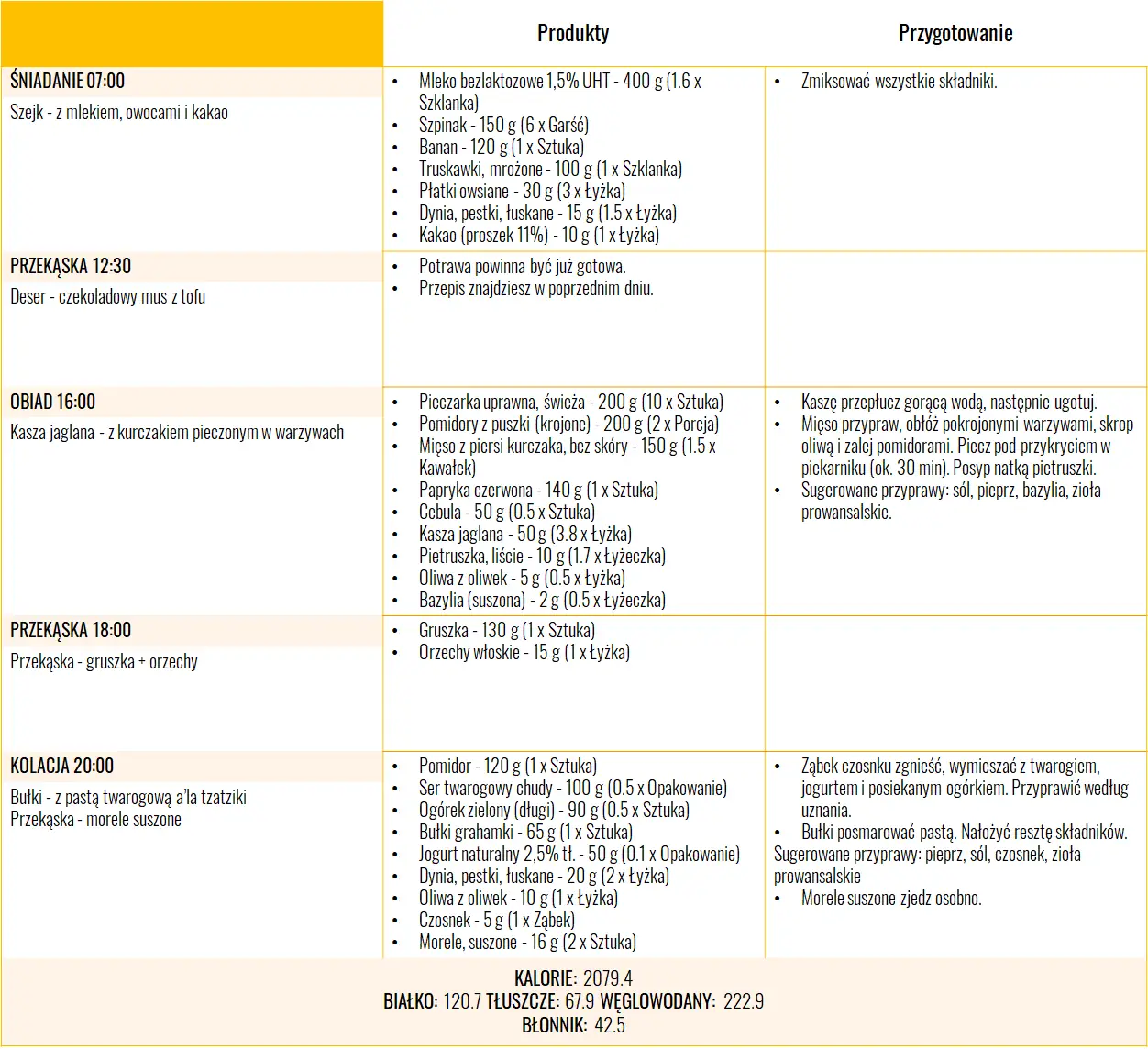
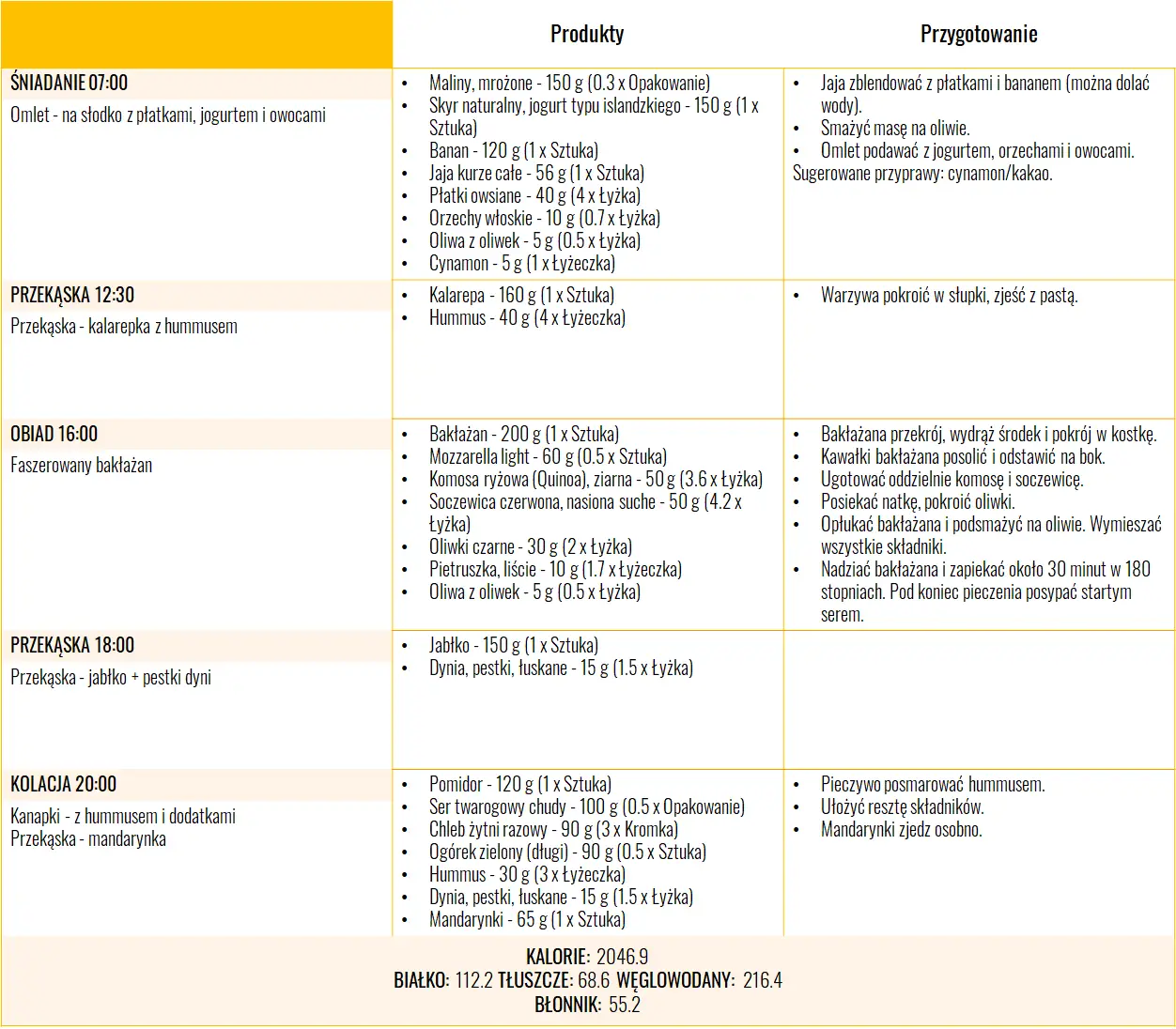
Dieta w ciąży – jadłospis
Mam dla Ciebie przykładowy 3-dniowy jadłospis, z którego śmiało może korzystać kobieta w ciąży. Dostarcza on 2100 kcal i stanowi idealne źródła białka oraz niezbędnych składników odżywczych takich jak żelazo, wapń czy kwas foliowy.

Chcesz obliczyć swoje BMI?
Skorzystaj z kalkulatora BMI od Dietetyki #NieNaŻarty.
Piśmiennictwo
- Nowy poradnik „Żywienie kobiet w okresie ciąży – teoria i praktyka” – Instytut Matki i Dziecka. (b. d.). Instytut Matki i Dziecka. https://imid.med.pl/pl/aktualnosci/nowy-poradnik-zywienie-kobiet-w-okresie-ciazy-teoria-i-praktyka
- Narodowe Centrum Edukacji Żywieniowej | Normy żywienia 2020. (b. d.). „Weź zdrowie w swoje ręce” to hasło, które przyświeca powołaniu Narodowego Centrum Edukacji Żywieniowej (NCEŻ). NCEŻ bazuje na wieloletnim doświadczeniu i wiedzy Instytutu Żywności i Żywienia im. prof. dra med. Aleksandra Szczygła | Narodowe Centrum Edukacji Żywieniowej. https://ncez.pzh.gov.pl/abc-zywienia/normy-zywienia-2020/
- Rekomendacje Polskiego Towarzystwa Ginekologicznego w zakresie stosowania witamin i mikroelementów u kobiet planujących ciążę, ciężarnych i karmiących | | Ginekologia Polska. (b. d.). Via Medica Journals. https://journals.viamedica.pl/ginekologia_polska/article/view/45889
- WHO recommendations on antenatal care for a positive pregnancy experience. (b. d.). WHO | World Health Organization. https://www.who.int/publications/i/item/9789241549912
- Nutrition During Pregnancy. (b. d.-a). Home | ACOG. https://www.acog.org/womens-health/faqs/nutrition-during-pregnancy
- Diet in pregnancy-more than food – PubMed. (b. d.). PubMed. https://pubmed.ncbi.nlm.nih.gov/29101450/
- Melina V, Craig W, Levin S. Position of the Academy of Nutrition and Dietetics: Vegetarian Diets. J Acad Nutr Diet. 2016 Dec;116(12):1970-1980. doi: 10.1016/j.jand.2016.09.025. PMID: 27886704.
- https://pubmed.ncbi.nlm.nih.gov/39408296/
