
Co słodkiego można jeść przy cukrzycy ciążowej? Lista produktów, słodziki i przepisy
Tak – w GDM możesz sięgać po słodkie, ale w innym formacie niż przed ciążą. Bezpieczne są drobne owoce o niskim IG (jagody, borówki, jeżyny), gorzka czekolada od 70% kakao, domowe desery z produktów mlecznych oraz wypieki na erytrytolu, ksylitolu lub stewii. Klucz to ilość, kompozycja całego posiłku i pora dnia – wszystko słodkie zawsze po białku, nigdy rano na czczo.
Najważniejsze wnioski – słodkie w GDM
- Diagnoza GDM nie zamyka drogi do słodkiego smaku – zmienia tylko to, co i kiedy spożywać.
- Pewniaki: drobne owoce jagodowe, gorzka czekolada od 70%, jogurt grecki, twaróg, orzechy, domowe wypieki bez sacharydów prostych.
- Najgorsza pora na cokolwiek słodkiego to poranek – insulinooporność u ciężarnej jest wtedy największa.
- Zasada „nigdy solo” – każdy deser łącz z białkiem, tłuszczem i włóknem pokarmowym. To stabilizuje pomiar po posiłku.
- Sacharyna, miód, syrop z agawy oraz syrop glukozowo-fruktozowy odkładamy. To produkty, które najszybciej rozjeżdżają poziom glukozy we krwi w ciąży.
- Glukometr po nowym produkcie to Twój prywatny test – po 1–2 tygodniach budujesz własną listę „pewniaków”.
Spis treści
- Najważniejsze wnioski – słodkie w GDM
- Czy w GDM można sięgać po słodkie?
- Lista bezpiecznych produktów – co możesz spożywać w GDM?
- Słodziki w ciąży – które są bezpieczne?
- Owoce w GDM – które tak, a które nie?
- Gotowe słodkości ze sklepu – co kupić, a co odłożyć
- 5 domowych przepisów na deser w GDM
- Jak jeść słodkie, żeby nie skoczył wynik glukometru? Zasada „nigdy solo”
- Czego absolutnie unikać
- Ile węglowodanów dziennie w GDM?
- Kiedy zgłosić się do diabetologa
- Komentarz dietetyka – słodkie w GDM
- Podsumowanie – słodkie w GDM
- Najczęściej zadawane pytania i odpowiedzi
- Bibliografia i źródła naukowe

Czy w GDM można sięgać po słodkie?
Tak, w GDM słodki smak jest dozwolony – pod warunkiem, że trafia do jadłospisu w odpowiedniej formie, ilości i porze dnia. Cel diety w cukrzycy w ciąży to nie głodówka, tylko stabilna glikemia – żeby wynik glukometru po posiłku nie wybijał się ponad bezpieczne wartości.
GDM (gestational diabetes mellitus) to zaburzenie tolerancji glukozy rozpoznawane po raz pierwszy w ciąży, najczęściej między 24. a 28. tygodniem na podstawie testu OGTT. Mechanizm jest fizjologiczny: hormony łożyska – laktogen łożyskowy, kortyzol, progesteron, prolaktyna – obniżają wrażliwość tkanek na hormon trzustki. Trzustka próbuje to nadrobić zwiększoną produkcją własnego hormonu. Jeśli nie nadąża, poziom cukru we krwi rośnie.
To wyjaśnia, dlaczego biały cukier i klasyczne wypieki tak źle wpływają na wynik glukometru w ciąży powikłanej GDM. Sacharydy proste trafiają do krwi w ciągu kilkunastu minut, a hormon trzustki nie obsłuży tego skoku tak sprawnie jak przed ciążą. Nadmiar glukozy we krwi matki przekłada się bezpośrednio na płód – nadmiar glukozy zwiększa ryzyko makrosomii, czyli nadmiernej masy urodzeniowej dziecka. Dlatego w GDM nie chodzi o eliminację słodkiego smaku, tylko o eliminację gwałtownych wzrostów stężenia glukozy po posiłku.
Polskie Towarzystwo Diabetologiczne i PTGiP rekomendują dietę z niskim IG, regularne pomiary i aktywność fizyczną. W praktyce zamiast pytać „czy mogę zjeść coś słodkiego”, pytasz: „co, ile, z czym i o której godzinie zjem, żeby wynik mi nie podskoczył”. Jeśli potrzebujesz indywidualnego planu, sprawdź naszą dietę dla kobiet w ciąży – układaną pod konkretne wyniki testu obciążenia glukozą i trymestr.
Lista bezpiecznych produktów – co możesz spożywać w GDM?
Bezpieczne słodkie produkty w GDM dzielą się na siedem kategorii: drobne owoce o niskim IG, gorzka czekolada 70%+, jogurt grecki i twaróg, orzechy i nasiona, niewielkie ilości suszonych owoców, pieczone warzywa o naturalnym deserowym smaku oraz domowe wypieki bez sacharydów prostych. Każda z nich ma swoje konkretne ilości i zasady – rozłożymy je teraz.
Owoce o niskim indeksie glikemicznym
Jagody, borówki, jeżyny, porzeczki, agrest, granat, grejpfrut, kiwi i truskawki to owoce, które przy odpowiedniej dawce powodują niewielki wzrost stężenia glukozy. Powód? Dużo wody, sporo włókna pokarmowego i mało sacharydów prostych w stosunku do objętości. Bezpieczna ilość w GDM to około 150 g, czyli pełna garść lub mała miseczka. Zawsze łącz z białkiem albo tłuszczem – owoce na łyżce jogurtu greckiego z dodatkiem orzechów, a nie owoce solo.
Gorzka czekolada od 70% kakao
Niespodzianka: kawałek gorzkiej czekolady minimum 70% to przy dobrym towarzystwie bezpieczna opcja. Ten typ czekolady zawiera mało sacharydów, dużo lipidów i polifenoli, które neutralnie lub korzystnie wpływają na poziom glukozy po posiłku. Bezpieczna miarka to 1–2 kostki (10–15 g), najlepiej po posiłku białkowo-tłuszczowym – na przykład po obiedzie z chudym mięsem i warzywami. Czekolady mlecznej, białej i deserowej omijaj – działają jak klasyczna słodycz w batoniku.
Domowe desery z produktów mlecznych
Jogurt grecki, skyr, twaróg półtłusty, kefir naturalny – to bazy, które dają Ci kremowy, słodkawy deser bez słodzenia. Nabiał naturalny, bez dodatków smakowych, jest jednym z fundamentów diety w GDM – dostarcza białka, wapnia i niewielkiej ilości węglowodanów (laktoza). Dorzucasz garść owoców jagodowych, łyżkę orzechów włoskich, szczyptę cynamonu i masz pełnoprawny podwieczorek, który nie podnosi krzywej. Jeśli chcesz mieć pewność co do wartości odżywczych każdego składnika, sprawdź naszą bazę produktów.
Orzechy i nasiona zamiast „chrupania”
Migdały, orzechy włoskie, laskowe, pestki dyni, słonecznika, nasiona chia – pełnowartościowy zamiennik chrupania, który zaspokaja potrzebę przekąski i prawie nie podnosi wyniku glukometru. Dostarczają białka, korzystnych lipidów oraz błonnika, który spowalnia wchłanianie sacharydów z innych produktów. Bezpieczna miarka to garść, około 30 g. Sporo kalorii, więc jeśli celem jest jednocześnie kontrola masy ciała, odsyp wcześniej miarkę na talerzyk – nie podjadaj z paczki.
Suszone owoce – tylko w mikroporcjach
Suszona żurawina niesłodzona, 2–3 połówki suszonych moreli, jedna suszona śliwka – tyle wolno w GDM. Suszone owoce mają wysoki ładunek glikemiczny, bo sacharydy są w nich silnie skoncentrowane. Zasada: jeden, dwa kawałki, zawsze z białkiem (twaróg, jogurt) albo tłuszczem (orzechy). Nigdy z herbatą zamiast obiadu.
Pieczone warzywa o słodkim smaku
Pieczona dynia z cynamonem, marchew zapieczona z odrobiną oliwy, batat – mają naturalny słodki smak i niski ładunek glikemiczny, potrafią uratować wieczór, kiedy organizm domaga się czegoś ciepłego i deserowego. Co ważne: ostudzony batat zawiera tzw. skrobię oporną, która wolniej się trawi. To samo dotyczy ryżu basmati po schłodzeniu – stąd „lunch z wczoraj” bywa łagodniejszy dla wyniku glukometru niż świeżo ugotowany. Bezpieczna miarka warzyw: 100–150 g jako dodatek lub podwieczorek z dodatkiem twarożku.
Domowe wypieki bez słodzenia
Naleśniki gryczane z twarogiem i jagodami, owsianka noc z chia i borówkami, racuchy z mąki orkiszowej z jabłkiem – to formaty, które dają pełną przyjemność jedzenia czegoś słodkiego, ale działają na wynik glukometru łagodnie dzięki obecności pełnych ziaren, błonnika i białka z produktów mlecznych. Słodzisz erytrytolem, ksylitolem albo dojrzałym owocem, nigdy słodzikiem dosypywanym łyżkami ani miodem.
Słodziki w ciąży – które są bezpieczne?
Bezpieczne słodziki w GDM to: stewia, erytrytol, ksylitol, sukraloza i acesulfam K. Aspartam jest dopuszczalny z umiarem (poza fenyloketonurią), a sacharyna i cyklaminian – w ciąży lepiej omijać.
Słodziki to jedno z najczęściej zadawanych pytań w gabinecie. Dobra wiadomość: masz kilka opcji, które pozwalają piec, słodzić kawę i przygotowywać desery bez podnoszenia wyniku glukometru i bez ryzyka dla dziecka. Zła wiadomość: nie wszystkie są równie bezpieczne.
Bezpieczne słodziki w ciąży
- Stewia (glikozydy stewiolowe) – pochodzenia roślinnego, słodsza od sacharozy ok. 200–300 razy, IG 0. Świetna do napojów i lekkich deserów.
- Erytrytol – polyol, ok. 70% słodyczy sacharozy, prawie zerowa kaloryczność, IG 0. Nie powoduje biegunek tak jak inne poliole, dobrze sprawdza się w wypiekach.
- Ksylitol – polyol o słodyczy zbliżonej do sacharozy, IG ok. 7–13. Powyżej 30–40 g jednorazowo może wywoływać dolegliwości żołądkowo-jelitowe.
- Sukraloza – syntetyczny słodzik, ok. 600 razy słodszy od sacharozy, stabilny w wysokich temperaturach, świetny do pieczenia.
- Acesulfam K – syntetyczny, często łączony z aspartamem lub sukralozą w gotowych produktach niesłodzonych.
Słodziki, których lepiej unikać w ciąży
- Sacharyna – przechodzi przez łożysko i mimo długiej historii stosowania większość towarzystw naukowych zaleca w ciąży ostrożność lub całkowitą rezygnację.
- Cyklaminian – ze względu na ograniczone dane co do bezpieczeństwa w ciąży lepiej go omijać.
„Naturalne” słodziki, które nie nadają się do GDM
Miód, syrop klonowy, syrop daktylowy, syrop z agawy, brązowa sacharoza, cukier palmowy – mimo etykiety „zdrowsza alternatywa” mają indeks i ładunek glikemiczny porównywalny z sacharozą. Z punktu widzenia trzustki to po prostu sacharydy z dodatkową dawką mikroskładników. W GDM nie nadają się do diety.
Tabela słodzików – bezpieczeństwo i zastosowanie
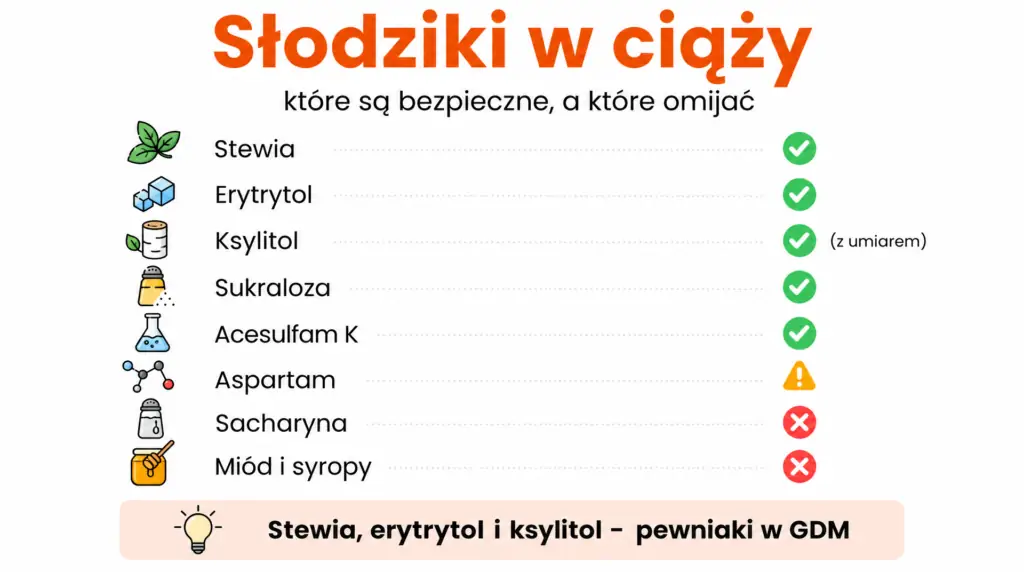
Słodzik | Bezpieczny w ciąży? | IG | Uwagi / zastosowanie |
|---|---|---|---|
Stewia | Tak | 0 | Napoje, lekkie desery. Lekko gorzkawy posmak. |
Erytrytol | Tak | 0 | Wypieki, kremy. Dobrze tolerowany przez układ pokarmowy. |
Ksylitol | Tak (ostrożnie) | 7–13 | Wypieki, słodzenie kaw. Powyżej 30–40 g może rozluźnić jelita. |
Sukraloza | Tak | 0 | Stabilna w wysokich temperaturach, dobra do pieczenia. |
Acesulfam K | Tak | 0 | Często łączony z innymi słodzikami w gotowych produktach. |
Aspartam | Z umiarem | 0 | Wyklucz przy fenyloketonurii. W rozsądnych ilościach uznawany za bezpieczny. |
Sacharyna | Niezalecana | 0 | Przechodzi przez łożysko – w ciąży lepiej omijać. |
Miód, syropy | Niezalecane w GDM | 55–85 | Działają jak sacharoza – podnoszą wynik glukometru. |

Owoce w GDM – które tak, a które nie?
Najlepsze owoce dla ciężarnej z hiperglikemią to drobne owoce jagodowe, cytrusy i jabłka. Z umiarem traktuj banany, winogrona i melony – mają wyższy indeks glikemiczny.
Polecane owoce – niski IG
Jagody, maliny, borówki, jeżyny, porzeczki, agrest, granat, grejpfrut, kiwi, gruszka, jabłko, brzoskwinia, śliwki, mandarynka. Te owoce mają sporo wody, dużo włókna pokarmowego i stosunkowo mało sacharydów prostych. Miarka: 150–200 g, najlepiej z białkiem lub orzechami.
Owoce z umiarem – średni IG
Banan – wybieraj zielonkawy, niewielką sztukę (½ owocu). Winogrona – maksymalnie garść (10–12 sztuk). Ananas, melon, arbuz, mango i czereśnie – małe ilości, wyłącznie po posiłku białkowo-tłuszczowym i najlepiej w drugiej części dnia. Po każdym z tych owoców warto pierwsze kilka razy zmierzyć poziom glukozy we krwi po godzinie – Twój organizm w ciąży może reagować inaczej niż statystyki z tabel.
Owoce, których lepiej unikać w GDM
Owoce kandyzowane, owoce w syropie z puszki, dżemy słodzone sacharozą, soki owocowe (nawet 100%), syropy owocowe. Sok ze świeżych pomarańczy podnosi wynik glukometru szybciej niż batonik – pozbawiona błonnika fruktoza uderza w trzustkę pełną siłą. Suszone owoce traktuj jako osobną kategorię (mała ilość, zawsze z białkiem).
Bezpieczne ilości słodkiego w GDM
Produkt | Bezpieczna ilość | Z czym łączyć | Wpływ na wynik |
|---|---|---|---|
Owoce jagodowe | 150 g | Jogurt grecki + orzechy | Niski (do +20 mg/dl) |
Gorzka czekolada 70%+ | 10–15 g (1–2 kostki) | Po posiłku białkowym | Niski |
Jabłko / gruszka | 1 mała sztuka (~150 g) | Z masłem orzechowym lub serem | Niski–średni |
Suszone morele | 2 sztuki | Z migdałami / twarogiem | Średni (+30–40 mg/dl) |
Banan zielonkawy | ½ sztuki | Z jogurtem greckim, po obiedzie | Średni |
Pieczona dynia | 100–150 g | Z twarogiem, cynamonem | Niski |
Jogurt grecki + jagody | 200 g + 100 g | Garść orzechów | Niski |
Wartości w ostatniej kolumnie są orientacyjne dla przeciętnej ciężarnej z dobrze prowadzoną dietą. Twój organizm może reagować inaczej – zaufaj glukometrowi, nie tabeli.
Gotowe słodkości ze sklepu – co kupić, a co odłożyć
W sklepie czytaj tabelę wartości odżywczych, a nie napis „fit” na opakowaniu. Bezpieczniejsze kategorie to gorzka czekolada od 70%, galaretki niesłodzone, lody na bazie jogurtu greckiego oraz ciasteczka na erytrytolu.

Co czytać na etykiecie
- Zawartość węglowodanów – nie tylko ogólna, ale „w tym cukry” na 100 g i na sztukę.
- Skład – pierwszy wymieniony składnik to ten, którego jest najwięcej.
- Syrop glukozowo-fruktozowy – jeśli jest na liście, odkładasz produkt z powrotem.
- Liczba g sacharydów na sztukę – cel: poniżej 5 g, wszystko wyżej traktuj jako produkt wysokiego ryzyka.
Sygnały ostrzegawcze – na co NIE dać się nabrać
- „Niezawierające sacharozy” ≠ „bez sacharydów” – mogą być sacharydy naturalne (np. z koncentratu jabłkowego, daktyli).
- „Fit” to słowo marketingowe, nie regulowane przepisami. Sprawdza je dopiero tabela wartości odżywczych.
- „Naturalne słodzenie” – w 90% oznacza syrop daktylowy, syrop ryżowy lub koncentrat owocowy. Dla trzustki to ten sam efekt.
Półka „bezpieczniejsza” w GDM
- Gorzka czekolada od 70% – 1–2 kostki po posiłku.
- Galaretki bez dodatku cukru (na erytrytolu albo same z owocami).
- Lody na bazie jogurtu greckiego, bez dosypywanych sacharydów, ze słodzikiem.
- Ciasteczka pełnoziarniste słodzone erytrytolem – jeśli zawiera poniżej 10 g węglowodanów.
- Mleko roślinne niesłodzone (migdałowe, kokosowe, sojowe „unsweetened”).
- Batony proteinowe ze sprawdzonym składem – maksymalnie 1 dziennie, sprawdź ilość sacharydów.
Półka „odkładamy z powrotem”
- Klasyczne batony, herbatniki, czekolady mleczne, wafelki, klasyczne lody.
- Słodzone musli, granole, płatki śniadaniowe „dla dzieci”.
- Słodzone jogurty owocowe – nawet te „naturalne” z dodatkiem owoców mają często 12–15 g węglowodanów prostych na 100 g.
- „Fit batony” na dużej ilości daktyli, syropu z agawy lub sklejone syropem ryżowym.
- Wszystko, co ma syrop glukozowo-fruktozowy w pierwszych pięciu składnikach.
5 domowych przepisów na deser w GDM
Pięć poniższych przepisów to kilkudniowy zapas pomysłów na słodki posiłek, który nie podniesie wyniku glukometru. Wszystkie bazują na produktach z listy bezpiecznych. Jeśli szukasz większej liczby pomysłów, polecam też naszą dietę online dla ciężarnych z GDM.
1. Pieczone jabłka z cynamonem, twarogiem i orzechami
Składniki na 1 sztukę: 1 średnie jabłko (150 g), 100 g twarogu półtłustego, 1 łyżka orzechów włoskich, ½ łyżeczki cynamonu, opcjonalnie kilka kropli stewii. Wydrąż gniazdo nasienne, wypełnij twarogiem zmieszanym z orzechami i cynamonem, piecz 20 min w 180°C. Ww.: ~20 g. Najlepsza pora: podwieczorek (16:00–18:00) albo lekki deser po obiedzie.
2. Pudding chia z mleka migdałowego z owocami jagodowymi
Składniki: 200 ml niesłodzonego mleka migdałowego, 2 łyżki nasion chia, 100 g owoców jagodowych, łyżka wiórków kokosowych, opcjonalnie szczypta cynamonu i kilka kropli stewii. Zalej chia mlekiem, wymieszaj, odstaw na noc do lodówki. Rano dodaj owoce i wiórki. Ww.: ~12 g. Najlepsza pora: II śniadanie albo wieczorny posiłek około 21:00–22:00.
3. Mus jogurtowy z gorzką czekoladą i borówkami
Składniki: 200 g jogurtu greckiego 2%, 10 g gorzkiej czekolady 70% (starta), 100 g borówek, łyżeczka pestek dyni. Wymieszaj jogurt z czekoladą, ułóż borówki na wierzchu, posyp pestkami. Ww.: ~14 g. Najlepsza pora: podwieczorek lub deser po obiedzie.
4. Naleśniki gryczane z twarogiem i jagodami
Składniki na 2 naleśniki: 30 g mąki gryczanej, 1 jajko, 50 ml mleka, szczypta soli; do wnętrza: 100 g twarogu półtłustego, 80 g jagód, kilka kropli stewii. Zmiksuj składniki ciasta, smaż na suchej patelni cienkie naleśniki. Nadziewaj twarogiem z jagodami. Węglowodany: ~28 g. Najlepsza pora: śniadanie późne, około 10:00–11:00, albo obiadokolacja.
5. Domowe lody jogurtowe z truskawkami
Składniki na 2 sztuki: 400 g jogurtu greckiego 2%, 200 g truskawek, sok z ½ cytryny, stewia w płynie do smaku (5–10 kropli). Zmiksuj wszystko, wlej do silikonowych foremek, mroź minimum 4 godziny. Węglowodany na sztukę: ~10 g. Najlepsza pora: podwieczorek lub deser po obiedzie.
Potrzebujesz indywidualnego jadłospisu w ciąży powikłanej GDM?
Nasi dietetycy ułożą Ci plan dopasowany do wyników glukometru, trymestru i preferencji – z gotowymi przepisami, listą zakupów i czatem z dietetykiem. Sprawdź naszą dietę dla cukrzyków.

Jak jeść słodkie, żeby nie skoczył wynik glukometru? Zasada „nigdy solo”
Kompozycja całego posiłku wpływa na pomiar po posiłku tak samo mocno, jak sam produkt. Zjedzenie tych samych owoców jagodowych solo i z dodatkiem jogurtu plus orzechów to dwa zupełnie różne wyniki na glukometrze.
Zasada 1: nigdy solo
Każdą słodką pozycję łączysz z białkiem, lipidami i włóknem pokarmowym. Białko i lipidy spowalniają opróżnianie żołądka oraz wchłanianie glukozy z jelit. Włókno pokarmowe tworzy fizyczną barierę, przez którą sacharydy dyfundują do krwi wolniej. Praktycznie: jagody + jogurt grecki + orzechy. Jabłko + ser twarogowy. Naleśnik gryczany + twaróg.
Zasada 2: po posiłku, nie zamiast posiłku
Słodki podwieczorek na pusty żołądek to gwarantowany skok poziomu cukru we krwi. Słodki deser po pełnym obiedzie z chudym mięsem, warzywami i kaszą – krzywa rośnie wolno i nie wybija się ponad bezpieczne wartości. Brzmi paradoksalnie, ale w GDM lepiej spożywać coś słodkiego po dużym obiedzie niż między posiłkami.
Zasada 3: nie rano
Oporność na działanie hormonu trzustki jest największa rano – odpowiadają za to kortyzol, hormon wzrostu i glukagon, które naturalnie wzrastają nad ranem. To dlatego śniadanie u kobiet z GDM jest najtrudniejszym posiłkiem doby. Dla wielu pacjentek nawet 30 g pełnoziarnistego pieczywa o 7 rano podnosi wynik mocniej niż 60 g o 13. Wniosek: słodkich owoców, czekolady, naleśników – nigdy na pierwsze śniadanie.
Zasada 4: wieczorny posiłek około 22:00
Wieczorny posiłek węglowodanowo-białkowy około 22:00 nie jest zachcianką, lecz elementem terapii. Zapobiega nocnej hipoglikemii i porannemu „odbiciu” wyniku (efekt Somogyi i zjawisko brzasku). Dobre opcje: jogurt grecki z łyżką pestek dyni, garść orzechów z 2 suszonymi morelami, kromka chleba pełnoziarnistego z pastą jajeczną.
Zasada 5: glukometr po nowym produkcie
Pomiar godzinę po nowym produkcie to Twój prywatny test. W ciągu 1–2 tygodni budujesz własną listę „pewniaków”, którym Twój organizm w ciąży mówi „tak”. Tabele IG są uśrednione – Twój wynik może odbiegać o 10–20 mg/dl w obie strony. Glukometr nie kłamie.
Zasada 6: spacer po posiłku
15–30 minut spaceru po jedzeniu obniża stężenie glukozy poposiłkowej – w niektórych badaniach nawet o 20–30%. Mięśnie pracujące zaraz po posiłku pobierają glukozę z krwi niezależnie od działania hormonu trzustki. To prosty, darmowy zabieg, który u wielu pacjentek z GDM pozwala uniknąć insulinoterapii. Aktywność fizyczna w ciąży, jeśli nie ma przeciwwskazań ginekologicznych, jest jednym z najbardziej skutecznych narzędzi w terapii. Jeśli chcesz dopasować zapotrzebowanie kaloryczne do swojego trymestru, sprawdź kalkulator kalorii.
Czego absolutnie unikać
Lista jest krótsza niż się wydaje – ale brzmi konkretnie. Każda z poniższych pozycji potrafi wywindować Twój pomiar w ciągu 30 minut.
- Sacharoza biała i brązowa, miód, syrop klonowy, syrop daktylowy, syrop z agawy, syrop glukozowo-fruktozowy.
- Klasyczne słodkości: cukierki, batony, ciastka, czekolady mleczne, wafelki, lody, draże, żelki.
- Słodzone napoje: cola, oranżady, słodzone wody smakowe, soki owocowe (nawet 100%), gotowe smoothies w butelkach, kompoty słodzone.
- Białe pieczywo cukiernicze: drożdżówki, pączki, chałka, biszkopty, croissanty na maśle i sacharozie.
- Dżemy słodzone, owoce w syropie, owoce kandyzowane, masy do tortów.
- Sacharyna jako słodzik (nie myl z sukralozą czy stewią).
Ile węglowodanów dziennie w GDM?
Według polskich wytycznych dziennie powinnaś dostarczać 40–50% energii z węglowodanów (orientacyjnie minimum 175–180 g/dobę). Sacharydy proste – maksymalnie 10% energii. U kobiet z cukrzycą ciążową ten rozkład pomaga utrzymać stabilny wynik glukometru i ograniczyć ryzyko nadmiernego wzrostu masy płodu.
W praktyce wygląda to tak: jeśli Twoje zapotrzebowanie wynosi około 2200 kcal (typowe dla III trymestru), to 40–50% energii z węglowodanów daje około 220–275 g na dobę. Sacharydy proste to maksymalnie 220 kcal energii dziennie, co przekłada się na 55 g łącznie ze wszystkich źródeł – owoców, produktów mlecznych, świadomego deseru. Jedno duże jabłko to już około 20 g sacharydów. Jogurt naturalny bez słodzenia – kolejne 8–10 g (laktoza). Resztę wykorzystujesz na świadomy deser.
Białko powinno stanowić około 20–30% energii (ok. 100 g/dobę), tłuszcze – około 30%. Posiłków 5–6 dziennie, w stałych godzinach, z pomiarami glukometrem (na czczo + 1 godzinę po każdym głównym posiłku). GDM, nieleczona lub źle prowadzona, zwiększa też ryzyko rozwoju cukrzycy typu 2 w kolejnych 5–10 latach po porodzie – dlatego nawyki, które wprowadzisz teraz, pracują na Twoje zdrowie długoterminowo.
To są wartości orientacyjne – Twoje zapotrzebowanie powinno być policzone indywidualnie. Najlepiej przez dietetyka klinicznego we współpracy z diabetologiem prowadzącym ciążę. W razie wątpliwości skonsultuj się z naszym zespołem przez dedykowaną dietę online dla GDM.

Kiedy zgłosić się do diabetologa
Jeśli mimo dobrze prowadzonej diety wynik glukometru po posiłku regularnie przekracza 140 mg/dl po godzinie lub 120 mg/dl po dwóch godzinach – natychmiast skontaktuj się z diabetologiem. To nie jest porażka diety, to fizjologia ciąży.
Sygnały, że potrzebujesz weryfikacji u specjalisty:
- Pomiar na czczo regularnie powyżej 95 mg/dl mimo diety i wieczornego posiłku.
- Pomiar 1 godzinę po posiłku regularnie powyżej 140 mg/dl.
- Pomiar 2 godziny po posiłku regularnie powyżej 120 mg/dl.
- Pojawienie się ciał ketonowych w moczu (paski moczowe – warto mieć w domu).
- Niepokojące sygnały od dziecka w USG: nadmierne tempo wzrostu (makrosomia), wielowodzie.
- Sygnały od Ciebie: silne pragnienie, częste oddawanie moczu, zmęczenie nieadekwatne do trymestru.
Włączenie leczenia farmakologicznego w GDM nie jest porażką diety. U części ciężarnych z GDM samo żywienie nie wystarcza i potrzeba terapii hormonalnej, żeby chronić dziecko przed konsekwencjami wysokiego stężenia glukozy. Ten rodzaj terapii jest w ciąży bezpieczny i nie przenika przez łożysko. Każdy diabetyk – także ten z GDM – wie, że konsekwencja w pomiarach i otwartość na zmianę leczenia są ważniejsze niż walka z poczuciem winy.
Komentarz dietetyka – słodkie w GDM
W pracy z podopiecznymi regularnie spotykam pacjentów, którzy przychodzą do mnie z wynikami HbA1c powyżej 8% i mówią: „Panie Leszku, przecież ja jem zdrowo – soki, owoce, płatki musli”. I właśnie tu zaczyna się nasza rozmowa.
Najczęstszy błąd, który widzę w gabinecie, to nie nadmiar cukru wprost – tylko ukryte sacharydy w produktach reklamowanych jako fit. Sok jabłkowy 100% zawiera tyle samo fruktozy co cola. Baton daktylowo-orzechowy potrafi podnieść stężenie glukozy szybciej niż bułka z warzywami. Musli sklepowe to często cukier z płatkami w tle.
Leszek Racut, dietetyk kliniczny, Dietetyka #NieNaŻarty
Podsumowanie – słodkie w GDM
GDM nie zamyka drogi do słodkiego smaku – wymaga tylko innego doboru produktów, ilości i kompozycji posiłku. Sięgaj po owoce o niskim IG, gorzką czekoladę 70%+, jogurt grecki, twaróg, orzechy oraz domowe wypieki na dozwolonych słodzikach. Trzymaj się zasady „nigdy solo”, omijaj poranek, używaj glukometru jak narzędzia – nie jak sędziego. Jeśli chcesz mieć pewność, że Twój plan działa pod konkretne wyniki glukometru, sprawdź indywidualną dietę dla kobiet w ciąży.

Najczęściej zadawane pytania i odpowiedzi
Czy można jeść czekoladę w GDM?
Tak, ale tylko gorzką – minimum 70% kakao, w ilości 10–15 g (1–2 kostki) i najlepiej po pełnym obiedzie białkowym. Czekolada mleczna i biała są niezalecane ze względu na wysoką zawartość sacharozy.
Jakie owoce można spożywać w GDM?
Najlepiej drobne owoce jagodowe, cytrusy (grejpfrut, mandarynka, kiwi), jabłka, gruszki, brzoskwinie i granat. Banany, winogrona oraz melony – tylko z umiarem i zawsze z dodatkiem białka.
Jaki słodzik jest bezpieczny w ciąży?
Bezpieczne są: stewia, erytrytol, ksylitol, sukraloza i acesulfam K. Aspartam – z umiarem (poza fenyloketonurią). Sacharyna i cyklaminian – w ciąży lepiej je omijać.
Czy banan podnosi wynik glukometru w ciąży?
Tak, banan ma średni IG i wyraźnie podnosi pomiar po posiłku, szczególnie gdy jest dojrzały. Bezpieczna ilość to maksymalnie pół zielonkawego banana, najlepiej dodanego do jogurtu greckiego z orzechami.
Czy miód można jeść w GDM?
Nie. Miód podnosi wynik tak samo gwałtownie jak sacharoza – jego IG wynosi 55–85 w zależności od rodzaju. „Naturalność” nie zmienia tego, jak działa na trzustkę ciężarnej.
Co spożywać słodkiego na noc w GDM?
Najlepszy wieczorny posiłek około 22:00 to połączenie białka i węglowodanów złożonych: jogurt grecki z łyżką pestek dyni, kromka chleba pełnoziarnistego z twarożkiem, garść orzechów z 2 suszonymi morelami. Zapobiega nocnej hipoglikemii i porannemu odbiciu.
Ile słodkiego dziennie wolno w GDM?
Sacharydy proste w GDM to maksymalnie 10% dziennej energii, co orientacyjnie odpowiada 50–55 g łącznie ze wszystkich źródeł (owoce, produkty mleczne, świadomy deser). Jeden świadomy deser dziennie z dozwolonych produktów zwykle mieści się w tej puli.
Czy daktyle są dozwolone w GDM?
Daktyle mają bardzo wysoki ładunek glikemiczny – jeden duży daktyl to około 16 g sacharydów. W diecie ciężarnej z GDM nie traktujemy ich jako bezpiecznej alternatywy. Jeśli już – maksymalnie 1 sztuka, zawsze z białkiem i nigdy rano.
Bibliografia i źródła naukowe
- Polskie Towarzystwo Diabetologiczne. Zalecenia kliniczne dotyczące postępowania u osób z cukrzycą 2024. Curr Top Diabetes 2024;4(1):1–140.
- Wender-Ożegowska E. i wsp. Standardy Polskiego Towarzystwa Ginekologów i Położników postępowania u kobiet z cukrzycą. Ginekologia i Perinatologia Praktyczna 2017;2(5):215–229.
- ElSayed NA i wsp. Management of Diabetes in Pregnancy: Standards of Care in Diabetes – 2024. Diabetes Care 2024;47(Suppl. 1):S282–S294.
- Hernandez TL i wsp. A Higher-Complex Carbohydrate Diet in Gestational Diabetes Mellitus Achieves Glucose Targets and Lowers Postprandial Lipids. Diabetes Care 2014;37(5):1254–1262.
- Yamamoto JM i wsp. Gestational Diabetes Mellitus and Diet: A Systematic Review and Meta-analysis of Randomized Controlled Trials Examining the Impact of Modified Dietary Interventions on Maternal Glucose Control and Neonatal Birth Weight. Diabetes Care 2018;41(7):1346–1361. DOI: 10.2337/dc18-0102.
- Plows JF i wsp. The Pathophysiology of Gestational Diabetes Mellitus. Int J Mol Sci 2018;19(11):3342. DOI: 10.3390/ijms19113342.
- Vega-López S, Venn BJ, Slavin JL. Relevance of the Glycemic Index and Glycemic Load for Body Weight, Diabetes, and Cardiovascular Disease. Nutrients 2018;10(10):1361. DOI: 10.3390/nu10101361


