
Co to jest anoreksja i jak ją leczyć?
Anoreksja to poważne zaburzenie odżywiania o podłożu psychicznym, w którym pojawia się silny lęk przed przytyciem oraz drastyczne ograniczanie przyjmowania jedzenia. Osoba chora ma bardzo zaniżony obraz własnego ciała i znacząco zmniejsza masę ciała, co prowadzi do wyniszczenia organizmu. Zazwyczaj anoreksja zaczyna się u młodych kobiet – w Polsce choruje na nią nawet do 1–1,8% nastolatek [1]. Zaburzenie to jest wyjątkowo niebezpieczne, bo ma najwyższy wskaźnik śmiertelności spośród chorób psychicznych. Anoreksja występuje najczęściej w wieku dojrzewania, ale coraz częściej diagnozuje się ją również u młodszych dzieci i dorosłych. W artykule tłumaczymy, jakie są objawy i przyczyny anoreksji, czym różni się od diety oraz jak wygląda proces leczenia i wsparcia pacjentów.
Co to jest anoreksja – najważniejsze wnioski
- Anoreksja to poważne zaburzenie psychiczne, które prowadzi do drastycznej utraty masy ciała, niedożywienia i może wyniszczyć organizm.
- Ma najwyższy wskaźnik śmiertelności wśród chorób psychicznych – dlatego wymaga szybkiej diagnozy i leczenia.
- Pierwsze objawy to m.in. obsesyjne liczenie kalorii, unikanie posiłków, nadmierne ćwiczenia, spadek wagi i zanik miesiączki.
- Przyczyny anoreksji są złożone – łączą czynniki psychologiczne (perfekcjonizm, niska samoocena), biologiczne i społeczne (presja szczupłej sylwetki).
- Leczenie anoreksji musi być kompleksowe – psychoterapia, opieka psychiatry, dieta terapeutyczna i wsparcie bliskich.
- Im wcześniej rozpocznie się terapię, tym większa szansa na powrót do zdrowia.
Co to jest anoreksja?
Anoreksja, czyli jadłowstręt psychiczny, to poważne zaburzenie, w którym osoba świadomie ogranicza jedzenie i drastycznie obniża kaloryczność posiłków, co prowadzi do dużego spadku masy ciała i wyniszczenia organizmu.
Osoba z anoreksją ma patologiczny lęk przed przytyciem i wypaczony obraz własnego ciała. Stara się utrzymać wagę jak najniższą: ściśle liczy kalorie, unika większości jedzenia, a czasem doprowadza się do wymiotów czy bierze środki przeczyszczające. W efekcie dochodzi do chronicznego niedożywienia i wyniszczenia organizmu – typowe objawy somatyczne to m.in. niski puls, spadek ciśnienia, sucha łuszcząca się skóra, łamliwe włosy oraz (u kobiet) zanik miesiączki.
W Polsce anoreksja może dotyczyć nawet 0,8–1,8% dziewcząt poniżej 18. roku życia. Niestety, choroba ta jest też bardzo groźna – ma najwyższy wskaźnik śmiertelności wśród zaburzeń psychicznych. (np. do 10–20% pacjentów umiera w ciągu pierwszych 10–20 lat od zachorowania) [1].
Czym różni się anoreksja od zdrowego stylu życia lub restrykcyjnej diety?
Zwykła dieta czy ćwiczenia mają cel zdrowotny, z dążeniem do prawidłowej wagi. Anoreksja to obsesja na punkcie szczupłości: chory ekstremalnie ogranicza jedzenie, liczy każdą kalorię i boi się tłuszczu. Efektem diety powinno być zdrowie i dobre samopoczucie; anoreksja prowadzi do wyniszczenia organizmu.
Główne różnice:
- Zdrowy styl życia służy utrzymaniu prawidłowego BMI, natomiast osoba z anoreksją dąży do dalszego chudnięcia za wszelką cenę.
- Zbilansowana dieta zawiera wszystkie grupy pokarmów. Anorektyk często całkowicie eliminuje tłuszcze i węglowodany, a po posiłkach prowokuje wymioty lub stosuje środki przeczyszczające.
- Regularne odżywianie wzmacnia organizm, natomiast anoreksja prowadzi do zaburzeń hormonalnych (np. brak miesiączki u kobiet), osteoporozy i głębokiego wyniszczenia.
- Przy zdrowym odżywianiu patrzymy realistycznie na sylwetkę. Osoba z anoreksją, mimo że jest wyjątkowo szczupła, widzi się jako za grubą i panicznie boi się każdej nadprogramowej kalorycznej porcji.
Chcesz obliczyć swoje BMI?
Skorzystaj z kalkulatora BMI od Dietetyki #NieNaŻarty.

Czym różnią się anoreksja, anoreksja bulimiczna i bulimia?
Anoreksja (anorexia nervosa, czyli jadłowstręt psychiczny) nie zawsze wygląda tak samo – istnieją jej różne podtypy, a dodatkowo warto odróżnić ją od bulimii. Wyróżnia się różne postaci anoreksji – najczęściej restrykcyjną i bulimiczną. Poniżej przedstawiamy trzy najważniejsze formy zaburzeń:
- Anoreksja restrykcyjna (typ restricting): chory ogranicza jedzenie i często wykonują nadmierne ćwiczenia fizyczne, aby schudnąć. Nie występują u niego napady objadania się ani wymioty. Taka osoba jest wychudzona, jej masa ciała jest bardzo niska.
- Anoreksja bulimiczna (typ binge-eating/purging, żarłoczno-wydalający): najpierw pojawia się restrykcja, a potem pacjent ma okresowe napady objadania się. Po takich epizodach osoba kompensuje kalorie – prowokuje wymioty lub bierze środki przeczyszczające, żeby nie przybrać na wadze. Mimo napadów objadania masa ciała pacjenta jest wciąż poniżej normy.
- Bulimia nervosa (bulimia psychiczna): napady objadania się i zachowania kompensacyjne (wymioty, nadmierne ćwiczenia, środki przeczyszczające) występują, ale masa ciała jest zazwyczaj prawidłowa lub w górnej granicy normy. Osoba z bulimią nie jest wychudzona, ale cierpi z powodu błędnego obrazu ciała oraz stresu związanego z niekontrolowanymi napadami jedzenia.
Anoreksja (zarówno restrykcyjna, jak i bulimiczna) prowadzi do wyczerpania organizmu z powodu głodzenia się. W przypadku bulimii, mimo zaburzonego odżywiania, ciało może wyglądać „normalnie”. We wszystkich formach kluczowa jest obsesja kontroli wagi i dysmorfia, dlatego leczenie jest podobne: psychoterapia i rehabilitacja żywieniowa.
Jakie są przyczyny anoreksji?
Etiologia anoreksji jest wieloczynnikowa – łączą się tu elementy genetyczne, biochemiczne i psychologiczne. U niektórych osób obserwuje się zaburzenia hormonalne (np. nietypowy poziom hormonu wzrostu czy estrogenów) sprzyjające zaburzeniom odżywiania [2].
Psychologiczne: Anorektycy często wykazują nadmierny perfekcjonizm, silny lęk przed porażką i niską samoocenę. Ciągła potrzeba kontroli oraz poczucie winy po zjedzeniu nawet niewielkiego posiłku są charakterystyczne. Osoby te są nadwrażliwe na krytykę i obsesyjnie analizują swój wygląd.
Genetyczne: Skłonność do anoreksji może być dziedziczna – u osób z bliskimi chorymi ryzyko jest znacznie wyższe. Cechy osobowości, takie jak wrażliwość emocjonalna czy dążenie do perfekcji, mogą mieć uwarunkowanie genetyczne związane z predyspozycją do zaburzeń odżywiania.
Społeczne: Współczesna kultura piękna promuje ekstremalnie szczupłe sylwetki, co wywiera silną presję na młodzież. Młodzi ludzie często zaczynają restrykcyjne diety pod wpływem trendów ze mediów czy komentarzy rówieśników. Czasem zwykła dieta postrzegana jako zdrowa zamienia się w obsesję, gdy ideałem staje się nierealnie niska waga.

Jakie są czynniki ryzyka anoreksji?
O zwiększonym ryzyku anoreksji mówimy przy występowaniu pewnych czynników, np. [2]:
- Płeć i wiek: Najwięcej przypadków dotyczy młodych kobiet i dziewcząt w okresie dojrzewania. Właśnie wtedy dochodzi do wielu zmian hormonalnych, a presja społeczna na wygląd bywa największa.
- Historia rodzinna/genetyka: Jeśli w rodzinie występowały zaburzenia odżywiania, ryzyko anoreksji u krewnych znacząco rośnie.
- Ekstremalne diety: Odchudzanie się za wszelką cenę może sprowokować anorektyczne zachowania. Gwałtowne ograniczenie kalorii zaburza funkcjonowanie mózgu – osłabia kontrolę impulsów i nasila lęk.
- Stresory życiowe: Doświadczenie silnego stresu (np. presja szkolna, konflikty w rodzinie, nagłe zmiany życiowe) może uruchomić chorobliwe jedzenie jako formę radzenia sobie.
Paradoksalnie, niektórzy chorzy na anoreksję w dzieciństwie lub okresie dojrzewania zmagali się z nadwagą, lub otyłością, co zwiększało presję na redukcję masy ciała.
Choć anoreksja najczęściej dotyczy dziewcząt i młodych kobiet, anoreksja u mężczyzn również występuje, dotyczy chłopców i młodych dorosłych.
Znajomość tych czynników pozwala szybciej wychwycić niepokojące sygnały i zapobiec pogłębieniu się choroby.
Pierwsze objawy anoreksji – jakie są?
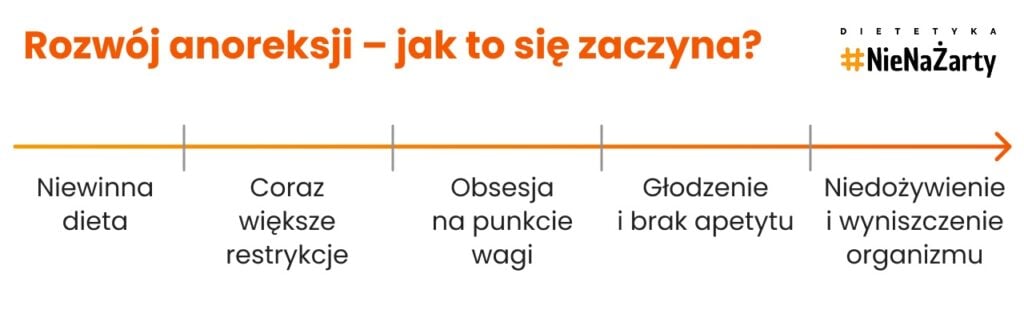
Rozwój anoreksji jest zwykle powolny – zaczyna się od zwykłej diety, a z czasem przeradza się w obsesję na punkcie szczupłej sylwetki i utraty kolejnych kilogramów.
W początkowej fazie anoreksji objawy bywają dyskretne. Najpierw można zaobserwować subtelne zmiany w zachowaniu: osoba unika pełnych posiłków, tłumaczy dietą eliminowanie ulubionych potraw, lubi chwalić się utratą kolejnych kilogramów. Może też na siłę ćwiczyć, nie licząc zmęczenia i bólu mięśni. W miarę rozwoju choroby pojawiają się obsesyjne myśli o jedzeniu – każdy posiłek budzi silny lęk, a pacjent zaczyna ukrywać, że w ogóle coś zjadł. Pojawia się poczucie winy i lęk przed tłuszczami, co skutkuje wycofaniem społecznym (omijaniem wspólnych posiłków, izolacją).
W miarę postępu choroby pojawia się brak apetytu – nie jest to jednak naturalne zjawisko, lecz efekt psychologiczny związany z lękiem przed jedzeniem.
Z czasem widać już fizyczne konsekwencje głodzenia się. Pojawia się gwałtowny spadek masy ciała – nawet kilka kilogramów w krótkim czasie. Cera blaknie lub zyskuje żółtawy odcień, włosy stają się łamliwe, a ciało może pokrywać delikatny meszek (tzw. lanugo), który ma za zadanie ogrzać wychłodzone ciało. U dziewcząt dojrzewających alarmującą oznaką jest zanik miesiączki – to rezultat zaburzeń hormonalnych wskutek chronicznego niedożywienia.
Jeśli dostrzeżesz u siebie lub bliskich osoby kombinację tych objawów (gwałtowny spadek wagi, unikanie posiłków, częste myślenie o jedzeniu), nie zwlekaj – już pierwszy moment odpowiedzi zwiększa szansę na pomyślne leczenie.

Jak rozpoznaje się anoreksję?
Rozpoznanie anoreksji opiera się na kryteriach medycznych i psychologicznych. Tradycyjnie stosuje się wytyczne ICD-10: mówimy o anoreksji, gdy masa ciała pacjenta spadnie co najmniej o 15% poniżej normy (odpowiednik BMI < 17,5 dla dorosłych). Wymagane jest też silne zaburzenie obrazu ciała i lęk przed przyrostem wagi. U kobiet często występuje zanik menstruacji (amenorrhea) – to ważny wskaźnik przewlekłego niedożywienia.
Od 2022 roku obowiązuje jednak nowa klasyfikacja ICD-11, która wprowadza kilka zmian. Podkreśla ona przede wszystkim:
- konieczność istnienia uporczywego dążenia do niskiej wagi i unikania przyrostu masy ciała,
- zaburzony obraz własnego ciała,
- a także fakt, że nie trzeba już spełniać kryterium braku miesiączki, aby postawić diagnozę (co wcześniej bywało problematyczne u mężczyzn czy u dziewcząt przed okresem dojrzewania).
Nowa klasyfikacja wyróżnia także jadłowstręt psychiczny atypowy – kiedy wszystkie objawy są obecne, ale masa ciała pozostaje w normie.
Lekarz zbada historię wagi i zachowań: jeśli chory długo traci na wadze (kilkanaście procent), stosuje głodówki, wywołuje wymioty albo intensywnie ćwiczy, a przy tym obsesyjnie kontroluje swój wygląd, to klinicyści stawiają rozpoznanie. Pomocne są też badania: ocena BMI, oznaczenia elektrolitów (spadek potasu/sodu może wskazywać na wymioty) czy hormonów. Ważna jest także rozmowa z pacjentem o jego myśleniu i emocjach związanych z jedzeniem i ciałem.
Na marginesie warto wspomnieć o anoreksji atypowej: osoba chorująca na nią ma wszystkie charakterystyczne zaburzenia żywieniowe (obawy, restrykcje), ale mimo to jej masa ciała pozostaje w normie. Taki przypadek wymaga równie poważnego podejścia, choć formalne kryteria wagowe nie są spełnione.

Kiedy trzeba leczyć anoreksję?
Anoreksja to choroba zagrażająca życiu, dlatego leczenie należy rozpocząć jak najszybciej. Już początkowe sygnały (spadek wagi połączony z obsesją na punkcie jedzenia) to powód do działania. Im dłużej osoba choruje, tym większe ryzyko trwałych uszkodzeń organizmu. Bez pomocy anorektyk doświadcza arytmii serca, zaniku mięśni, osteoporozy i innych powikłań – a nawet śmierci. Statystyki są niepokojące: 5–10% chorych na anoreksję umiera na każdą dekadę trwania zaburzenia [3].
Konsekwencje anoreksji są poważne – od osłabienia kości i mięśni, przez zaburzenia hormonalne, aż po zagrożenie życia.
Leczenie anoreksji najlepiej zacząć przy pierwszych objawach. W praktyce oznacza to konsultację u lekarza już przy niepokojącym zachowaniu czy niewielkim spadku wagi, zanim dojdzie do krytycznego wyniszczenia. Wczesna interwencja (psychoterapia, wsparcie dietetyczne) zatrzymuje niebezpieczne schematy i znacznie zwiększa szanse na wyzdrowienie.
Czy anoreksja wymaga hospitalizacji?
Hospitalizacja jest konieczna tylko w najpoważniejszych przypadkach, gdy stan chorego zagraża życiu. Wskazaniem do leczenia szpitalnego jest skrajne wyniszczenie – np. gdy masa ciała pacjenta spadnie poniżej 75% dolnej granicy normy (ok. 25% utraty wagi) albo pojawią się groźne zaburzenia elektrolitowe (np. znaczący spadek potasu) czy zaburzenia rytmu serca. W takich sytuacjach potrzebny jest stały monitoring medyczny, wyrównywanie niedoborów (płyny dożylne, elektrolity) oraz żywienie na drodze dożylnej lub przez sondę.
Hospitalizacja psychiatryczna może być konieczna, jeśli anoreksji towarzyszy silna depresja, myśli samobójcze lub inne zaburzenia psychiczne. Jeśli mimo terapii ambulatoryjnej waga nadal spada, lekarze często kierują pacjenta na oddział. W ośrodku stacjonarnym prowadzi się kompleksowe leczenie: karmienie terapeutyczne w grupie, intensywną psychoterapię, wsparcie dietetyczne i psychiatryczne. Dzięki temu można bezpiecznie podnieść wagę i pracować nad problemami emocjonalnymi [4].
Jak wyjść z anoreksji?
Wyjście z anoreksji to trudny, wieloletni proces wymagający kompleksowej pomocy. Najważniejszym celem jest bezpieczny przyrost masy ciała. Dietetyk układa pacjentowi zbilansowany plan żywieniowy, który stopniowo zwiększa kaloryczność posiłków – tak, aby organizm mógł odbudować tkanki i wyrównać niedobory. Jednocześnie rozpoczyna się intensywna psychoterapia. Najskuteczniejsze podejścia to często terapia poznawczo-behawioralna (CBT) lub terapia rodzinna Maudsley (zwłaszcza u nastolatków). W trakcie spotkań terapeuci pomagają pacjentowi zmieniać destrukcyjne myślenie o jedzeniu i ciele, uczyć się radzenia sobie z emocjami i stresem bez odwoływania się do głodzenia się [5,6].
Ważne jest też wsparcie medyczne i społeczne. Rodzina i bliscy odgrywają kluczową rolę – wspólne posiłki w bezpiecznej atmosferze, wsparcie emocjonalne i codzienna motywacja pomagają chorym przetrwać najtrudniejsze momenty. Czasami włączane są leki (np. przeciwdepresyjne lub przeciwlękowe) w celu złagodzenia towarzyszących depresji czy lęku. Udział w grupach wsparcia dla osób z zaburzeniami odżywiania pozwala wymieniać doświadczenia i czuć, że nie jest się samemu. Leczenie anoreksji bywa procesem długim, ale dzięki wytrwałości i profesjonalnej pomocy większość pacjentów odzyskuje zdrowie fizyczne i psychiczne.

Do kogo zwrócić się o pomoc?
Pierwszym krokiem, gdy zauważysz niepokojące objawy anoreksji, jest wizyta u lekarza rodzinnego lub pediatry. Lekarz rodzinny przeprowadzi badania, wykluczy inne przyczyny utraty wagi (np. choroby endokrynologiczne) i oceni stan ogólny. Jeśli podejrzenie anoreksji się potwierdzi, zwykle kieruje pacjenta dalej – do specjalistów od zaburzeń odżywiania.
Osoby chorujące na anoreksję powinny otrzymać wsparcie psychologiczne, psychiatryczne i dietetyczne w ramach kompleksowego leczenia. Psychoterapeuta przeprowadzi szczegółową diagnozę i zaproponuje plan terapii (indywidualnej lub rodzinnej). Psychiatra może przepisać leki oraz monitorować zdrowie psychiczne i fizyczne pacjenta. Dietetyk specjalizujący się w zaburzeniach odżywiania pomoże ułożyć bezpieczny jadłospis, który pozwoli odzyskać siły i prawidłową wagę [6].
W Polsce działają także ośrodki dzienne i szpitalne specjalizujące się w leczeniu zaburzeń odżywiania. Tam pacjent z anoreksją może pozostać na terapii wielospecjalistycznej: otrzymuje całodobową opiekę, wspólne posiłki terapeutyczne i intensywną pomoc psychologiczną. Jeśli objawy są bardzo ciężkie (np. omdlenia, silne odwodnienie), należy zgłosić się na ostry dyżur (oddział internistyczny lub psychiatryczny) – w razie potrzeby lekarze zapewnią niezbędną hospitalizację. Nie zwlekaj: im wcześniej rozpocznie się leczenie, tym większa szansa na powrót do zdrowia.

Podsumowanie
Anoreksja to poważna choroba psychiczna związana z ekstremalnym ograniczaniem jedzenia i lękiem przed przytyciem. Towarzyszą jej drastyczna utrata wagi i zaburzenia fizyczne (np. zanik miesiączki u młodych kobiet). To nie moda na szczupłość, lecz stan wymagający leczenia. Anoreksja to choroba, która wymaga kompleksowego leczenia, a nie jedynie „silnej woli” czy zmiany diety. Terapia anoreksji obejmuje wsparcie psychologiczne, dietetyczne i często farmakologiczne – przy odpowiedniej pomocy większość pacjentów wraca do zdrowia.
Bibliografia:
- https://pmc.ncbi.nlm.nih.gov/articles/PMC11974214/
- https://www.sciencedirect.com/science/article/pii/S0165032725010389?via%3Dihub
- https://www.sciencedirect.com/science/article/pii/S0272735825000133?via%3Dihub
- https://www.sciencedirect.com/science/article/pii/S0272735823001125?via%3Dihub
- https://onlinelibrary.wiley.com/doi/10.1002/eat.24252
- https://pmc.ncbi.nlm.nih.gov/articles/PMC9813802/

