
Co jeść przy twardzinie układowej? Czym jest sklerodermia i jak sobie z nią radzić?
Przy twardzinie dieta powinna być przeciwzapalna, lekkostrawna i dostosowana do problemów z przewodem pokarmowym – szczególnie refluksu i trudności z połykaniem. Oznacza to małe, częste posiłki, unikanie tłustych i pikantnych potraw oraz regularną podaż kwasów omega-3, żelaza, witaminy D i B12. Sama dieta nie zatrzyma postępu choroby, ale istotnie łagodzi objawy i zmniejsza ryzyko niedożywienia.
Spis treści
- Co to jest twardzina skóry? Twardzina ograniczona i układowa
- Co dzieje się ze skórą w przypadku twardziny?
- Jak wygląda twardzina skóry?
- Jakie są objawy sklerodermii? Bóle stawów, skóra i narządy wewnętrzne
- Dlaczego dochodzi do rozwoju twardziny? Podłoże autoimmunologiczne i rola kolagenu
- Jak przebiega stopniowy rozwój twardziny? Diagnostyka i badania w kierunku twardziny
- Jakie są zagrożenia związane z twardziną?
- Główne problemy żywieniowe w twardzinie
- Modyfikacje diety przy refluksie żołądkowo-przełykowym
- Radzenie sobie z trudnościami w połykaniu
- Zapobieganie niedożywieniu i niedoborom przy twardzinie układowej
- Rola kwasów tłuszczowych omega-3 i składników przeciwzapalnych w chorobach tkanki łącznej
- Twardzina układowa a leczenie – co zmienia dieta?
- Praktyczne wskazówki żywieniowe
- Przykładowy jadłospis przy twardzinie – 3 dni
- Monitorowanie diety w chorobach tkanki łącznej – jak dostosowywać żywienie?
- Podsumowanie
- Pytania i odpowiedzi
Najważniejsze wnioski:
- Twardzina to rzadka choroba autoimmunologiczna tkanki łącznej prowadząca do nadmiernej produkcji kolagenu i stwardnienia skóry oraz narządów wewnętrznych.
- Układ pokarmowy jest zajęty u większości pacjentów z twardziną układową – refluks, trudności w połykaniu i ryzyko niedożywienia to najczęstsze problemy.
- Dieta bogata w kwasy omega-3 (tłuste ryby, siemię lniane, orzechy) ma udokumentowane działanie przeciwzapalne.
- Małe, częste posiłki (5–6 dziennie) i niejedzenie na 2–3 godziny przed snem to podstawa przy refluksie w twardzinie.
- Niedobory żelaza, witaminy D, B12 i wapnia wymagają monitorowania wyników badań i suplementacji dobranej przez dietetyka lub lekarza.
- Dieta nie zastępuje leczenia farmakologicznego, ale realnie poprawia jakość życia.

Co to jest twardzina skóry? Twardzina ograniczona i układowa
Twardzina (sklerodermia) to rzadka choroba autoimmunologiczna tkanki łącznej, w której nieprawidłowo funkcjonujący układ odpornościowy wywołuje stan zapalny i nadmierną produkcję kolagenu. Skutkuje to stopniowym stwardnieniem i zwłóknieniem skóry, naczyń krwionośnych i narządów wewnętrznych.
Choroba dzieli się na dwa główne typy:
- Twardzina ograniczona (morphea) – zmiany dotyczą wyłącznie skóry, bez zajęcia narządów wewnętrznych.
- Twardzina układowa (systemic sclerosis, SSc) – obejmuje skórę i narządy wewnętrzne. W jej ramach wyróżnia się postać ograniczoną (lcSSc, wolniejszy przebieg, zmiany na dłoniach i twarzy, typowe przeciwciała antycentromeryczne ACA) oraz postać uogólnioną (dcSSc, szybszy postęp, większe ryzyko zajęcia narządów, typowe przeciwciała anty-Scl-70).
Diagnostyka obejmuje oznaczenie przeciwciał ANA, badania w kierunku ACA i anty-Scl-70, kapilaroskopię oraz ocenę wyników badań laboratoryjnych. Choroba 3–4 razy częściej dotyka kobiet niż mężczyzn. [1]
Co dzieje się ze skórą w przypadku twardziny?
W twardzinie dochodzi do nadmiernej syntezy i odkładania kolagenu przez aktywowane fibroblasty. Skóra stopniowo grubnieje, twardnieje i traci elastyczność. Zmiany są wynikiem trójskładnikowego procesu: autoimmunologicznego stanu zapalnego, uszkodzenia drobnych naczyń krwionośnych (waskulopatia) i nadmiernej aktywacji fibroblastów odpowiedzialnych za produkcję kolagenu.
Obrzęk okołonaczyniowy na wczesnym etapie często jest pierwszym uchwytnym objawem – wyprzedza właściwe stwardnienie skóry. Skóra na dłoniach staje się napięta, błyszcząca, trudna do uchwycenia w fałd.
Jak wygląda twardzina skóry?
Najbardziej charakterystycznym objawem jest objaw Raynauda – nagły skurcz naczyń palców pod wpływem zimna lub stresu, powodujący ich blednięcie, sinienie, a następnie zaczerwienienie. To często pierwszy sygnał ostrzegawczy, pojawiający się na lata przed rozpoznaniem choroby.
Na skórze dłoni i twarzy widoczne są: napięcie i stwardnienie skóry, zmniejszona zdolność do formowania fałdu skórnego, a z czasem – teleangiektazje (rozszerzone naczynka), pieczenie skóry, przebarwienia i owrzodzenia opuszków palców. Twarz może tracić mimikę, a usta – zdolność do pełnego otwarcia (mikrostomia), co utrudnia jedzenie.

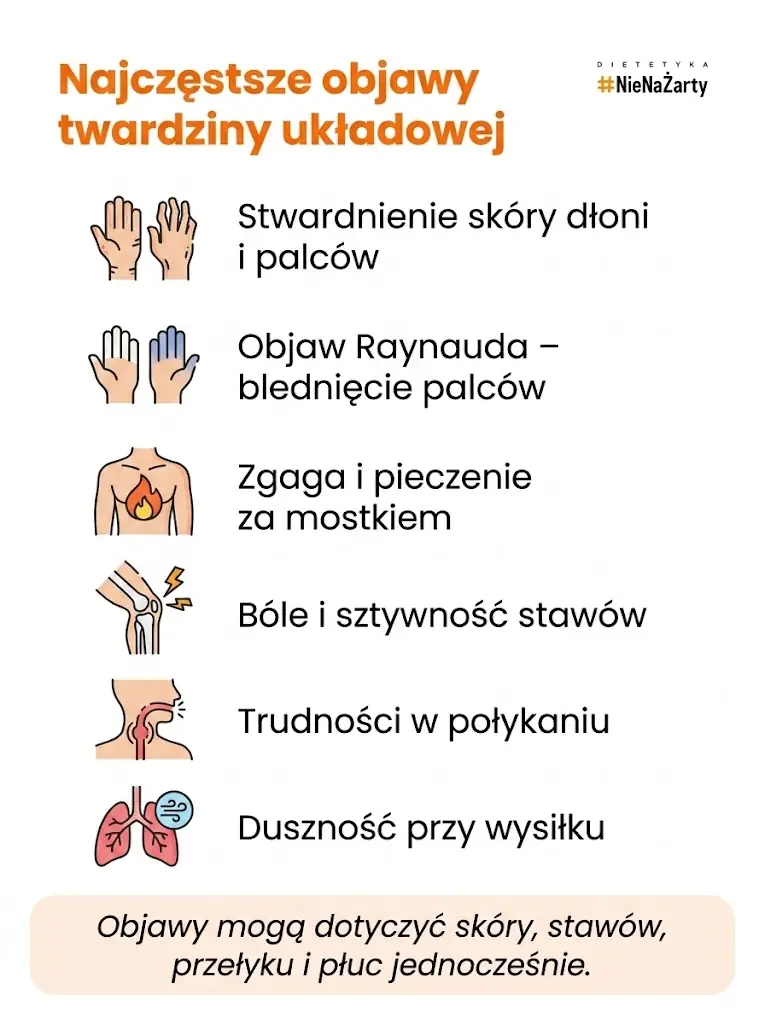
Jakie są objawy sklerodermii? Bóle stawów, skóra i narządy wewnętrzne
Objawy twardziny są zróżnicowane i zależą od zajętych narządów – od zmian skórnych i bólów stawów po zajęcie płuc, serca i nerek. Można je podzielić na skórne, stawowe, naczyniowe i narządowe.
| Układ/narząd | Objawy |
| Skóra | Stwardnienie, napięcie, pieczenie skóry, teleangiektazje, owrzodzenia |
| Naczynia | Objaw Raynauda, obrzęk okołonaczyniowy, nadciśnienie |
| Stawy i mięśnie | Bóle stawów (reumatoidalne zapalenie stawów-podobne), sztywność, zanik mięśni |
| Przewód pokarmowy | Refluks, pieczenie za mostkiem, trudności w połykaniu (dysfagia), wzdęcia, zaparcia |
| Płuca | Duszność, śródmiąższowa choroba płuc, nadciśnienie płucne |
| Nerki | Przełom nerkowy, nadciśnienie, proteinuria |
| Serce | Zaburzenia rytmu, zapalenie osierdzia |
Dlaczego dochodzi do rozwoju twardziny? Podłoże autoimmunologiczne i rola kolagenu
Dokładna przyczyna twardziny nie jest znana. Choroba ma podłoże autoimmunologiczne – układ odpornościowy rozpoznaje własne tkanki jako obce i wywołuje przewlekły stan zapalny, który aktywuje fibroblasty do nadmiernej produkcji kolagenu. To właśnie nadmierne odkładanie kolagenu w skórze i narządach wewnętrznych odpowiada za stwardnienie tkanek charakterystyczne dla tej choroby.
Kluczową rolę odgrywają czynniki genetyczne (predyspozycja do chorób autoimmunologicznych), zaburzenia odpowiedzi immunologicznej z obecnością autoprzeciwciał oraz czynniki środowiskowe (ekspozycja na krzemionkę, niektóre rozpuszczalniki organiczne). Choroba 3–4 razy częściej dotyka kobiety niż mężczyzn.
Diagnostyka twardziny obejmuje badania kliniczne oraz oznaczenie przeciwciał: ANA (obecne u ponad 90% chorych), ACA (antycentromeryczne, typowe dla lcSSc) i anty-Scl-70 (anty-topoizomeraza I, charakterystyczne dla dcSSc). Badania w kierunku twardziny zleca reumatolog. [1]
Jak przebiega stopniowy rozwój twardziny? Diagnostyka i badania w kierunku twardziny
Twardzina rozwija się zazwyczaj przez wiele lat – diagnoza często zapada dopiero kilka lat po pierwszych objawach. Pierwszym sygnałem, często na kilka lat przed rozpoznaniem, jest objaw Raynauda. Następnie pojawia się obrzęk i tkliwość palców, a z czasem – właściwe stwardnienie skóry (faza indukcji, potem plateau i potencjalna remisja zmian skórnych).
W diagnostyce twardziny układowej należy wykonać: oznaczenie ANA (przeciwciała przeciwjądrowe), ACA (antycentromeryczne), anty-Scl-70 oraz kapilaroskopię wałów paznokciowych. Badania w kierunku twardziny obejmują też ocenę funkcji płuc (spirometria, DLCO), echokardiografię i RTG klatki piersiowej – zajęcie tych narządów może przebiegać bezobjawowo przez wiele lat.
W postaci uogólnionej (dcSSc) przebieg chorobowy jest szybszy – pierwsze 3–5 lat od objawów skórnych to okres największego ryzyka zajęcia narządów wewnętrznych. W postaci ograniczonej (lcSSc) choroba postępuje wolniej, ale powikłania płucne mogą pojawić się nawet po dekadach. [1,2]
Jakie są zagrożenia związane z twardziną?
Najpoważniejszym zagrożeniem w twardzinie układowej jest zajęcie narządów wewnętrznych – płuc, serca i nerek. Śródmiąższowa choroba płuc i nadciśnienie płucne są dziś głównymi przyczynami śmiertelności w tej chorobie.
Z perspektywy żywieniowej kluczowym zagrożeniem jest niedożywienie. Zajęcie przełyku, trudności z połykaniem i refluks ograniczają spożywanie odpowiedniej ilości składników odżywczych. Badania wskazują, że niedożywienie dotyczy znacznej części pacjentów z twardziną układową i wiąże się z gorszym przebiegiem chorobowym. [3]
Wczesna diagnoza i regularne monitorowanie pozwalają zapobiegać najpoważniejszym powikłaniom. Kluczowe jest, aby po postawieniu diagnozy nie zwlekać z konsultacją dietetyczną – im wcześniej zostanie wdrożona odpowiednia dieta, tym skuteczniej można zapobiegać niedożywieniu i niedoborom składników odżywczych.
Do głównych zagrożeń należą też:
- Przełom nerkowy twardzinowy (nagłe nadciśnienie i ostra niewydolność nerek – wymaga natychmiastowego leczenia)
- Owrzodzenia opuszków palców i zakażenia wtórne
- Niedobory składników odżywczych – szczególnie żelaza, witaminy D, B12 i wapnia

Główne problemy żywieniowe w twardzinie
Przewód pokarmowy jest zajęty u zdecydowanej większości pacjentów z twardziną układową. Stwardnienie i zwłóknienie ścian przewodu pokarmowego zaburza jego motorykę na każdym poziomie – od przełyku po jelito grube.
Najczęstsze problemy żywieniowe w twardzinie to:
- Refluks żołądkowo-przełykowy (GERD) – zajęcie przełyku prowadzi do zarzucania treści żołądkowej, pieczenia za mostkiem i bólu
- Dysfagia (trudności w połykaniu) – spowodowana osłabieniem motoryki przełyku i jego stwardnieniem
- Zaburzenia motoryki jelit – wzdęcia, zaparcia lub biegunki
- Przerost bakteryjny jelita cienkiego (SIBO) – wynikający z osłabionej motoryki, powoduje wzdęcia, biegunki i gorsze wchłanianie składników odżywczych
- Ryzyko niedożywienia i niedoborów – niedobory żelaza, witaminy D, B12, wapnia i kwasów tłuszczowych omega-3
Modyfikacje diety przy refluksie żołądkowo-przełykowym
Przy refluksie w przebiegu twardziny kluczowe jest unikanie produktów nasilających cofanie treści żołądkowej oraz spożywanie małych, częstych posiłków. Refluks w twardzinie wynika ze strukturalnego uszkodzenia dolnego zwieracza przełyku – same leki i dieta go nie wyleczą, ale mogą znacząco ograniczyć objawy.
| Należy ograniczyć / unikać | Dlaczego |
| Tłuste, smażone potrawy | Zwalniają opróżnianie żołądka, nasilają refluks |
| Kawa i mocna herbata | Rozluźniają dolny zwieracz przełyku |
| Alkohol | Wywołuje stan zapalny błony śluzowej, osłabia zwieracz |
| Pikantne przyprawy | Drażnią i tak uszkodzoną śluzówkę przełyku |
| Czekolada i mięta | Rozluźniają dolny zwieracz przełyku |
| Napoje gazowane | Zwiększają ciśnienie w żołądku |
| Duże posiłki wieczorem | Ulegają fermentacji, zwiększają ryzyko nocnego refluksu |
Praktyczne zasady przy refluksie:
- 5–6 małych posiłków co 2,5–3 godziny zamiast 3 dużych
- Ostatni posiłek minimum 2–3 godziny przed snem
- Spanie z uniesionym wezgłowiem (ok. 15–20 cm)
- Wolne jedzenie, dokładne gryzienie
- Nie kłaść się bezpośrednio po posiłku
Radzenie sobie z trudnościami w połykaniu
Przy dysfagii w twardzinie dieta musi zostać dostosowana teksturowo – potrawy powinny być miękkie, wilgotne, łatwe do przełknięcia. Twarde, suche i grudkowate potrawy są szczególnie problematyczne.
Polecane produkty przy trudnościach w połykaniu:
- Zupy krem, gładkie musy warzywne i owocowe
- Jogurt naturalny, kefir, twaróg rozmieszany z jogurtem
- Jajka na miękko, omlet, jajecznica
- Miękkie gotowane kasze (jaglana, manna, owsianka)
- Tłuste ryby morskie duszone (łosoś, dorsz, makrela)
- Warzywa gotowane na parze lub duszone – zmiksowane jeśli potrzeba
- Koktajle i smoothie – dobre źródło kalorii i składników odżywczych
Warto też unikać produktów szczególnie trudnych do przełknięcia: surowe twarde warzywa, suche mięso, pieczywo bez nawilżenia, ryż sypki.
Zapobieganie niedożywieniu i niedoborom przy twardzinie układowej
Niedożywienie jest poważnym ryzykiem przy twardzinie układowej – ograniczone spożycie, zaburzone wchłanianie i wysoki koszt energetyczny stanu zapalnego sumują się. Wczesne monitorowanie masy ciała i wyników badań pozwala reagować zanim dojdzie do istotnych niedoborów.
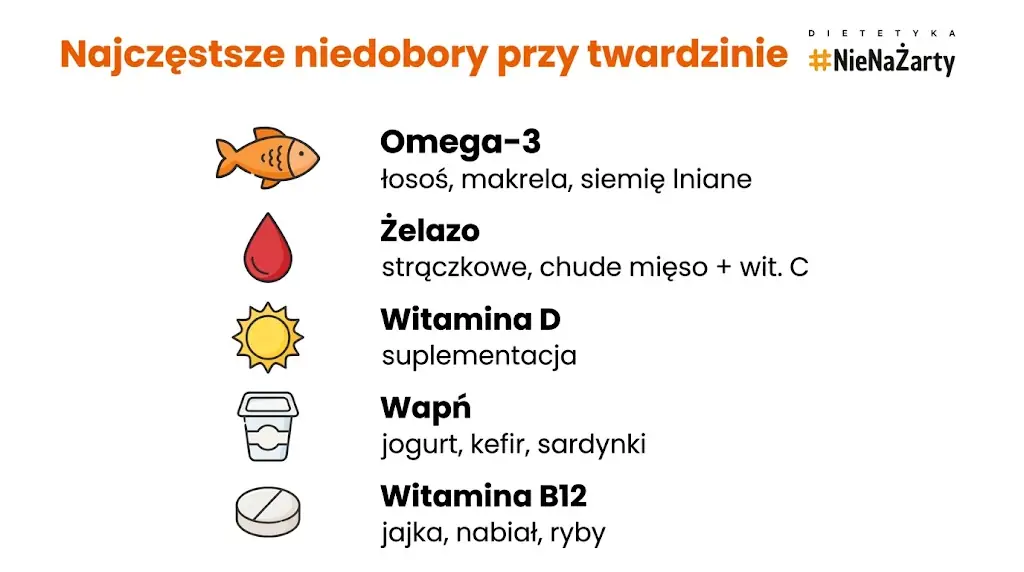
Najczęstsze niedobory i sposoby ich uzupełniania:
| Składnik | Przyczyna niedoboru | Dobre źródła w diecie |
| Żelazo | Zaburzenia wchłaniania, stan zapalny | Ryby, mięso chude, rośliny strączkowe, szpinak + wit. C |
| Witamina D | Niedobór w chorobach autoimmunologicznych | Tłuste ryby, jajka; suplementacja po badaniu poziomu |
| Witamina B12 | Zaburzenia wchłaniania (SIBO, atrofia śluzówki) | Ryby, jajka, nabiał; suplementacja przy potwierdzonym niedoborze |
| Wapń | Ograniczone spożycie mlecznych produktów | Jogurt, kefir, brokuły, sardynki, migdały |
| Omega-3 | Niedobór w diecie prozapalnej | Łosoś, makrela, sardynki, siemię lniane, orzechy włoskie |
Suplementację dobierz po ocenie wyników badań laboratoryjnych – nie na własną rękę. W razie wątpliwości skonsultuj się z dietetykiem klinicznym lub lekarzem prowadzącym.
Rola kwasów tłuszczowych omega-3 i składników przeciwzapalnych w chorobach tkanki łącznej
Kwasy tłuszczowe omega-3 (EPA i DHA), zawarte w tłustych rybach morskich, wykazują udokumentowane działanie przeciwzapalne – hamują syntezę cytokin prozapalnych i eikozanoidów nasilających stan zapalny. W chorobach tkanki łącznej, takich jak twardzina układowa, regularne ich spożywanie może mieć korzystny wpływ na przebieg choroby i zmniejszenie nasilenia objawów zapalnych. [4,5]
Zalecane źródła omega-3 i składników przeciwzapalnych:
- Tłuste ryby morskie: łosoś, makrela, sardynki, śledź – minimum 2 porcje tygodniowo
- Siemię lniane mielone – bogate w ALA (roślinny prekursor omega-3), 1–2 łyżki dziennie
- Orzechy włoskie – dobry stosunek omega-3 do omega-6
- Oliwa z oliwek extra virgin – bogata w jednonienasycone kwasy tłuszczowe i polifenole
- Kurkuma z pieprzem czarnym – kurkumina wykazuje działanie przeciwzapalne
- Zielone warzywa liściaste (szpinak, jarmuż, rukola) – antyoksydanty
- Jagody, borówki, maliny – bogate we flawonoidy
Warto natomiast ograniczyć tłuszcze trans i nadmiar kwasów omega-6 (oleje słonecznikowe, kukurydziane, fast food) – które mogą nasilać stan zapalny.
Twardzina układowa a leczenie – co zmienia dieta?
Leczenie twardziny układowej opiera się na farmakoterapii i fizjoterapii, ale dieta pełni ważną rolę wspomagającą – zmniejsza stan zapalny, chroni przed niedożywieniem i poprawia tolerancję leczenia. W odróżnieniu od reumatoidalnego zapalenia stawów (RZS), w którym dieta wpływa głównie na stawy, w twardzinie kluczowe jest też wsparcie układu pokarmowego i naczyniowego.
Twardzina układowa należy do grupy układowych chorób tkanki łącznej – tej samej co RZS, toczeń rumieniowaty czy zespół Sjögrena. Dieta przeciwzapalna bogata w kwasy omega-3 jest rekomendowana we wszystkich tych schorzeniach, jednak przy twardzinie musi być dodatkowo dostosowana do problemów z przełykaniem i wchłanianiem. Poniżej konkretne produkty, które warto włączyć:

Tłuste ryby morskie – łosoś, makrela, sardynki
Tłuste ryby morskie to najlepsze źródło EPA i DHA – kwasów tłuszczowych omega-3 o udokumentowanym działaniu przeciwzapalnym. Obniżają poziom cytokin prozapalnych (TNF-α, IL-6) podwyższonych w aktywnej twardzinie. Zalecane minimum 2–3 porcje tygodniowo (ok. 150 g). Ryby duszone lub pieczone są lepiej tolerowane niż smażone – nie nasilają refluksu i są miękkie, co pomaga przy trudnościach w połykaniu.
Siemię lniane i orzechy włoskie – roślinne omega-3 i witamina E
Siemię lniane mielone i orzechy włoskie dostarczają ALA – roślinnego prekursora omega-3 – oraz witaminę E o właściwościach antyoksydacyjnych. Siemię lniane ma dodatkową zaletę: śluzy roślinne wytwarzane po kontakcie z wodą powlekają śluzówkę przełyku i żołądka, łagodząc pieczenie przy refluksie. Łyżka mielonego siemienia dziennie w owsiance lub koktajlu to prosta, skuteczna modyfikacja diety.
Warzywa bogate w witaminę C – synteza kolagenu i antyoksydanty
Witamina C jest niezbędna do prawidłowej syntezy kolagenu – mimo nadmiernej produkcji tej substancji w twardzinie, uszkodzona tkanka łączna wymaga wsparcia odżywczego. Najlepsze źródła: papryka, natka pietruszki, brokuł, kiwi, czarna porzeczka. Przy problemach z połykaniem podawaj je w formie kremowej zupy lub musu – pełna wartość odżywcza przy minimalnym wysiłku żucia.
Produkty fermentowane – wsparcie mikrobioty przy zaburzeniach motoryki
Jogurt naturalny, kefir i maślanka dostarczają bakterii probiotycznych wspierających mikrobiotę jelitową – często zaburzoną w twardzinie na skutek SIBO i obniżonej motoryki jelit. U chorych z potwierdzonym SIBO wdrożenie probiotyków wymaga konsultacji z lekarzem prowadzącym – w niektórych przypadkach może być czasowo nieodpowiednie.
Praktyczne wskazówki żywieniowe
Dieta przy twardzinie to nie chwilowe ograniczenie – to stały sposób, w jaki należy żywić się, aby minimalizować objawy i chronić przed niedożywieniem. Poniżej kluczowe zasady w codziennej praktyce:
- Jedz 5–6 małych posiłków co 2,5–3 godziny
- Gotuj na parze, duś lub piecz – unikaj smażenia
- Wybieraj potrawy miękkie i wilgotne – łatwiejsze do połknięcia
- Pij wodę małymi łykami między posiłkami, nie podczas jedzenia
- Jedz powoli i dokładnie przeżuwaj – przy napięciu skóry twarzy może być trudniej, daj sobie czas
- Nie pomijaj białka – niezbędne do utrzymania masy ciała i masy mięśniowej; minimum 1–1,2 g/kg mc. dziennie
- Monitoruj masę ciała – nieplanowany spadek to sygnał alarmowy do konsultacji
- Należy wykluczyć z diety alkohol i mocną kawę – szczególnie przy aktywnym refluksie
- Przy podejrzeniu nadwrażliwości pokarmowej (np. na gluten lub laktozę) warto skonsultować się z dietetykiem przed samodzielnym wykluczaniem grup produktów
- Utrzymuj umiarkowaną aktywność fizyczną dostosowaną do możliwości – np. spacery, stretching, aqua aerobik; konsultuj z lekarzem przed zmianą intensywności treningu
- Kalkulator kalorii pomoże zorientować się czy spożywasz wystarczającą ilość energii.
Przykładowy jadłospis przy twardzinie – 3 dni
Poniższy jadłospis jest ułożony z myślą o pacjentach z twardziną układową. Posiłki są małe objętościowo, lekkostrawne, przeciwzapalne, miękkie i bogate w kwasy omega-3. To punkt wyjścia – dieta dla konkretnej osoby wymaga indywidualnego dostosowania przez dietetyka online lub w gabinecie.
| DZIEŃ 1 | |
| Śniadanie | Płatki owsiane 50 g, mleko 1,5% 200 ml, maliny mrożone 80 g, siemię lniane mielone 10 g, miód 5 g Owsiankę ugotuj na mleku, dodaj rozmrożone maliny i mielone siemię. Opcjonalnie polej miodem. |
| II śniadanie | Jogurt naturalny 150 g, banan 100 g, orzechy włoskie 15 g Banana pokrój w plastry, wymieszaj z jogurtem, posyp orzechami. |
| Obiad | Filet z łososia 130 g, batat 150 g, brokuł 150 g, oliwa z oliwek 5 g, tymianek Łososia skrop oliwą, dopraw tymiankiem, piecz w 180°C przez 20 min. Batata ugotuj, brokuł ugotuj na parze. |
| Podwieczorek | Mleko roślinne owsiane 200 ml, szpinak świeży 30 g, banan 80 g, siemię lniane mielone 10 g Wszystkie składniki zblenduj na gładki koktajl. |
| Kolacja | Dynia 200 g, marchew 50 g, cebula 30 g, bulion warzywny 300 ml, oliwa 5 g, kurkuma 1/4 łyżeczki, pieczywo pełnoziarniste 30 g Dynię i marchew ugotuj w bulionie, zblenduj z kurkumą i oliwą. Podawaj z grzanką. |
Wartości odżywcze Dnia 1: ok. 1650 kcal | 82 g białka | 55 g tłuszczu | 35 g błonnika
| DZIEŃ 2 | |
| Śniadanie | Kasza jaglana 50 g, mleko 1,5% 200 ml, borówki 80 g, migdały płatki 15 g Kaszę ugotuj na mleku. Podawaj z borówkami i migdałami. |
| II śniadanie | Jajko kurze 1 szt., chleb żytni razowy 60 g (2 kromki), awokado 40 g Jajko ugotuj na miękko. Pieczywo posmaruj awokado. |
| Obiad | Filet z dorsza 150 g, komosa ryżowa 60 g, cukinia 100 g, pomidory koktajlowe 100 g, oliwa 5 g, czosnek 1 ząbek Komosę ugotuj. Cukinię i pomidory podsmaż na oliwie z czosnkiem, ułóż rybę, duś pod przykryciem 12 minut. |
| Podwieczorek | Kefir 200 ml, truskawki mrożone 100 g, siemię lniane mielone 10 g Zblenduj wszystkie składniki. |
| Kolacja | Marchew, pietruszka, seler, por łącznie 200 g, makaron pełnoziarnisty drobny 50 g, bulion warzywny 400 ml, pietruszka Warzywa ugotuj w bulionie. Dodaj ugotowany makaron, posyp świeżą pietruszką. |
Wartości odżywcze Dnia 2: ok. 1600 kcal | 85 g białka | 50 g tłuszczu | 33 g błonnika
| DZIEŃ 3 | |
| Śniadanie | Jajka kurze 2 szt., szpinak 40 g, pomidor 60 g, oliwa 5 g, chleb żytni razowy 30 g Jajka roztrzep, wylej na patelnię z oliwą, dodaj szpinak i pokrojony pomidor. Złóż omlet. Podawaj z pieczywem. |
| II śniadanie | Twaróg półtłusty 100 g, jogurt naturalny 50 g, ogórek 50 g, rzodkiewka 30 g, chleb pełnoziarnisty 60 g Twaróg wymieszaj z jogurtem, dodaj pokrojone warzywa. Podawaj na pieczywie. |
| Obiad | Makrela wędzona 100 g, ziemniaki 150 g, marchew 100 g, oliwa 5 g, sok z cytryny Ziemniaki ugotuj. Marchew zetrzyj, skrop oliwą i sokiem z cytryny. |
| Podwieczorek | Jabłko 150 g, cynamon szczypta, orzechy włoskie 10 g Jabłko upiecz lub ugotuj do miękkości, zblenduj z cynamonem. Posyp orzechami. |
| Kolacja | Mrożony zielony groszek 200 g, cebula 30 g, bulion warzywny 300 ml, mięta kilka listków, jogurt grecki 30 g, chleb pełnoziarnisty 30 g Groszek z cebulą ugotuj w bulionie, zblenduj z miętą. Podawaj z łyżką jogurtu i grzanką. |
Wartości odżywcze Dnia 3: ok. 1580 kcal | 80 g białka | 52 g tłuszczu | 30 g błonnika
Monitorowanie diety w chorobach tkanki łącznej – jak dostosowywać żywienie?
Dieta przy twardzinie wymaga regularnych przeglądów – choroba postępuje, objawy się zmieniają, a potrzeby żywieniowe ewoluują. Warto prowadzić dzienniczek żywieniowy, notując objawy po posiłkach, by identyfikować produkty źle tolerowane.
Regularne wyniki badań laboratoryjnych (morfologia, ferrytyna, witamina D i B12, albuminy jako marker stanu odżywienia, kreatynina i mocznik w kontekście nerek) pozwalają wcześnie wykryć niedobory. Współpraca z dietetykiem klinicznym to inwestycja, która przekłada się na realną poprawę jakości życia – zarówno w zakresie diety online jak i konsultacji stacjonarnych. Kalkulator BMI może być pomocny w monitorowaniu masy ciała.
| 💬 Komentarz eksperta W pracy z pacjentami z twardziną układową widzę, jak ogromną różnicę robi dopasowanie diety do konkretnych objawów danej osoby. Jedna pacjentka świetnie toleruje gotowane warzywa i miękkie kasze, inna ma problem już z delikatnie włóknistymi produktami. Dlatego nie ma jednego idealnego jadłospisu dla wszystkich – jest punkt wyjścia, który modyfikujemy razem na bieżąco. Zasada, którą powtarzam wszystkim pacjentom: jedz mało, ale często, i nie kładź się spać z pełnym żołądkiem. To prosta zmiana, która potrafi znacząco zmniejszyć nasilenie refluksu w ciągu kilku dni. |
Podsumowanie
- Twardzina to choroba autoimmunologiczna tkanki łącznej z nadmierną produkcją kolagenu, prowadząca do stwardnienia skóry i zajęcia narządów wewnętrznych, w tym przełyku i jelit.
- Dieta przy twardzinie powinna być przeciwzapalna, lekkostrawna i dostosowana do aktualnych objawów – szczególnie refluksu i trudności w połykaniu.
- Kwasy tłuszczowe omega-3, warzywa i owoce bogate w antyoksydanty oraz oliwa z oliwek to filary diety wspierającej leczenie twardziny.
- Małe, częste posiłki, unikanie tłustych i pikantnych potraw oraz monitorowanie wyników badań laboratoryjnych to działania, które pacjent może wdrożyć od zaraz.
- Dieta nie zastępuje leczenia farmakologicznego – ale realna poprawa jakości życia jest w zasięgu ręki.
FAQ – Najczęściej zadawane pytania i odpowiedzi
Czego nie wolno jeść przy twardzinie?
Przy twardzinie należy unikać przede wszystkim potraw tłustych, smażonych i pikantnych, kawy oraz alkoholu – wszystkie nasilają refluks żołądkowo-przełykowy. Warto też ograniczyć przetworzoną żywność bogatą w sód, co odciąży nerki.
Jakie witaminy są szczególnie ważne przy twardzinie?
Najważniejsze to witamina D (jej niedobór jest bardzo częsty w chorobach autoimmunologicznych), witamina B12 (ryzyko niedoboru przy zaburzeniach wchłaniania) oraz antyoksydanty: witamina C i E. Suplementację dobiera się po ocenie wyników badań – nie na własną rękę.
Czy dieta może wyleczyć twardzinę?
Nie – twardzina układowa jest chorobą przewlekłą, wymagającą leczenia farmakologicznego. Dieta pełni rolę wspomagającą: łagodzi objawy, zmniejsza stan zapalny, chroni przed niedożywieniem. To realne korzyści, ale nie zastąpią leczenia.
Ile posiłków dziennie przy twardzinie?
Optymalnie 5–6 małych posiłków co 2,5–3 godziny. Duże porcje zwiększają ciśnienie w żołądku i nasilają refluks. Ostatni posiłek powinien być 2–3 godziny przed snem.
Czy produkty mleczne są wskazane przy twardzinie?
To zależy od indywidualnej tolerancji. Niskotłuszczowe przetwory mleczne (jogurt, kefir, twaróg) są zazwyczaj dobrze tolerowane i dostarczają cennego wapnia i białka. Pełnotłuste sery i mleko mogą nasilać refluks – warto je ograniczyć.
Jakich pokarmów unikać przy refluksie w twardzinie?
Kawa, alkohol, czekolada, mięta, pikantne potrawy i tłuste mięso – te produkty rozluźniają dolny zwieracz przełyku lub zwiększają ciśnienie w żołądku. Należy też unikać jedzenia tuż przed snem i dużych porcji.
Bibliografia
[1] Denton CP, Khanna D. Systemic sclerosis. Lancet. 2017 Sep 16;390(10103):1685-1699. doi:10.1016/S0140-6736(17)30933-9
[2] Elhai M, Meune C, Boubaya M, et al. Mapping and predicting mortality from systemic sclerosis. Ann Rheum Dis. 2017;76(11):1897-1905. doi:10.1136/annrheumdis-2017-211448
[3] Baron M, Hudson M, Steele R; Canadian Scleroderma Research Group. Malnutrition is common in systemic sclerosis: results from the Canadian Scleroderma Research Group database. J Rheumatol. 2009 Dec;36(12):2737-43. doi:10.3899/jrheum.090694
[4] Calder PC. Omega-3 fatty acids and inflammatory processes: from molecules to man. Biochem Soc Trans. 2017 Oct 15;45(5):1105-1115. doi:10.1042/BST20160474
[5] Volkmann ER, Andréasson K, Smith V. Systemic sclerosis. Lancet. 2023;401(10373):304-318. doi:10.1016/S0140-6736(22)01692-0
[6] Siegert E, et al. Recommendations for nutritional management of systemic sclerosis. Clin Exp Rheumatol. 2021;39 Suppl 131(4):8-14.

